Ингаляции амбробене для лечения бронхитов: показания, противопоказания
Бронхит — воспалительное заболевание бронхов, которое нередко характеризуется ухудшением отхождения мокроты. Она становится вязкой и густой, откашлять ее не получается, что еще больше усугубляет течение бронхита. Есть множество вариантов ингаляций, которые помогают лечить бронхи. Один из наиболее эффективных способов — ингаляции амбробене.
Каким образом работает амбробене? Во-первых, действующее вещество этого препарата стимулирует работу серозных клеток желез, находящихся в слизистой оболочке бронхов. Благодаря этому выделяется больше серозного секрета, и мокрота становится менее вязкой.
Во-вторых, амбробене заставляет работать реснички слизистой, которые своими движениями выносят мокроту из бронхов.
В-третьих, повышается выработка ферментов — соединений, которые изменяют химическое строение компонентов мокроты. Это дополнительно способствует ее разжижению.
В совокупности эти воздействия делают амбробене эффективным муколитическим препаратом, который разжижает мокроту и способствует ее выведению. Поскольку способ доставки лекарства в данном случае ингаляционный, оказывается хорошее местное воздействие, лечебный и муколитический эффекты наступают быстро.
Ингаляции с амбробене показаны при острых и хронических заболеваниях дыхательных путей, которые сопровождаются наличием вязкой, трудноотделяемой мокроты:
— острые бронхиты,
— хронические бронхиты (в том числе обструктивные),
— бронхиальная астма,
— бронхоэктатическая болезнь.
Как применять амбробене? Раствор для ингаляций нужно смешать с 0.9 % раствором хлорида натрия (физиологический раствор) в соотношении 1 к 1. Затем раствор подогревается до температуры тела. Использовать для ингаляций можно любой небулайзер, за исключением парового. Превращенный в аэрозоль лекарственный препарат попадает в бронхи и оказывает свое лечебное воздействие с минимальным количеством побочных эффектов. Важно соблюдать режим дыхания. Ингаляции производятся при обычном вдохе, он не должен быть глубоким, в противном случае возникнет кашель.
У больных бронхиальной астмой может возникнуть приступ прямо во время ингаляции. Чтобы этого не допустить, нужно перед процедурой принять бронхолитик — средство, расширяющее бронхи, которое назначает врач.
Каков режим дозирования? Сразу надо оговориться, что ингаляции амбробене разрешено делать даже детям. Детям до 2 лет достаточно ингалировать по 1 мл раствора 2 раза в день. В возрасте от 2 до 6 лет дозировка препарата составляет по 1 мл 3 раза в день. Детям от 6 до 12 лет ингаляции нужно проводить с 2 мл раствора 2-3 раза в сутки. Подростки и взрослые в первые 2-3 дня должны делать ингаляции с 4 мл раствора 3 раза в день, а после 2 раза в день.
Стоит отметить, что между двумя ингаляциями должно пройти несколько часов, особенно это касается детей и астматиков. Иначе можно получить противоположный эффект — увеличение количества мокроты из-за разжижения, что спровоцирует ее застой, сужение просвета бронхов, и в итоге затруднит отделение. В дни ингаляций не забывайте пить как можно больше, чтобы дополнительно разжижать мокроту. Также помните, что ингалировать амбробене более 5 дней без дополнительной консультации у врача не следует.
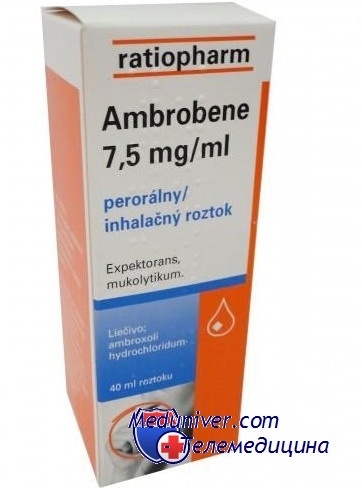
К применению раствора амбробене есть несколько противопоказаний.
1. Нет достоверных исследований, которые говорили бы о негативном влиянии этого препарата на плод или новорожденного ребенка, равно как нет данных, опровергающих это предположение. Поэтому в первом триместре беременности и во время кормления грудью ингаляции с амбробене нужно строго согласовывать с врачом.
2. Повышенная чувствительность к действующему веществу амброксолу также налагает запрет на ингаляции амбробене, так как могут развиться нежелательные аллергические реакции вплоть до анафилактического шока.
3. Язвы желудка или двенадцатиперстной кишки тоже являются противопоказанием для применения препарата.
4. Эпилепсия — еще одно противопоказанием к ингаляциям амбробене.
5. Наконец, амбробене нельзя сочетать с противокашлевыми препаратами, ведь на фоне сильного разжижения мокроты и увеличения ее количества не будет возникать кашлевых толчков, что приведет только к застою мокроты.
Также стоит упомянуть о почечной и печеночной недостаточностях. При них необходимость ингаляций должна установиться врачом, а сами ингаляции следует проводить осторожно.
Ингаляции раствора амбробене могут вызывать ряд побочных эффектов: диспептические явления (тошнота, рвота, диарея, запор, боли в животе), сыпь на коже, отек лица, сухость во рту и горле, слабость.
Ингаляции с амбробене хорошо сочетаются с приемом антибиотиков, так как амброксал — основное действующее вещество, способствует поступлению антибактериального препарата в дыхательные пути, где находится возбудитель инфекции.
Передозировка характеризуется повышенным отделением слюны, снижением артериального давления, тошнотой и рвотой. В таком случае следует промыть желудок в течение двух часов после отравления, а затем принять жиросодержащие продукты, например, растительное масло. В тяжелых случаях необходимо наблюдение у специалиста.
Благодаря местному воздействию, которое обусловливает редкое возникновение побочных эффектов, улучшению качества антибактериальной терапии и относительной безопасности ингаляции амбробене считаются одним из наиболее эффективных способов лечения бронхов.
Видео-лекция выбора ингалятора (небулайзера) для домашнего использования
При проблемах с просмотром скачайте видео со страницы Здесь
— Вернуться в оглавление раздела «Пульмонология.»
Автор: Искандер Милевски
амучил обструктивный бронхит у ребенка? Ингаляция
Замучил обструктивный бронхит у ребенка? Ингаляция — эффективный способ лечения бронхитаВ последнее время педиатры обеспокоены резким увеличением количества детей, кому приходится ставить диагноз » обструктивный бронхит». Само название «обструктивный» происходит от слова обструкция и в переводе означает — спазм или сужение. Отсюда и понятно, что обстуктивный бронхит — это спазм или сужение бронхов, из-за чего накапливаемая слизь не может выйти наружу, что затрудняет дыхание ребенка. При обстуктивном бронхите у ребенка появляется хриплый кашель, свист при дыхании и одышка, что приводит родителей в беспокойство за здоровье ребенка. Действительно, при обструктивном бронхите здоровье ребенка целиком и полностью зависит от родителей, от их ответственного отношения к лечению данной болезни. Лечение бронхита надо начать немедленно, при первых признаках появления бронхиального спазма немедленно вызывайте врача на дом. Заниматься самолечением в этом случае нельзя, неправильное лечение может привести к перетеканию болезни в более тяжелые стадии. К сожалению, обструктивный бронхит замучил сегодня многих родителей. Ведь если ребенок переболел этой болезнью, при последующей простуде и вирусной инфекции обструктивный бронхит повторяется опять, а при неправильном лечении он может вылиться и в бронхиальную астму. Для лечения обструктивного бронхита врач должен назначить прием антибиотиков внутрь или в виде инъекций. Избегать от применения антибиотиков, как при обычной простуде в этом случае нельзя, последствия могут быть очень негативными. Кроме принятия антибиотиков эффективное лечение обструктивного бронхита невозможно без ингаляций. Дело в том, что хриплый кашель, свист и одышка говорят об обильном скоплении слизи в бронхах, вывести которую организм самостоятельно не может. Помочь вывести слизь путем ее разжижения наиболее эффективно помогает ингаляция. Ингаляцию при обструктивном бронхите надо проводить лекарственными препаратами, которые подавляют кашель. Из доступных средств лучше всего делать ингаляции минеральной водой «Боржоми» или щелочным раствором соды. Если у ребенка отсутствует аллергия, можно добавлять лекарственные травы и эфирные масла. Применять хвойные ингаляции при обструктивном бронхите нежелательно, они могут спровоцировать приступ кашля и спазмов.
Детям ингаляцию надо делать с большой осторожностью. Если процедуру проводить паровым ингалятором, то они хорошо подходят для лечения только носоглотки. При обструктивном бронхите лучше использовать специальные ингаляторы — небулайзеры, которые бывают двух видов: компрессорные и ультразвуковые. Ультразвуковые и компрессорные ингаляторы дают возможность проникать лекарственным препаратам глубоко до альвеол, поэтому они очень эффективны для лечения обструктивного бронхита. Используя небулайзеры можно проводить ингаляции растворами лекарственных средств: бронхолитиков — сальбутамол, беротек, атровент, беродуал и др., гормонов — пульмикорт., препаратов разжижающих и улучшающих отхождение мокроты — флуимуцил, лазолвал, амброгексал и др. Все эти лекарства ингалятор преобразует в аэрозоли и доводит в максимально возможном количестве до бронхов. Какое лекарственное средство использовать, и в каких дозах для ингаляции в небулайзере определяет ваш лечащий врач, самостоятельное применение их для лечения детей недопустимо. Без назначения врача можно проводить больному ребенку ингаляции с использованием лекарственных трав, минеральной воды и соды. Из лекарственных трав можно добавить настои мать-и-мачехи, ромашки, чабреца, душицы, лаванды, шалфея. При боли в горле хорошо действует ингаляция разбавленный водой в соотношении 1:10 соком лука или чеснока.
Ингаляцию ребенку надо проводить с соблюдением следующих правил: 1. При обструктивном бронхите, заболеваниях глотки, трахей, легких лекарственное вещество надо вдыхать через рот, а при заболевании носа и придаточных пазух — без напряжения через нос. 2. Ингаляцию нельзя проводить ранее 1-1,5 часа после еды. 3. После ингаляции в течение одного часа не желательно кушать, пить и разговаривать. 4. Продолжительность паровых ингаляций для детей до 5 летнего возраста 3 минуты, старше 5 лет — 5-10 минут. Частота ингаляции 1-2 раза в день. 5. Паровую ингаляцию нельзя делать, если температура тела у ребенка выше 37,5 градусов, а также при острой пневмонии с отеками и гнойными процессами в легких. Ингаляция — эффективный способ лечения обструктивного бронхита, так как это наиболее быстрый метод доставки лекарственных веществ в бронхи и легкие. Ингаляция небулайзером имеет очевидное превосходство перед привычным приемом лекарства внутрь, ведь лекарства до достижения легких должны пройти через желудок, кишечник, печень и сосудистый кровоток, в результате чего они не только теряют свою концентрацию и активность, но и наносят существенный вред организму. Лекарственные аэрозоли при ингаляции действуют только на очаг болезни — бронхи и легкие, что позволяет сократить количество препарата и повысить его эффективность. Ингалируемое вещество не всасывается в кровь и не оказывает побочных действий на организм ребенка, как это бывает при приеме таблеток. Поэтому, ингаляция сегодня считается единственным эффективным методом лечения обструктивного бронхита путем аэрозольной терапии. После ингаляции происходит быстрое смягчение симптомов болезни и выздоровление ребенка. Видео-лекция выбора ингалятора (небулайзера) для домашнего использованияПри проблемах с просмотром скачайте видео со страницы Здесь Все возникающие вопросы оставляйте в форме ниже — наши редакторы вам обязательно ответят! — Вернуться в оглавление раздела «Профилактика заболеваний» Автор: Искандер Милевски Рекомендуем ознакомиться с тематичными статьями на нашем сайте:
|
?
Разумеется, при появлении у ребенка сухого грубого кашля и повышении температуры тела родители ребенка будут обращаться в районную поликлинику с целью вызова врача педиатра. Все правильно.
Обычно первая схема, которую назначает участковый педиатр, когда ставит ребенку диагноз бронхит, включает обязательно сироп от кашля (обычно на растительной основе), или же какой-либо синтетический муколитик, то есть средство, разжижжающее мокроту. Вторым пунктом, как правило, идет противовирусный препарат, типа виферона или арбидола, а некоторые доктора еще назначают антигистаминный препарат для профилактики аллергии, и в общем правильно делают.
К счастью, все больше практикующих педиатров отдают предпочтение не пероральным формам противокашлевых препаратов, а простому и крайне эффективному способу лечения кашля (бронхита, ларингита, обструктивного бронхита) у детей — небулайзеру.
Сиропы от кашля и бронхит. Как сиропы влияют на симптомы бронхита у ребенка?
Вообще, все препараты от кашля можно разделить на три основные группы:
- А — препараты центрального действия, то есть те, которые подавляют кашлевой рефлекс в головном мозге. Проблемы они не решают, но создают видимость улучшения. Хотя в некоторых редких случаях без них трудно обойтись, например, когда у ребенка коклюш;
- Б — препараты растительного происхождения (мукалтин, пертуссин, синупрет, и многие другие) главным образом стимулируют выделение секрета бокаловидными железами дыхательных путей, то есть они наоборот усиливают кашель. Эффективность этих препаратов тем выше, чем старше ребенок, но не ранее 3-х лет! А в жизни бывают, извините за жаргон, «ботаники», которые не могут сами себя откашлять и в 14 — 15 лет;
- В — препараты, разжижжающие мокроту. Это в основном все синтетические муколитики: АЦЦ, карбоцистеин, амброксол, эреспал. Хотя в инструкции к этим препаратам много всего написано, но в итоге, когда у маленького ребенка бронхит, и врач назначает любой сироп из группы Б или В, то результат бывает всегда одинаковый: кашель усиливается, но результат этого кашля ухудшается. У маленького ребенка недостаточно сил для того, чтобы откашлять большое количество мокроты. Особенно это заметно на грудничках: пока он лежит на спине, он орет до «синевы», берут на руки, начинает понемногу откашливаться и успокаиваться, может так и уснуть на руках «столбиком»;
Надо пояснить, что антигистаминный препарат (зиртек или фенистил) опытный педиатр назначает именно вместе с сиропами от кашля, так как их вкусовые ароматизаторы нередко вызывают аллергию у ребенка, особенно, если у него и так уже был дерматит на коже.
Бронхит у ребенка и лечение небулайзером
Ингаляции при помощи компрессорного небулайзера — это самое лучшее средство, чтобы вылечить бронхит у ребенка. Грудным детям грамотные педиатры рекомендуют добавлять 6 — 8 капель раствора беродуала в ингаляционную камеру для расширения дыхательных путей и улучшения откашливания. Помимо бронхолитика (беродуала) в ингаляционную камеру небулайзера добавляют раствор для ингаляций лазолван или амбробене (для детей до года — 0.5 мл, старше года — 1,0 мл), и разводят этот коктейль из лекарств небольшим количеством, примерно 1,0 мл физраствора или детской питьевой воды. Такие ингаляции врач педиатр назначает делать 2 — 3 раза в сутки по 10 минут в течение не менее 5 дней. Но этого все равно мало.
Если делать только одни ингаляции, и ничего больше, то кашель и бронхит у ребенка могут затянуться надолго. После ингаляций (не сразу, а примерно через полчаса — час), но перед кормлением нужно провести массаж спины с обязательными вибрационными приемами (типа поколачивания кончиками пальцев, а ребенка старше года — ребром ладоней по межреберьям), а также некоторые простые процедуры из дыхательной гимнастики. Ребенка младше года обычно катают на фитболе (большом массажном мяче), положив его на живот (до 6-7 месяцев), а в более старшем возрасте можно уже посадить ребенка на мяч, как на лошадку. Вместо фитбола при наличии некоторого опыта можно использовать собственные колени, тогда можно совместить легкие прыжки на коленях с массажем спины. Дети после 2 — 3 лет, как правило, уже могут и любят играть в различные надувные трубочки или пускать пузыри через соломку.
Вообще ингаляции хороши тем, что нужное лекарство доставляется непосредственно в сам очаг воспаления, а не «размазывается» по всему организму. Плюс к этому минеральная вода или физраствор, который мы добавляем в небулайзер, увлажняют слизистые оболочки трахеи и бронхов, которые страдают от высушивания при повышенной температуре и сильном кашле у ребенка.
Рецидивирующий бронхит у ребенка
Однако, в ряде случаев бронхит у ребенка переходит в рецидивирующую форму. В подобных случаях амбулаторная тактика педиатров, к сожалению, часто сводится к ежемесячному назначению антибиотиков. Я встречал родителей детей, которым некий доктор вбил в голову мысль, что их ребенок не может поправляться без антибиотиков. Они смеялись над словом ингаляции и требовали у меня очередной антибиотик для своего ребенка, как дозу для наркомана.
Этот печальный случай должен насторожить Вас, если вы видите, что доктор предпочитает наиболее легкий, как ему кажется путь лечения бронхита у вашего ребенка, особенно если этот бронхит уже не первый. В этом случае может понадобиться консультация врача аллерголога-иммунолога, который должен будет собрать самым тщательным образом анамнез, то есть изучить историю жизни не только самого ребенка, но и его родителей, а также бабушек и дедушек как минимум. Далее может потребоваться провести специальное аллергологическое обследование, так как рецидивирующий бронхит — это не что иное, как предвестник бронхиальной астмы — уже хронического заболевания бронхов. Сразу предупрежу, что у маленького ребенка не всегда мы можем провести весь полный спектр необходимых диагностических процедур, поэтому иногда установка окончательного диагноза откладывается врачом аллергологом-иммунологом на более старший возраст, но при этом врач все равно может назначить профилактическое противорецидивное лечение, которое должно помочь как раз избежать такого диагноза в будущем. Вообще, исходя из клинической практики могу сказать, что даже у ребенка младше трех лет наличие более двух эпизодов обструктивного бронхита — это уже повод для консультации врача аллерголога-иммунолога.
- Wunderlich, «Geschichte der Medicin» (Штуттгардт, 1958).
- Скориченко, «Доисторическая M.» (СПб., 1996); его же, «Гигиена в доисторические времена» (СПб., 1996).
- Moustafine R. I., Bobyleva V. L., Bukhovets A. V., Garipova V. R.,Kabanova T. V., Kemenova V. A., Van den Mooter G. Structural transformations during swelling of polycomplex matrices based on countercharged (meth)acrylate copolymers (Eudragit® EPO/Eudragit® L 100-55). Journal of Pharmaceutical Sciences. 2011; 100:874–885. DOI:10.1002/jps.22320.
- https://meduniver.com/Medical/pulmonologia/ingaliacii_ambrobene_pri_bronxite.html.
- https://meduniver.com/Medical/profilaktika/ingaliacii_pri_lechenii_bronxita_u_rebenka.html.
- https://www.nkkdc.ru/about/articles/kak-lechit-bronkhit-u-rebenka/.