Астматический бронхит — это респираторный аллергоз, протекающий с преимущественным поражением бронхов среднего и крупного калибра. Проявлениями астматического бронхита служат приступообразный кашель с затрудненным форсированным, шумным выдохом; одышка экспираторного типа. Диагностика астматического бронхита включает консультацию пульмонолога и аллерголога, аускультацию и перкуссию легких, рентгенографию легких, проведение кожно-аллергических проб, исследование иммуноглобулинов и комплемента, исследование ФВД, бронхоскопию. Лечение астматического бронхита заключается в назначении бронхолитиков, отхаркивающих и противогистаминных препаратов, спазмолитиков, физиолечения, ЛФК, массажа.
Общие сведения
Астматический бронхит — инфекционно-аллергическое заболевание нижних дыхательных путей, характеризующееся гиперсекрецией слизистой, отеком стенок, спазмом крупных и средний бронхов. При астматическом бронхите, в отличие от бронхиальной астмы, обычно не возникает приступов выраженного удушья. Тем не менее, в современной пульмонологии астматический бронхит расценивается как состояние предастмы. Чаще всего астматический бронхит развивается у детей дошкольного и раннего школьного возраста с отягощенным анамнезом по аллергическим заболеваниям.
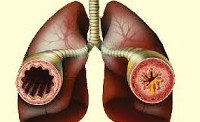
Астматический бронхит
Причины
Астматический бронхит имеет полиэтиологическую природу. При этом непосредственными аллергенами могут выступать как неинфекционные агенты, так и инфекционные факторы (вирусные, грибковые, бактериальные), поступающие в организм аэробронхогенно или через ЖКТ. Среди неинфекционных аллергенов чаще всего выявляются домашняя пыль, пух, пыльца растений, шерсть животных, компоненты пищи и консерванты. Астматический бронхит у детей может являться следствием лекарственной и вакцинальной аллергии. Нередко имеет место поливалентная сенсибилизация. Часто в анамнезе пациентов имеются указания на наследственную предрасположенность к аллергии (экссудативный диатез, нейродермит, аллергический ринит и др.).
Инфекционным субстратом астматического бронхита в большинстве случаев выступает патогенный стафилококк. На это указывает частая высеваемость микроорганизма из секрета трахеи и бронхов, а также повышенный уровень специфических антител в крови больных с астматическим бронхитом. Нередко астматический бронхит развивается после перенесенного гриппа, ОРВИ, пневмонии, коклюша, кори. Отмечены неоднократные случаи развития астматического бронхита у пациентов с гастроэзофагеальной рефлюксной болезнью. В зависимости от ведущего аллергического компонента, обострения астматического бронхита могут возникать в весенне-летний период (сезон цветения растений) или холодное время года.
Патогенез
В патогенезе астматического бронхита ведущим механизмом служит повышенная реактивность бронхов к различного рода аллергенам. Предполагается наличие нейрогенных и иммунологических звеньев патологического ответа. Местом конфликта «аллерген-антитело» являются бронхи среднего и крупного калибра; мелкие бронхи и бронхиолы при астматическом бронхите остаются интактными, что объясняет отсутствие в клинике заболевания выраженного бронхоспазма и астматических приступов. По типу иммунопатологических реакций выделяют атопическую и инфекционно-аллергическую формы астматического бронхита. Атопическая форма характеризуется развитием I типа аллергической реакции (гиперчувствительностью немедленного типа, IgE-опосредуемой аллергической реакцией); инфекционно-аллергическая форма — развитием аллергической реакции IV типа (гиперчувствительностью замедленного типа, клеточно-опосредованной реакцией). Встречаются смешанные механизмы развития астматического бронхита.
Патоморфологическим субстратом астматического бронхита служит спазмом гладкой мускулатуры бронхов, нарушение бронхиальной проходимости, воспалительный отек слизистой, гиперфункция бронхиальных желез с образованием секрета в просвете бронхов. Бронхоскопия при атопической форме астматического бронхита выявляет характерную картину: бледную, но отечную слизистую оболочку бронхов, сужение сегментарных бронхов вследствие отека, большое количество вязкого слизистого секрета в просвете бронхов. При наличии инфекционного компонента определяются изменения бронхов, типичные для вирусно-бактериальных бронхитов: гиперемия и отечность слизистой, наличие слизисто-гнойного секрета.
Симптомы астматического бронхита
Течение астматического бронхита носит рецидивирующий характер с периодами обострения и ремиссии. В острую фазу возникают приступы кашля, которые нередко провоцируются физической нагрузкой, смехом, плачем. Пароксизму кашля могут предшествовать предвестники в виде резко возникающей заложенности носа, серозно-слизистого ринита, першения в горле, легкого недомогания. Температура тела при обострении может быть субфебрильной или нормальной. Вначале кашель обычно сухой, в дальнейшем в течение суток может сменяться с сухого на влажный. Острый кашлевой приступ при астматическом бронхите сопровождается затрудненным дыханием, экспираторной одышкой, шумным, форсированным свистящим выдохом. Астматический статус при этом не развивается. В конце пароксизма обычно наблюдается отхождение мокроты, вслед за чем следует улучшение состояния.
Особенностью астматического бронхита служит упорное повторение симптомов. При этом, в случае неинфекционной природы заболевания, отмечается так называемый элиминационный эффект: приступы кашля прекращаются вне действия аллергена (например, при проживании детей вне дома, изменении характера питания, смене сезонов и т. д.). Продолжительность острого периода астматического бронхита может составлять от нескольких часов до 3-4 недель. Частые и упорные обострения астматического бронхита могут приводить к развитию бронхиальной астмы.
Большинство детей, страдающих астматическим бронхитом, имеют другие заболевания аллергического характера — поллиноз, аллергические диатезы на коже, нейродермит. Полиорганные изменения при астматическом бронхите не развиваются, однако могут выявляться неврологические и вегетативные изменения — раздражительность, вялость, повышенная потливость.
Диагностика
Постановка диагноза астматического бронхита требует учета данных анамнеза, проведения физикального и инструментального обследования, аллергодиагностики. Поскольку астматический бронхит служит проявлением системного аллергоза, его диагностикой и лечением занимаются врачи-пульмонологи и аллергологи-иммунологи. У пациентов с астматическим бронхитом грудная клетка, как правило, не увеличена в объеме. При перкуссии определяется коробочный оттенок звука над легкими. Аускультативная картина астматического бронхита характеризуется жестким дыханием, наличием рассеянных сухих свистящих и разнокалиберных влажных хрипов (крупно- и мелкопузырчатых).
Рентгенография легких выявляет так называемую «скрытую эмфизему»: разрежение легочного рисунка в латеральных отделах и сгущение — в медиальных; усиление рисунка корня легкого. Эндоскопическая картина при астматическом бронхите зависит от присутствия инфекционно-воспалительного компонента и варьирует от почти неизмененной слизистой бронхов до признаков катарального, иногда катарально-гнойного эндобронхита.
В крови у больных с астматическим бронхитом определяется эозинофилия, повышенное содержание иммуноглобулинов IgA и IgE, гистамина, снижение титра комплемента. Установить причину астматического бронхита позволяет проведение скарификационных кожных проб, элиминация предполагаемого аллергена. Для определения инфекционного возбудителя производится бакпосев мокроты на микрофлору с определением чувствительности к антибиотикам, бакисследование промывных вод бронхов. С целью оценки степени бронхиальной обструкции, а также мониторинга течения заболевания проводится исследование функции внешнего дыхания: спирометрия (в т. ч. с пробами), пикфлоуметрия, газоаналитическое исследование внешнего дыхания, плетизмография, пневмотахография.
Лечение астматического бронхита
Подход к терапии астматического бронхита должен быть комплексным и индивидуализированным. Эффективно проведение длительной специфической гипосенсибилизации аллергеном в соответствующих разведениях. Лечебные микродозы аллергена увеличивают с каждой инъекцией до достижения максимально переносимой дозы, затем переходят на лечение поддерживающими дозировками, которое продолжают не менее 2-х лет. Как правило, у детей с астматическим бронхитом, получавшим специфическую гипосенсибилизацию, не происходит трансформации бронхита в бронхиальную астму.
При проведения неспецифической десенсибилизации используют инъекции гистаглобулина. Пациентам с астматическим бронхитом показан прием антигистаминных препаратов (кетотифена, хлоропирамина, дифенгидрамина, клемастина, мебгидролина). При наличии признаков бронхиальной инфекции назначаются антибиотики. В комплексную терапию астматического бронхита включаются бронхолитики, спазмолитики, муколитики, витамины. Для купирования приступа кашля могут использоваться ингаляторы — сальбутамол, фенотерола гидробромид и др.
Эффективна небулайзерная терапия, хлористо-натриевые и щелочные ингаляции, улучшающие трофику слизистой, уменьшающие вязкость слизи, восстанавливающие местный ионный баланс. Из физиотерапевтических процедур при астматическом бронхите назначаются лекарственный электрофорез, УФО, общий массаж, локальный массаж грудной клетки, перкуторный массаж. Целесообразно проведение гидропроцедур, лечебного плавания, ЛФК, иглорефлексотерапии, электроакупунктуры. В периоды ремиссии астматического бронхита рекомендуется лечение на специализированных курортах.
Прогноз и профилактика
Обычно прогноз при астматическом бронхите благоприятный, однако у 28-30% пациентов происходит трансформация заболевания в бронхиальную астму. Для предупреждения обострения астматического бронхита необходима элиминация аллергена, проведение неспецифической и специфической гипосенсибилизации, санация хронических очагов инфекции. С целью реабилитации показано закаливание, лечебная гимнастика, аэропроцедуры, водные процедуры. Пациенты с астматическим бронхитом подлежат диспансерному наблюдению пульмонолога и аллерголога.
Симптомы и лечение астматического бронхита
Астматический бронхит — один из симптомов респираторной аллергии. Заболевание характеризуется закупоркой бронхиального дерева из-за сокращения мышечной стенки и чрезмерного выделения слизи. Клинически проявляется кашлем и одышкой (тяжелый и громкий выдох). Код астматического бронхита по МКБ-10 — J44.
В легочной практике это заболевание считается предастматическим состоянием. При отсутствии рационального лечения велика вероятность развития бронхиальной астмы.
Причины
Астматический бронхит — заболевание мультиэтиологической природы. В его развитии играют роль наследственные, инфекционные и аллергические факторы.
Экссудативно-катаральный диатез — это генетически детерминированная особенность организма, характеризующаяся склонностью к аллергическим и инфекционно-воспалительным заболеваниям.
Триггеры — чужеродные антигены — аллергены инфекционного и неинфекционного происхождения. К неинфекционным аллергенам относятся:
- Пищевые продукты и консерванты;
- бытовая химия;
- шерсть и щетина домашних животных;
- пыль;
- Пыльца растений.
Возбудителями инфекции могут быть все возбудители (бактерии, вирусы и грибки). В этом случае астматический бронхит возникает после респираторного заболевания. Высокая заболеваемость наблюдается при заражении микоплазмами, хламидиями, золотистым стафилококком и пневмококками. Реже дебют астматического бронхита связан с вакцинацией или курсом фармакотерапии.
Симптомы
Астматический бронхит имеет хроническое волнообразное течение. В период ремиссии клинических симптомов не наблюдается. Симптомы астматического бронхита появляются после контакта с аллергеном и длятся от нескольких часов до 1-3 месяцев. Основные симптомы болезни — непрекращающийся кашель и симптомы дыхательной недостаточности. Отсутствие выраженных приступов одышки считается отличием астматического бронхита от астмы.
Кашель при астматическом бронхите носит атакующий характер. Сначала он сухой, через 1-2 дня становится влажным. При кашле с трудом выделяется небольшое количество прозрачной липкой мокроты.
Приступ кашля может сопровождаться явлениями дыхательной недостаточности:
- изменение частоты и глубины дыхания;
- Затруднение и удлинение фазы выдоха;
- вовлечение в акт дыхания вспомогательных мышц.
Степень выраженности дыхательной недостаточности зависит от степени поражения бронхиального дерева. Его прогрессирование является плохим прогнозом и указывает на трансформацию заболевания в астму.
Диагностика
Диагноз ставится на основании данных медицинского осмотра, а также лабораторных и инструментальных исследований. При аускультации легких врач может услышать грубое дыхание, рассеянные сухие или влажные хрипы разного калибра. Коробчатый звук наблюдается при перкуссии легких.
Следующий этап диагностической программы — лабораторные и инструментальные исследования. К ним относятся:
- общий и биохимический анализы крови;
- испытания на расшатывание;
- определение титра антител IgE к отдельным аллергенам;
- спирометрия с функциональными пробами;
- пиковая флоуметрия;
- пневмотахография;
- рентгенография грудной клетки;
- бронхоскопия.
При подозрении на инфекционную этиологию заболевания проводится бактериологический посев биологического материала (мокрота, бронхоскопические смывы, мазок из зева).
Лечение
Общее лечение астматического бронхита состоит из нескольких компонентов:
- Контрмеры — исключение контакта с аллергеном, гипоаллергенная диета, здоровый образ жизни, дыхательные упражнения;
- специфическая и неспецифическая гиперчувствительность организма;
- фармакологическая терапия бронхо-структурного синдрома;
- вспомогательные методы — физиотерапевтические процедуры, массаж груди и санаторно-курортное лечение.
Пациентам с астматическим бронхитом следует избегать контакта с аллергенами и соблюдать лечебную диету. Гипоаллергенная диета предполагает отказ от продуктов с высоким потенциалом.аллергенный. К ним относятся:
- шоколад и кондитерские изделия;
- цитрусовые и красные яблоки;
- яйца;
- коровье и козье молоко;
- газированные напитки и продукты, содержащие консерванты.
Специфическая десенсибилизация позволяет снизить чувствительность организма к аллергенам и проводится в том случае, если полностью избежать контакта с ними не удается. Этот метод включает введение микродоз аллергена с последующим медленным увеличением титра до максимального значения, переносимого пациентом.
Иммунная система реагирует на лекарство, вырабатывая защитные антитела. Если аллерген повторно попадает в организм, антитела блокируют его, предотвращая тем самым развитие или обострение аллергической реакции.
Неспецифическая десенсибилизация снижает действие гистамина (медиатора аллергии) на бронхиальное дерево. В случае неспецифической гиперчувствительности используются антигистаминные препараты 2-го или 3-го поколения. Антигистаминные препараты 1-го поколения менее селективны и негативно влияют на нервную систему и сердце.
С целью устранения бронхолегочного синдрома при астматическом бронхите используют несколько групп препаратов:
- β
2
-адреномиметики;
- М-холиноблокаторы;
- спазмолитики с миотропным эффектом.
Выбор препарата и его дозы принимает лечащий врач после оценки степени тяжести дыхательной недостаточности и бронхиальной обструкции. Вдыхание β
2
Адреномиметики короткого действия по требованию могут использоваться для облегчения приступов стойкого кашля.
Муколитики, витамины и иммуномодуляторы также используются в комплексной терапии астматического бронхита. Фармакотерапию дополняют сеансами вибрационного массажа тела, гидротерапией и ЛФК.
Народные средства — это дополнительные методы лечения астматического бронхита. Для этого используются лекарственные растения с иммуномодулирующим и слабым противовоспалительным действием. К ним относятся:
- Эхинацея пурпурная;
- хвощ полевой;
- шалфей;
- ромашка;
- солодка;
- черника и листья малины.
Аллергический астматический бронхит симптомы и лечение
- Этиология астматического бронхита
- Патогенез астматического бронхита
- Патоморфология астматического бронхита
- Клиника астматического бронхита
- Лечение астматического бронхита
- Этиология астматического бронхита
Это заболевание полиэтиологическое и может возникнуть как в результате действия бытовых аллергенов (домашняя пыль, пух подушек, шерсть животных, пыльца растений и др.), так и вирусных и бактериальных, особенно патогенного стафилококка. Роль патогенного стафилококка в этиологии аллергического бронхита и трахеита подтверждается упорной его высеваемостью из секрета дыхательных путей и повышенным уровнем титров анти-а-гоксикт в сыворотке крови (2 — 3 АЕ в 1 мл). Рецидивы заболевания наблюдаются наиболее часто в холодное время года, что также может указывать на значение инфекционного фактора в этиологии аллергического бронхита.
Патогенез астматического бронхита
Местом локализации иммунного конфликта аллерген-антитело являются крупные и средние бронхи в отличие от бронхиальной астмы, при которой поражаются мелкие бронхи и бронхиолы. При аллергическом бронхите мелкие бронхи и бронхиолы остаются интактными. Этим можно объяснить отсутствие при аллергическом бронхите астматических приступов или выраженного бронхоспастического компонента.
Патоморфология астматического бронхита
Бронхоскопически при аллергическом бронхите обнаруживается бледная, но отечная слизистая оболочка, сужение просвета сегментарных бронхов за счет отека, в просвете бронхов большое количество слизистого секрета. Если в развитии патологического процесса доминирует бактериальная инфекция, то при бронхоскопии определяются изменения, характерные для вирусно-бактериального бронхита (гиперемия слизистой оболочки, наличие слизисто-гнойного секрета). У детей раннего возраста в связи с особенностями слизистой оболочки дыхательных путей при аллергической реакции преобладают отек и гиперсекреция, а бронхоспазм выражен слабо. Этот факт является одной из причин, затрудняющих дифференциальную диагностику аллергического бронхита и бронхиальной астмы у детей раннего возраста.
Клиника астматического бронхита
Заболевание встречается у детей любого возраста, имеет рецидивирующий характер течения. Рецидивы могут повторяться 1 — 2 раза в месяц. Появляются и протекают преимущественно при нормальной или субфебрильной температуре. Продолжительность рецидива может быть различной — от нескольких дней до 1,5 — 2 недель и больше. Основным симптомом аллергического бронхита является упорный, навязчивый, нередко приступообразный кашель, преимущественно в ночное время. В большинстве случаев кашель сухой, позднее может становиться влажным. Кашель легко провоцируется отрицательными эмоциями, физической нагрузкой и др. В легких выслушиваются разнокалиберные влажные хрипы с преобладанием крупно- и среднепузырчатых. У детей раннего возраста нередко определяются и мелкопузырчатые влажные хрипы. Во время рецидива одновременно с влажными хрипами выслушиваются и сухие, нередко свистящие хрипы. В отличие от хрипов при бронхиальной астме они выслушиваются преимущественно на вдохе.
Физические изменения в легких принимают диффузный характер. Клинической особенностью является изменчивость физических данных по нескольку раз в течение дня. За короткий период может наступить полное исчезновение хрипов, затем они вновь появляются. Увеличение объема грудной клетки не отмечается, однако коробочный оттенок перкуторного звука над легкими определяется и во время относительной ремиссии.
Несмотря на упорное рецидивирующее течение заболевания, изменения со стороны сердечно-сосудистой системы, печени, почек, пищеварительной системы отсутствуют. Наиболее часто выявляются симптомы, указывающие на вовлечение в процесс центральной нервной системы и вегетативной Дети становятся капризными, раздражительными, вялыми, появляется повышенная потливость. При исследовании крови определяется умеренная или выраженная эозинофилия.
Рентгенологически — повышение прозрачности легочной ткани, периваскулярная инфильтрация и усиление сосудистого рисунка.
Течение астматического бронхита длительное. С. В. Рачинский и соавт. установили (1978), что у 30 % детей астматический бронхит трансформируется в бронхиальную астму, у 35 % — рецидивы продолжались и после пятилетнего наблюдения, у 20% — наступило самопроизвольное излечение у и 15 % детей рецидивы бронхита утратили астматический характер.
Аллергический бронхит может сочетаться с аллергическим трахеитом, хотя последний нередко встречается как проявление самостоятельного респираторного аллергоза.
Аллергический трахеит встречается у дегей всех возрастов, но наиболее часто в дошкольном и школьном возрасте. Аналогично астматическому бронхиту основной сущностью патогенеза аллергического трахеита является иммунный конфликт антиген — антитело. При этом выделяющиеся биологически активные вещества (гистамин, гистаминоподобные субстанции) вызывают отек слизистой оболочки трахеи и гиперсекрецию ее железистого аппарата. В результате присоединения и активизации бактериальной инфекции появляются участки гиперемии слизистой оболочки, секрет становится слизисто-гнойным. Причиной развития аллергического трахеита являются бытовые и вирусно-бактериальные аллергены, наиболее часто патогенный стафилококк, первичным и исходным очагом локализации которого являются пораженные ЛОР-органы.
Клинически аллергический трахеит проявляется повторными приступами навязчивого кашля. Приступы кашля появляются преимущественно в ночное время, сопровождаются мучительными болезненными ощущениями, нарушающими сон ребенка. Во время приступа кашля наблюдается покраснение лица, рвота, что напоминает клинику коклюша.
Аллергический трахеит, как и другие клинические формы респираторного аллергоза, характеризуется упорным течением. Обострения заболевания возникают почти беспрерывно. Состояние детей нарушается, хотя заболевание протекает при нормальной температуре тела. Они становятся вялыми, капризными, возбужденными. При изолированном аллергическом трахеите физические изменения в легких не отмечаются.
При исследовании крови также обнаруживается умеренная или выраженная эозинофилия.
Рентгенологически — реакция корней легких в виде их тяжистости, усиление прикорневого рисунка в основном за счет сгущения сосудистых теней.
Лечение астматического бронхита
Лечение при аллергическом бронхите и трахеите должно быть комплексным, длительным и систематическим. Требуется строгая индивидуализация с учетом особенностей течения заболевания. В основном принципы терапии сводятся к правильному сочетанию специфических и неспецифических мер воздействия. Эффективна длительная специфическая гипосенсибилизация аллергеном, выявленным путем аллергометрического титрования. Для получения лечебных разведений используют полевые и пыльцевые аллергены, стандартные бактериальные аллергены и аутовакцины. Для большинства детей начальная лечебная доза — 0,1 мл стандартного аллергена в разведении 10в-6степени, а у детей с очень высокой степенью аллергической реактивности лечение начинают с разведения Ю-7 и даже 10″8. Лечебная доза аллергена с каждой инъекцией увеличивается на 0,1 — до 0,9 мл соответствующего разведения. После инъекции 0,9 мл аллергена переходят к следующему разведению, з котором концентрация аллергена в 10 раз выше. Инъекции делают ежедневно при атопической аллергии и с интервалом в 4 — 5 дней — при инфекционно-аллергической. Малые объемы (0,1 — 0,4 мл) вводят внутрикожно, а с 0,5 до 0,9 мл — подкожно в латеральную область плеча. В процессе лечения методом гипосенсибилизации оценивают местную кожную реакцию. Папула диаметром более 20 — 30 мм рассматривается как предупредительный сигнал возможного развития генерализованной реакции. При папуле диаметром более 35 мм временно снижают вводимую дозу аллергена на 2 инъекции и интервал между ними увеличивают на 1 — 2 дня.
При достижении максимально переносимой дозы (обычно у детей не превышает 0,5 мл аллергена в разведении 1 i 100) постепенно переходят на лечение поддерживающими дозами, т. е. удлиняют интервал между инъекциями до одной, затем двух и трех недель. Лечение поддерживающими дозами продолжают не менее двух лет.
У детей с аллергическим бронхитом и трахеитом, лечившихся методом специфической гипосенсибилизации, не наступает трансформация патологического процесса в бронхиальную астму. У детей с аллергическим бронхитом и трахеитом, развившимися в связи с бактериальной аллергией, преимущественно стафилококковой, с положительным результатом применяется стафилококковый анатоксин по методике микродоз.
При неспецифической десенсибилизирующей терапии используют гистаглобулин. Препарат вводят под кожу по 0,3 — 1 мл и 1,5 мл с интервалами в 2 — 4 дня, на курс 4 — 5 инъекций. При показаниях проводят 2 — 3 курса и более.
Назначают препараты, обладающие стимулирующим действием (метацил, пентоксил, натрия нуклеинат и др.).
Антиаллергическое действие оказывают антигистаминные препараты (димедрол, супрастин, пипольфен, диазолин, тавегил). Их применяют внутрь, внутримышечно и в аэрозолях. Эффективны также аэрозоли, особенно электроаэрозоли с хлористо-натриевыми и щелочными минеральными водами, способствующие улучшению трофики слизистых оболочек, уменьшению вязкости слизи, восстановлению ионного баланса. Для восстановления равновесия процессов возбуждения и торможения в центральной нервной системе, нормализации сна назначают электрофорез с 2 % раствором натрия бромида, 2 — 5 % раствором кальция хлорида.
Из физиотерапевтических процедур широко используют ультрафиолетовые лучи, которые стимулируют процессы неспецифического иммунитета, усиливают выработку антител, способствуют повышению защитных функций организма. Важное значение имеют закаливающие мероприятия, использование физических факторов (свежий воздух, солнце, вода). Детям дошкольного и школьного возраста необходимо систематически заниматься лечебной гимнастикой, а детям до трех лет назначается общий массаж. При отсутствии симптомов заболевания в течение 3 — 4 месяцев детям дошкольного и школьного возраста можно рекомендовать занятия лечебным плаванием в бассейне.
Больные респираторным аллергозом в периоде стойкой ремиссии могут заниматься физкультурой в школе, но в соревнованиях участвовать не следует.
Профилактические прививки показаны после длительной ремиссии (не менее 1 — 2 лет).
Дети с астматическим бронхитом подлежат диспансерному наблюдению.
Аллергический бронхит у детей.
При этом заболевании аллергические реакции развиваются в крупных и средних бронхах, мельчайшие бронхи (бронхиолы) не затрагиваются аллергическим процессом. Поэтому при аллергических бронхитах приступов удушья, в отличие от бронхиальной астмы, не бывает.
При исследовании ребенка, больного аллергическим бронхитом, с помощью бронхоскопии выявляют бледную, отечную слизистую оболочку бронхов, сужение устьев крупных бронхов за счет отека. В просвете бронхов находят большое количество слизи.
Симптомы аллергического бронхита.
При аллергическом бронхите дети нередко становятся капризными, вялыми, раздражительными, потливыми. Клинические проявления аллергического бронхита заключаются в том, что при нормальной или незначительно повышенной (субфебрильной) температуре тела у ребенка появляются частые (обычно несколько раз в месяц) приступы кашля. Кашель упорный, навязчивый, нередко приступообразный, обычно наблюдается в ночные часы.
В легких ребенка при этом выслушивают влажные и сухие хрипы (последние — на вдохе). В анализе крови очень часто повышено содержание эозинофилов — до 25-30 % (при норме до 4 %).
У детей, больных аллергическим бронхитом, отмечают повышенную чувствительность к различным аллергенам, чаще всего из домашней пыли. У таких детей вне домашней обстановки проявления аллергического бронхита полностью исчезают.
Продолжительность обострения аллергического бронхита может быть разной — от нескольких часов и дней до полутора, двух и трех недель. Обострения чаще бывают в холодное время года. Если ребенка, страдающего аллергическим бронхитом, не лечить — через некоторое время у него начнется бронхиальная астма.
Сколиозом, стойким отклонением позвоночника от нормы, болеют дети в период роста и развития. Подробно узнать про лечение сколиоза у детей можно на сайте авторского центра здоровья доктора Блюма.
- Daremberg, «Histoire des sciences médicales» (П., 1966).
- Moustafine R. I., Bukhovets A. V., Sitenkov A. Y., Kemenova V. A., Rombaut P., Van den Mooter G. Eudragit® E PO as a complementary material for designing oral drug delivery systems with controlled release properties: comparative evaluation of new interpolyelectrolyte complexes with countercharged Eudragit® L 100 copolymers. Molecular Pharmaceutics. 2013; 10(7): 2630–2641. DOI: 10.1021/mp4000635.
- А.В. Ланцова, Е.В. Санарова, Н.А. Оборотова и др. Разработка технологии получения инъекционной лекарственной формы на основе отечественной субстанции производной индолокарбазола ЛХС-1208 // Российский биотерапевтический журнал. 2014. Т. 13. № 3. С. 25-32.
- https://www.KrasotaiMedicina.ru/diseases/zabolevanija_pulmonology/asthmatic-bronchitis.
- https://mdc51.ru/simptomy-i-lechenie-astmaticheskogo-bronxita.html.
- https://ketotifen.su/blog/allergicheskij-astmaticheskij-bronhit-simptomy-i-lechenie/.
- Patil H., Tiwari R. V., Repka M. A. Recent advancements in mucoadhesive floating drug delivery systems: A mini-review. Journal of Drug Delivery Science and Technology. 2016; 31: 65–71.DOI: 10.1016/j.jddst.2015.12.002.







