Астматический бронхит — это респираторный аллергоз, протекающий с преимущественным поражением бронхов среднего и крупного калибра. Проявлениями астматического бронхита служат приступообразный кашель с затрудненным форсированным, шумным выдохом; одышка экспираторного типа. Диагностика астматического бронхита включает консультацию пульмонолога и аллерголога, аускультацию и перкуссию легких, рентгенографию легких, проведение кожно-аллергических проб, исследование иммуноглобулинов и комплемента, исследование ФВД, бронхоскопию. Лечение астматического бронхита заключается в назначении бронхолитиков, отхаркивающих и противогистаминных препаратов, спазмолитиков, физиолечения, ЛФК, массажа.
Общие сведения
Астматический бронхит — инфекционно-аллергическое заболевание нижних дыхательных путей, характеризующееся гиперсекрецией слизистой, отеком стенок, спазмом крупных и средний бронхов. При астматическом бронхите, в отличие от бронхиальной астмы, обычно не возникает приступов выраженного удушья. Тем не менее, в современной пульмонологии астматический бронхит расценивается как состояние предастмы. Чаще всего астматический бронхит развивается у детей дошкольного и раннего школьного возраста с отягощенным анамнезом по аллергическим заболеваниям.
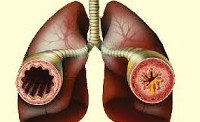
Астматический бронхит
Причины
Астматический бронхит имеет полиэтиологическую природу. При этом непосредственными аллергенами могут выступать как неинфекционные агенты, так и инфекционные факторы (вирусные, грибковые, бактериальные), поступающие в организм аэробронхогенно или через ЖКТ. Среди неинфекционных аллергенов чаще всего выявляются домашняя пыль, пух, пыльца растений, шерсть животных, компоненты пищи и консерванты. Астматический бронхит у детей может являться следствием лекарственной и вакцинальной аллергии. Нередко имеет место поливалентная сенсибилизация. Часто в анамнезе пациентов имеются указания на наследственную предрасположенность к аллергии (экссудативный диатез, нейродермит, аллергический ринит и др.).
Инфекционным субстратом астматического бронхита в большинстве случаев выступает патогенный стафилококк. На это указывает частая высеваемость микроорганизма из секрета трахеи и бронхов, а также повышенный уровень специфических антител в крови больных с астматическим бронхитом. Нередко астматический бронхит развивается после перенесенного гриппа, ОРВИ, пневмонии, коклюша, кори. Отмечены неоднократные случаи развития астматического бронхита у пациентов с гастроэзофагеальной рефлюксной болезнью. В зависимости от ведущего аллергического компонента, обострения астматического бронхита могут возникать в весенне-летний период (сезон цветения растений) или холодное время года.
Патогенез
В патогенезе астматического бронхита ведущим механизмом служит повышенная реактивность бронхов к различного рода аллергенам. Предполагается наличие нейрогенных и иммунологических звеньев патологического ответа. Местом конфликта «аллерген-антитело» являются бронхи среднего и крупного калибра; мелкие бронхи и бронхиолы при астматическом бронхите остаются интактными, что объясняет отсутствие в клинике заболевания выраженного бронхоспазма и астматических приступов. По типу иммунопатологических реакций выделяют атопическую и инфекционно-аллергическую формы астматического бронхита. Атопическая форма характеризуется развитием I типа аллергической реакции (гиперчувствительностью немедленного типа, IgE-опосредуемой аллергической реакцией); инфекционно-аллергическая форма — развитием аллергической реакции IV типа (гиперчувствительностью замедленного типа, клеточно-опосредованной реакцией). Встречаются смешанные механизмы развития астматического бронхита.
Патоморфологическим субстратом астматического бронхита служит спазмом гладкой мускулатуры бронхов, нарушение бронхиальной проходимости, воспалительный отек слизистой, гиперфункция бронхиальных желез с образованием секрета в просвете бронхов. Бронхоскопия при атопической форме астматического бронхита выявляет характерную картину: бледную, но отечную слизистую оболочку бронхов, сужение сегментарных бронхов вследствие отека, большое количество вязкого слизистого секрета в просвете бронхов. При наличии инфекционного компонента определяются изменения бронхов, типичные для вирусно-бактериальных бронхитов: гиперемия и отечность слизистой, наличие слизисто-гнойного секрета.
Симптомы астматического бронхита
Течение астматического бронхита носит рецидивирующий характер с периодами обострения и ремиссии. В острую фазу возникают приступы кашля, которые нередко провоцируются физической нагрузкой, смехом, плачем. Пароксизму кашля могут предшествовать предвестники в виде резко возникающей заложенности носа, серозно-слизистого ринита, першения в горле, легкого недомогания. Температура тела при обострении может быть субфебрильной или нормальной. Вначале кашель обычно сухой, в дальнейшем в течение суток может сменяться с сухого на влажный. Острый кашлевой приступ при астматическом бронхите сопровождается затрудненным дыханием, экспираторной одышкой, шумным, форсированным свистящим выдохом. Астматический статус при этом не развивается. В конце пароксизма обычно наблюдается отхождение мокроты, вслед за чем следует улучшение состояния.
Особенностью астматического бронхита служит упорное повторение симптомов. При этом, в случае неинфекционной природы заболевания, отмечается так называемый элиминационный эффект: приступы кашля прекращаются вне действия аллергена (например, при проживании детей вне дома, изменении характера питания, смене сезонов и т. д.). Продолжительность острого периода астматического бронхита может составлять от нескольких часов до 3-4 недель. Частые и упорные обострения астматического бронхита могут приводить к развитию бронхиальной астмы.
Большинство детей, страдающих астматическим бронхитом, имеют другие заболевания аллергического характера — поллиноз, аллергические диатезы на коже, нейродермит. Полиорганные изменения при астматическом бронхите не развиваются, однако могут выявляться неврологические и вегетативные изменения — раздражительность, вялость, повышенная потливость.
Диагностика
Постановка диагноза астматического бронхита требует учета данных анамнеза, проведения физикального и инструментального обследования, аллергодиагностики. Поскольку астматический бронхит служит проявлением системного аллергоза, его диагностикой и лечением занимаются врачи-пульмонологи и аллергологи-иммунологи. У пациентов с астматическим бронхитом грудная клетка, как правило, не увеличена в объеме. При перкуссии определяется коробочный оттенок звука над легкими. Аускультативная картина астматического бронхита характеризуется жестким дыханием, наличием рассеянных сухих свистящих и разнокалиберных влажных хрипов (крупно- и мелкопузырчатых).
Рентгенография легких выявляет так называемую «скрытую эмфизему»: разрежение легочного рисунка в латеральных отделах и сгущение — в медиальных; усиление рисунка корня легкого. Эндоскопическая картина при астматическом бронхите зависит от присутствия инфекционно-воспалительного компонента и варьирует от почти неизмененной слизистой бронхов до признаков катарального, иногда катарально-гнойного эндобронхита.
В крови у больных с астматическим бронхитом определяется эозинофилия, повышенное содержание иммуноглобулинов IgA и IgE, гистамина, снижение титра комплемента. Установить причину астматического бронхита позволяет проведение скарификационных кожных проб, элиминация предполагаемого аллергена. Для определения инфекционного возбудителя производится бакпосев мокроты на микрофлору с определением чувствительности к антибиотикам, бакисследование промывных вод бронхов. С целью оценки степени бронхиальной обструкции, а также мониторинга течения заболевания проводится исследование функции внешнего дыхания: спирометрия (в т. ч. с пробами), пикфлоуметрия, газоаналитическое исследование внешнего дыхания, плетизмография, пневмотахография.
Лечение астматического бронхита
Подход к терапии астматического бронхита должен быть комплексным и индивидуализированным. Эффективно проведение длительной специфической гипосенсибилизации аллергеном в соответствующих разведениях. Лечебные микродозы аллергена увеличивают с каждой инъекцией до достижения максимально переносимой дозы, затем переходят на лечение поддерживающими дозировками, которое продолжают не менее 2-х лет. Как правило, у детей с астматическим бронхитом, получавшим специфическую гипосенсибилизацию, не происходит трансформации бронхита в бронхиальную астму.
При проведения неспецифической десенсибилизации используют инъекции гистаглобулина. Пациентам с астматическим бронхитом показан прием антигистаминных препаратов (кетотифена, хлоропирамина, дифенгидрамина, клемастина, мебгидролина). При наличии признаков бронхиальной инфекции назначаются антибиотики. В комплексную терапию астматического бронхита включаются бронхолитики, спазмолитики, муколитики, витамины. Для купирования приступа кашля могут использоваться ингаляторы — сальбутамол, фенотерола гидробромид и др.
Эффективна небулайзерная терапия, хлористо-натриевые и щелочные ингаляции, улучшающие трофику слизистой, уменьшающие вязкость слизи, восстанавливающие местный ионный баланс. Из физиотерапевтических процедур при астматическом бронхите назначаются лекарственный электрофорез, УФО, общий массаж, локальный массаж грудной клетки, перкуторный массаж. Целесообразно проведение гидропроцедур, лечебного плавания, ЛФК, иглорефлексотерапии, электроакупунктуры. В периоды ремиссии астматического бронхита рекомендуется лечение на специализированных курортах.
Прогноз и профилактика
Обычно прогноз при астматическом бронхите благоприятный, однако у 28-30% пациентов происходит трансформация заболевания в бронхиальную астму. Для предупреждения обострения астматического бронхита необходима элиминация аллергена, проведение неспецифической и специфической гипосенсибилизации, санация хронических очагов инфекции. С целью реабилитации показано закаливание, лечебная гимнастика, аэропроцедуры, водные процедуры. Пациенты с астматическим бронхитом подлежат диспансерному наблюдению пульмонолога и аллерголога.
Лечение астматического бронхита
Бронхит астматического типа — респираторный аллергоз, в результате которого аллергические реакции затрагивают разные отделы дыхательного тракта. Болезнь нельзя приравнивать к бронхиальной астме, предвестником которой она является. Для нее нехарактерны приступы удушья, однако своевременное лечение астматического бронхита позволит предотвратить развитие хронического воспаления легких. Врачи терапевтического отделения медицинского центра Елены Малышевой в Ижевске проведут грамотное обследование пациента и назначат эффективную терапию, которая поможет не допустить осложнений в будущем.
Симптомы астматического бронхита
Болезнь развивается на фоне аллергических проявлений, таких как: риниты, дерматиты, нейродермиты, поллинозы. Симптомами астматического бронхита, указывающими на необходимость лечения являются:
- приступы кашля, которые проявляются в полную силу после физических нагрузок и эмоционального перенапряжения;
- трансформация сухого кашля во влажный за сравнительно непродолжительный период времени (1-1,5 суток);
- сложности с дыханием, одышка. С окончанием приступа из бронхов отделяется мокрота, затем состояние больного приходит в норму;
- кашель, который проходит при устранении аллергенов, вызывающих ухудшение самочувствия. В роли аллергенов могут выступать пыльца растений, шерсть домашних животных, определенные продукты;
- вялость, раздражительность, обильный пот во время приступов.
Диагностика заболевания
Постановка диагноза ведется с учетом данных инструментально-лабораторных обследований. Специалисты тщательно проверяют анамнез больного, сопоставляют его с результатами физикального осмотра. Детализировано изучаются симптомы астматического бронхита, после диагностики назначается лечение. Во время приема врач прослушивает легкие, выполняет пальцевое простукивание грудной клетки. По результатам осмотра больному могут назначаться следующие обследования:
- общий и биохимический анализ крови;
- анализ крови на иммуноглобулины e и a (IgE, IgA) и гистамин;
- забор мокроты для выполнения бакпосева в целях обнаружения инфекционных признаков болезни;
- исследование функций внешнего дыхания;
- кожные пробы на проявление аллергической реакции;
- рентгенографическое обследование легочной системы.
Лечение бронхита астматического типа у взрослых
Лечить заболевание без обращения к врачу не следует. Неправильный выбор лекарств может нанести вред и без того ослабленному организму. Положительный эффект возможен только при организации комплексного подхода и выборе правильной лечебной стратегии. Лечение астматического бронхита у взрослых может включать следующие мероприятия:
- Специфическая гипосенсибилизация — метод «приучения» организма к аллергену, который вызывает реакцию. На протяжении длительного времени больному под кожу или внутримышечно вводят вызывающее приступ вещество, с каждым разом увеличивая дозу. Это приводит к постепенному снижению чувствительности и нормализации обмена веществ.
- Неспецифическая десенсибилизация ― разгрузочно-диетическая терапия, назначение лекарственных средств, блокирующих проявления аллергии.
Чтобы предотвратить одышку и приступ кашля, могут назначаться ингаляции, проводимые при помощи домашнего аппарата небулайзера.
Преимущества лечения в клинике Елены Малышевой
В медицинском центре Елены Малышевой прием ведут опытные специалисты ― врачи, подтвердившие свою высокую квалификацию на практике. Доктора неоднократно проходили дополнительное обучение, совершенствуя мастерство и осваивая новые методы работы. В отделениях установлено новейшее оборудование для быстрой и точной диагностики астматического бронхита.
Чтобы записаться на прием к терапевту вы можете оставить онлайн-заявку на сайте, заказать обратный звонок или позвонить по телефону +7 (3412) 52-50-50.
ПРИСТУП БРОНХИАЛЬНОЙ АСТМЫ: АЛГОРИТМ ОКАЗАНИЯ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ ВЗРОСЛОМУ НАСЕЛЕНИЮ ФЕЛЬДШЕРСКОЙ БРИГАДОЙ
Бронхиальная астма (БА) — гетерогенное заболевание, характеризующееся хроническим воспалением дыхательных путей, наличием респираторных симптомов (свистящих хрипов, одышки и кашля), которые варьируют по времени и интенсивности и проявляются вместе с вариабельной обструкцией дыхательных путей.
Клинические признаки, повышающие вероятность наличия БА:
- выявление более одного из следующих симптомов: хрипы, удушье, чувство заложенности в грудной клетке и кашель (ухудшение симптомов ночью и рано утром, возникновение симптомов при физической нагрузке, воздействии аллергенов и холодного воздуха, после приема аспирина или бета-адреноблокаторов);
- наличие атопических заболеваний в анамнезе;
- наличие астмы и/или атопических заболеваний у родственников;
- распространенные сухие свистящие хрипы при аускультации грудной клетки;
- низкие показатели пиковой скорости выдоха или объема форсированного выдоха за 1 с (ретроспективно или в серии исследований), не объяснимые другими причинами;
- эозинофилия периферической крови, не объяснимая другими причинами.
Клиническая картина приступа БА: часто в дебюте — кашель, удлиненный выдох, шумное свистящее дыхание, тахикардия и артериальная гипертензия, беспокойство, чувство страха, потливость, набухание шейных вен.
Симптомы тревоги и жизнеугрожающего приступа БА:
- быстро нарастающая одышка (у взрослых число дыханий (ЧД) более 25 в минуту);
- невозможность говорить из-за одышки;
- участие в дыхании вспомогательной мускулатуры;
- цианоз кожи с сероватым оттенком;
- спутанность сознания или кома;
- слабый вдох, ЧД более 30 или менее 12 в минуту;
- число сердечных сокращений (ЧСС) более 120 в минуту или брадикардия (ЧСС менее 50 в минуту);
- артериальная гипотензия;
- «немое легкое» (дыхательные шумы при аускультации не выслушиваются).
При оказании помощи предпочтительнее использовать ингаляционную терапию при помощи небулайзера и инфузионные формы противоастматических лекарственных средств.
Пациенты с высоким риском смерти, связанной с БА, требуют повышенного внимания и должны помнить о необходимости обращения за медицинской помощью в самом начале обострения. К этой группе относятся пациенты:
- с наличием в анамнезе жизнеугрожающего обострения БА;
- наличием в анамнезе эпизода искусственной вентиляции легких (ИВЛ) по поводу обострения БА;
- наличием в анамнезе пневмоторакса или пневмомедиастинума;
- психологическими проблемами (отрицание заболевания);
- социоэкономическими факторами (низкий доход, недоступность медикаментов);
- недавним уменьшением дозы или полным прекращением приема ГКС;
- низким комплаенсом к терапии;
- со снижением восприятия одышки;
- госпитализированные по поводу обострения БА в течение последнего года.
Причины обострения бронхиальной астмы
К обострению БА могут привести различные триггеры, индуцирующие воспаление дыхательных путей или провоцирующие острый бронхоспазм. К основным триггерам относятся бытовые и внешние аллергены, аэрополлютанты, инфекции респираторного тракта (в основном вирусы, чаще всего риновирусы), гастроэзофагеальный рефлюкс, физическая нагрузка, метеофакторы (высокая влажность, перепады атмосферного давления), непереносимость некоторых пищевых продуктов, стрессы и др.
К факторам риска развития обострений относятся:
- наличие симптомов неконтролируемой БА;
- плохая приверженность терапии или не назначены ИГКС;
- чрезмерное использование короткодействующих бета2-агонистов;
- низкий ОФВ1, особенно < 60% от должного;
- значительные психологические или социально- экономические проблемы;
- внешние воздействия (курение, сенсибилизация к аллергену);
- сопутствующие заболевания (ожирение, риносинусит, подтвержденная пищевая аллергия);
- эозинофилия мокроты или крови;
- эпизоды интубации или интенсивной терапии из-за обострения БА;
- более одного тяжелого обострения за последние 12 месяцев.
Клиническая оценка больного с обострением БА, нарастающей одышкой и ухудшением газообмена должна быть проведена очень быстро, при этом сохраняетя достаточная тщательность. Оценка пациента должна включать историю заболевания, опреде ление его тяжести, потенциальные провоцирующие факторы, выявлении осложнений и ответ на терапию.
Осложнения бронхиальной астмы
Осложнениями БА являются ателектаз легких, медиастинальная и подкожная эмфизема, спонтанный пневмоторакс, острая эмфизема легких, легочное сердце, астматический статус.
Астматический статус (АС) — это длительно не купирующийся приступ удушья с развившейся относительной блокадой бета2-адренорецепторов бронхопульмональной системы, формированием тотальной бронхиальной обструкции, развитием легочной гипертензии и острой дыхательной недостаточности.
В современных классификациях АС эквивалентен понятиям «жизнеугрожающая астма» и «астма, близкая к фатальной».
Критерии АС: прогрессирующее нарушение дренажной функции бронхов, непродуктивный и неэффективный кашель, тяжелый приступ экспираторного удушья, длящийся сутки и более; неэффективность бета-агонистов, ГКС и метилксантинов.
Причины трансформации приступа БА в АС: бесконтрольный прием симпатомиметиков и ГКС, длительный прием и резкая отмена ГКС (синдром отмены), обострение хронического или возникновение острого воспалительного процесса в легких и бронхах, неэффективное его лечение, злоупотребление снотворными и седативными средствами, прием наркотических анальгетиков, которые обусловливают активное образование гистамина.
Для клинической картины АС характерны три синдрома: респираторный, циркуляторный, нейропсихический.
Респираторный синдром — состояние, при кото- ром интенсивная одышка (ЧД > 30 в минуту) соче- тается с затрудненным и замедленным выдохом. В дыхании участвуют мышцы грудной клетки и верхнего плечевого пояса, грудная клетка находится в положении максимального вдоха, диафрагма опущена, ее движения ограничены, кашель неэффективный, мокрота не отделяется, диффузный цианоз.
Циркуляторный синдром складывается из синусовой тахикардии свыше 120 сокращений в минуту, повышения артериального давления (АД) в первой стадии АС и его снижения во вторую стадию, нарастающих клинических признаков правожелудочковой недостаточности: набухания шейных вен, увеличения печени, пастозности или отека ног.
Нейропсихический синдром — это комплекс симптомов гипоксического возбуждения, которое в поздних стадиях сменяется депрессией, неадекватной реакцией больного, дезориентацией его во времени и пространстве; часто возникают судороги, которые предшествуют коматозному состоянию.
В течении АС выделяют три стадии:
1-я стадия — относительной компенсации. Характеризуется длительным некупирующимся приступом удушья, резистентным к симпатомиметикам и метилксантинам. Пациента беспокоит сильный кашель без отхождения мокроты. Межреберные промежутки втянуты, возникает цианоз носогубного треугольника. Пациент сидит, упершись руками в колени и наклонившись вперед (положение ортопноэ). Больной возбужден, но его действия адекватны, сознание ясное. Признаки респираторного синдрома: учащенное шумное дыхание с удлиненным выдохом. Над всей поверхностью легких выслушиваются сухие свистящие хрипы, АД повышено, пульс частый, удовлетворительного наполнения.
2-я стадия — декомпенсации, или «немого легкого». Бронхоспазм более выражен, одышка усиливается. Состояние пациента тяжелое, положение ортопноэ, цианоз губ и кожных покровов, над- и подключичные ямки втянуты. Возбуждение периодически сменяется торможением. При аускультации над всей поверхностью или на большем участке обоих легких в результате обтурации бронхов не прослушиваются дыхательные шумы (появление участков «немого легкого»). Пульс частый (до 140 в минуту), слабого наполнения, аритмии, артериальная гипотензия, тоны сердца глухие, возможен ритм галопа.
3-я стадия — гипоксически-гиперкапнической комы. Состояние крайне тяжелое. Тахипноэ сменяется аритмичным поверхностным дыханием, при аускультации легких отсутствуют дыхательные шумы в легких, больной без сознания, потере сознания нередко предшествуют судороги. Наблюдаются разлитой диффузный цианоз, холодный пот. Пульс нитевидный, аритмичный, АД резко снижено или не определяется, коллапс, тоны сердца глухие, часто ритм галопа, возможна фибрилляция желудочков.

Последовательность мероприятий по оказанию неотложной помощи фельдшерской бригадой
При обоснованном подозрении на приступ БА (с учетом клинической картины и анамнеза) фельдшерской бригаде следует вызвать специализированную реанимационную или бригаду интенсивной терапии (БИТ) и одновременно оказать неотложную помощь:
- открыть окно, успокоить пациента, расстегнуть стесняющую его одежду, придать наиболее удобное положение (с целью уменьшения нагрузки на сердечно-сосудистую систему и гипоксии);
- провести пульсоксиметрию (с целью выявления гипоксемии), дать через носовые катетеры увлажненный кислород со скоростью 4-10 л/мин;
- шанс снять приступ без лекарств мал, поэтому спросить, есть ли у пациента карманный ингалятор или противоастматические препараты, назначенные врачом. Если пациент уже использовал ингаляцию бета 2-агонистов в течение последних суток 6 и более раз, а симптоматика БА прогрессирует, запретить ему ингаляции для профилактики развития резистентности к лечению;
- проконтролировать гемодинамику, температуру, ЧД (для выявления осложнений);
- снять ЭКГ, передать старшему врачу в режиме телемедицины.
Основные мероприятия по лечению обострений включают (в порядке их назначения и в зависимости от тяжести обострений) повторные ингаляции бронхолитиков быстрого действия, раннее применение системных ГКС, кислородотерапию. Целью лечения является как можно более быстрое устранение бронхиальной обструкции и гипоксемии и предотвращение дальнейших рецидивов.
Ведение пациентов с обострением бронхиальной астмы на догоспитальном этапе
Нетяжелые обострения, для которых характерны снижение пиковой скорости выдоха на 25-50%, ночные пробуждения из-за БА и повышенная потребность в бета2-агонистах короткого действия обычно можно лечить в амбулаторных условиях. Если пациент отвечает на увеличение дозы бронхолитика уже после первых нескольких ингаляций, необходимость обращения в отделение интенсивной терапии отсутствует, однако дальнейшее лечение под наблюдением врача первичного звена может включать применение системных ГКС.
Следует также провести обучение пациента и пересмотреть поддерживающую терапию.
При легком и среднетяжелом обострениях оптимальным и наиболее экономичным методом быстрого устранения бронхиальной обструкции является многократное применение ингаляционных бета2-агонистов быстрого действия (от 2 до 4 ингаляций каждые 20 мин в течение первого часа). После первого часа необходимая доза бета2-агонистов будет зависеть от степени тяжести обострения. Легкие обострения купируются 2-4 дозами с помощью небулайзера каждые 3-4 ч; обострения средней тяжести потребуют 6-10 доз каждые 1-2 ч.
Алгоритм действий:
- придать больному максимально комфортное положение в постели;
- подать увлажненную кислородно-воздушную смесь (30-40% кислорода — 2-4 л/мин через носовые катетеры);
- провести инфузионную терапию: внутривенно капельно 5%-й раствор глюкозы, реополиглюкин или другой коллоид; общий объем инфузий — 50мл/кг массы тела в сутки; при перегрузке правых отделов сердца — 25 мл/кг/сут; контроль АД, ЧД, ЭКГ;
- дать бронходилататоры: при сохраненном сознании — ингаляция с помощью небулайзера: сальбутамол 5 мг, затем по 2,5 мг каждые 20 мин, или 1-2 мг (20-40 кап.) фенотерола, или 1,5-2 мл беродуала. При нарушении сознания и угрозе остановки дыхания — подкожно адреналин (эпинефрин) 0,3 мл (каждые 20 мин в течение первого часа или до получения эффекта);
- дать системные ГКС — преднизолон до 6 мг/кг/сут парентерально или 1 мг/кг/сут внутрь (внутривенно медленно в течение 20 мин ввести 90 мг пред- низолона или 8 мг дексаметазона на 5%-м растворе глюкозы);
- если в течение последних 24 ч не применялись препараты теофиллина: внутривенно раствор эуфиллина в течение 20 мин в дозе 3-6 мг/кг, затем внутривенно капельно (у курильщиков — 0,8 мг/кг/ч; при тяжелой хронической обструктивной болезни легких (ХОБЛ) — 0,4 мг/кг/ч; при застойной сердечной недостаточности — 0,2 мг/кг/ч; без сопутствующей патологии — 0,6 мг/кг/ч). В условиях СНМП — 5-10 мл 2,4%-го раствора эуфиллина внутривенно медленно. При угнетении дыхания на фоне утраты сознания — брадипноэ (ЧД < 8 в минуту) — интубация и перевод на ИВЛ. В этом случае возможно использование седативных и наркотических препаратов для седации больного и облегчения ИВЛ: диазепам 0,5 мг/кг или морфин 0,2-0,3 мг/кг.
Подкожное или внутримышечное введение адреналина может потребоваться при неотложном лечении анафилаксии или ангионевротического отека.
Показана госпитализация в отделение реанимации и интенсивной терапии.
Противопоказаны седативные и антигистаминные средства (угнетают кашлевой рефлекс, усиливают бронхообструкцию), холинолитики (сушат слизистую, сгущают мокроту), муколитики для разжижения мокроты, антибиотики, новокаин (высокая сенсибилизирующая активность), препараты кальция (углубляют гипокалиемию), диуретики (увеличивают исходную дегидратацию и гемоконцентрацию); 4%-й раствор натрия гидрокарбоната применять только при коме из расчета 2-3 мл/кг массы тела.
Системные ГКС. У пациентов, не способных принимать препараты per os (выраженная одышка или проведение вентиляции легких), предпочтение отдается парентеральному введению ГКС. Последние ингибируют клеточные механизмы обструкции, восстанавливают чувствительность бета2-адренорецепторов, усиливают бронходилатирующий эффект эндогенных катехоламинов, ликвидируют аллергический отек, уменьшают воспалительную обструкцию бронхов, снижают гиперреактивность тучных клеток, базофилов и тормозят выделение ими гистамина и других медиаторов аллергии и воспаления, устраняют угрозу острой надпочечниковой недостаточности вследствие гипоксии. Системные ГКС используют при лечении всех обострений, кроме самых легких, особенно если начальная терапия ингаляционными бета2-агонистами не обеспечила длительного улучшения или обострение развилось у пациента, уже получающего пероральные ГКС, а предшествующие обострения требовали назначения пероральных ГКС. Адекватными дозами системных ГКС являются преднизолон (или эквивалент) 40-50 мг/сут. Длительность терапии — 5-7 дней. Тяжелые обострения БА относятся к опасным для жизни экстренным ситуациям, лечение которых должно проводиться в стационарах с возможностью перевода пациентов в отделения реанимации и интенсивной терапии. 23 24
1-я стадия АC: преднизолон 60 мг каждые 4 ч, до выведения из АС (суточная доза может достигать 10 мг/кг массы тела).
2-я стадия АС: разовая доза преднизолона увеличивается в 1,5-3 раза и введение его осуществляется каждые 1-1,5 ч. При отсутствии эффекта в ближайшие 2 ч разовую дозу увеличивают до 150 мг и одновременно вводят гидрокортизона гемисукцинат — 125-150 мг каждые 4-6 ч. Отсутствие эффекта в течение 1,5-3 ч и сохранение картины «немого легкого» указывают на необходимость бронхоскопии и посегментарного лаважа бронхов.
3-я стадия АС: доза преднизолона увеличивается до 120 мг внутривенно каждый час, суточная доза может достигать 30 мг/кг массы тела больного.
Эуфиллин блокирует фосфодиэстеразу, усиливает секрецию адреналина, блокирует вход и выход кальция из клетки, восстанавливает чувствительность адренорецепторов к катехоламинам и бета-агонистам, вызывая бронходилятирующий эффект, снижает давление в малом круге кровообращения. Нагрузочная доза — 6-7 мг/кг (в течение 20 мин), поддерживающая — 1,0 мг/кг/ч, максимальная суточная доза — 2,5 г. Начало действия развивается через 10-15 мин, продолжительность действия — 2 ч.
Ингаляционные бета2-агонисты являются наиболее эффективными препаратами терапии обострения БА в связи с быстротой и выраженностью их бронхорасширяющего эффекта. С помощью небулайзера обычно используют однократные дозы сальбутамола — 2,5 мг на одну ингаляцию. При тяжелом обострении БА применяют следующую схему терапии: в первый час терапии проводится три ингаляции — 2,5 мг каждые 20 мин, затем ингаляции проводят каждый час до значимого улучшения состояния, после чего возможно назначение препарата каждые 4-5 ч. Небулайзерная терапия в комбинации бета2- агониста и антихолинергического средства (ипратропия бромида по 500 мкг каждые 4-6 ч) обеспечивает более выраженную бронходилатацию, чем применение препаратов по отдельности.
Абсолютные показания к респираторной поддержке (ИВЛ) при АС: остановка дыхания, нарушение сознания (сопор, кома), нестабильная гемодинамика (АД систолическое < 70 мм рт. ст., ЧСС < 50 или > 160 в мин), общее утомление, истощение пациента, утомление дыхательных мышц, рефрактерная гипоксемия.
Причины смерти при АС (летальность при АС — от 16,5%): прогрессирующее астматическое состояние, не поддающееся терапии, неадекватная терапия (передозировка бета-агонистов, теофиллина), применение седативных или наркотических средств, легочная патология (инфекция, пневмоторакс), некорректное проведение ИВЛ (баротравма). При наличии показаний для госпитализации после возможной стабилизации состояния необходимо доставить пациента в стационар, обеспечив во время транспортировки наблюдение и продолжение лечения с мониторингом АД, ЧСС, ЧД, ЭКГ, оценки уровня сознания по шкале комы Глазго.
Использованная литература
- Острая дыхательная недостаточность: алгоритм оказания скорой медицинской помощи взрослому населению фельдшерской бригадой / Н. П. Новикова, Т. В. Авраменко, В. И. Пукита., В. Н. Тарасевич // Медицинские знания. — № 2. — 2012. — С. 7-9.
- Отек легких: алгоритм оказания скорой медицинской помощи взрослому населению фельдшерской бригадой / Н. П. Новикова, Т. В. Авраменко, В. Н Тарасевич, С. В. Филинов // Медицинские знания. — № 3. — 2017. — C. 13-16.
- Приказ Министерства здравоохранения Республики Беларусь от 30.09.2010 № 1030 «Об утверждении клинического протокола оказания скорой (неотложной) медицинской помощи взрослому населению и признании утратившими силу отдельных структурных элементов приказа Министерства здравоохранения Республики Беларусь от 13 июня 2006 г. № 484».
Подготовили сотрудники кафедры скорой медицинской помощи
и медицины катастроф БелМАПО Т. В. Авраменко, Н. П. Новикова, С.В. Филинов
- Pund A. U., Shandge R. S., Pote A. K. Current approaches on gastroretentive drug delivery systems. Journal of Drug Delivery and Therapeutics. 2020; 10(1): 139–146. DOI: 10.22270/jddt.v10i1.3803.
- Moustafine R. I., Bobyleva V. L., Bukhovets A. V., Garipova V. R.,Kabanova T. V., Kemenova V. A., Van den Mooter G. Structural transformations during swelling of polycomplex matrices based on countercharged (meth)acrylate copolymers (Eudragit® EPO/Eudragit® L 100-55). Journal of Pharmaceutical Sciences. 2011; 100:874–885. DOI:10.1002/jps.22320.
- Daremberg, «Histoire des sciences médicales» (П., 1966).
- https://www.KrasotaiMedicina.ru/diseases/zabolevanija_pulmonology/asthmatic-bronchitis.
- https://clinica-malyshevoy.ru/terapiya/bronkhit/astmaticheskiy/.
- https://www.medsestra.by/emengercy/pristup-bronhialnoj-astmy-algoritm-okazaniya-skoroj-meditsinskoj-pomoshhi-vzroslomu-naseleniyu-feldsherskoj-brigadoj/.
- Скориченко, «Доисторическая M.» (СПб., 1996); его же, «Гигиена в доисторические времена» (СПб., 1996).
- Moustafine R. I., Bukhovets A. V., Sitenkov A. Y., Kemenova V. A., Rombaut P., Van den Mooter G. Eudragit® E PO as a complementary material for designing oral drug delivery systems with controlled release properties: comparative evaluation of new interpolyelectrolyte complexes with countercharged Eudragit® L 100 copolymers. Molecular Pharmaceutics. 2013; 10(7): 2630–2641. DOI: 10.1021/mp4000635.







