Астматический бронхит — это респираторный аллергоз, протекающий с преимущественным поражением бронхов среднего и крупного калибра. Проявлениями астматического бронхита служат приступообразный кашель с затрудненным форсированным, шумным выдохом; одышка экспираторного типа. Диагностика астматического бронхита включает консультацию пульмонолога и аллерголога, аускультацию и перкуссию легких, рентгенографию легких, проведение кожно-аллергических проб, исследование иммуноглобулинов и комплемента, исследование ФВД, бронхоскопию. Лечение астматического бронхита заключается в назначении бронхолитиков, отхаркивающих и противогистаминных препаратов, спазмолитиков, физиолечения, ЛФК, массажа.
Общие сведения
Астматический бронхит — инфекционно-аллергическое заболевание нижних дыхательных путей, характеризующееся гиперсекрецией слизистой, отеком стенок, спазмом крупных и средний бронхов. При астматическом бронхите, в отличие от бронхиальной астмы, обычно не возникает приступов выраженного удушья. Тем не менее, в современной пульмонологии астматический бронхит расценивается как состояние предастмы. Чаще всего астматический бронхит развивается у детей дошкольного и раннего школьного возраста с отягощенным анамнезом по аллергическим заболеваниям.
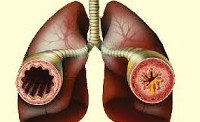
Астматический бронхит
Причины
Астматический бронхит имеет полиэтиологическую природу. При этом непосредственными аллергенами могут выступать как неинфекционные агенты, так и инфекционные факторы (вирусные, грибковые, бактериальные), поступающие в организм аэробронхогенно или через ЖКТ. Среди неинфекционных аллергенов чаще всего выявляются домашняя пыль, пух, пыльца растений, шерсть животных, компоненты пищи и консерванты. Астматический бронхит у детей может являться следствием лекарственной и вакцинальной аллергии. Нередко имеет место поливалентная сенсибилизация. Часто в анамнезе пациентов имеются указания на наследственную предрасположенность к аллергии (экссудативный диатез, нейродермит, аллергический ринит и др.).
Инфекционным субстратом астматического бронхита в большинстве случаев выступает патогенный стафилококк. На это указывает частая высеваемость микроорганизма из секрета трахеи и бронхов, а также повышенный уровень специфических антител в крови больных с астматическим бронхитом. Нередко астматический бронхит развивается после перенесенного гриппа, ОРВИ, пневмонии, коклюша, кори. Отмечены неоднократные случаи развития астматического бронхита у пациентов с гастроэзофагеальной рефлюксной болезнью. В зависимости от ведущего аллергического компонента, обострения астматического бронхита могут возникать в весенне-летний период (сезон цветения растений) или холодное время года.
Патогенез
В патогенезе астматического бронхита ведущим механизмом служит повышенная реактивность бронхов к различного рода аллергенам. Предполагается наличие нейрогенных и иммунологических звеньев патологического ответа. Местом конфликта «аллерген-антитело» являются бронхи среднего и крупного калибра; мелкие бронхи и бронхиолы при астматическом бронхите остаются интактными, что объясняет отсутствие в клинике заболевания выраженного бронхоспазма и астматических приступов. По типу иммунопатологических реакций выделяют атопическую и инфекционно-аллергическую формы астматического бронхита. Атопическая форма характеризуется развитием I типа аллергической реакции (гиперчувствительностью немедленного типа, IgE-опосредуемой аллергической реакцией); инфекционно-аллергическая форма — развитием аллергической реакции IV типа (гиперчувствительностью замедленного типа, клеточно-опосредованной реакцией). Встречаются смешанные механизмы развития астматического бронхита.
Патоморфологическим субстратом астматического бронхита служит спазмом гладкой мускулатуры бронхов, нарушение бронхиальной проходимости, воспалительный отек слизистой, гиперфункция бронхиальных желез с образованием секрета в просвете бронхов. Бронхоскопия при атопической форме астматического бронхита выявляет характерную картину: бледную, но отечную слизистую оболочку бронхов, сужение сегментарных бронхов вследствие отека, большое количество вязкого слизистого секрета в просвете бронхов. При наличии инфекционного компонента определяются изменения бронхов, типичные для вирусно-бактериальных бронхитов: гиперемия и отечность слизистой, наличие слизисто-гнойного секрета.
Симптомы астматического бронхита
Течение астматического бронхита носит рецидивирующий характер с периодами обострения и ремиссии. В острую фазу возникают приступы кашля, которые нередко провоцируются физической нагрузкой, смехом, плачем. Пароксизму кашля могут предшествовать предвестники в виде резко возникающей заложенности носа, серозно-слизистого ринита, першения в горле, легкого недомогания. Температура тела при обострении может быть субфебрильной или нормальной. Вначале кашель обычно сухой, в дальнейшем в течение суток может сменяться с сухого на влажный. Острый кашлевой приступ при астматическом бронхите сопровождается затрудненным дыханием, экспираторной одышкой, шумным, форсированным свистящим выдохом. Астматический статус при этом не развивается. В конце пароксизма обычно наблюдается отхождение мокроты, вслед за чем следует улучшение состояния.
Особенностью астматического бронхита служит упорное повторение симптомов. При этом, в случае неинфекционной природы заболевания, отмечается так называемый элиминационный эффект: приступы кашля прекращаются вне действия аллергена (например, при проживании детей вне дома, изменении характера питания, смене сезонов и т. д.). Продолжительность острого периода астматического бронхита может составлять от нескольких часов до 3-4 недель. Частые и упорные обострения астматического бронхита могут приводить к развитию бронхиальной астмы.
Большинство детей, страдающих астматическим бронхитом, имеют другие заболевания аллергического характера — поллиноз, аллергические диатезы на коже, нейродермит. Полиорганные изменения при астматическом бронхите не развиваются, однако могут выявляться неврологические и вегетативные изменения — раздражительность, вялость, повышенная потливость.
Диагностика
Постановка диагноза астматического бронхита требует учета данных анамнеза, проведения физикального и инструментального обследования, аллергодиагностики. Поскольку астматический бронхит служит проявлением системного аллергоза, его диагностикой и лечением занимаются врачи-пульмонологи и аллергологи-иммунологи. У пациентов с астматическим бронхитом грудная клетка, как правило, не увеличена в объеме. При перкуссии определяется коробочный оттенок звука над легкими. Аускультативная картина астматического бронхита характеризуется жестким дыханием, наличием рассеянных сухих свистящих и разнокалиберных влажных хрипов (крупно- и мелкопузырчатых).
Рентгенография легких выявляет так называемую «скрытую эмфизему»: разрежение легочного рисунка в латеральных отделах и сгущение — в медиальных; усиление рисунка корня легкого. Эндоскопическая картина при астматическом бронхите зависит от присутствия инфекционно-воспалительного компонента и варьирует от почти неизмененной слизистой бронхов до признаков катарального, иногда катарально-гнойного эндобронхита.
В крови у больных с астматическим бронхитом определяется эозинофилия, повышенное содержание иммуноглобулинов IgA и IgE, гистамина, снижение титра комплемента. Установить причину астматического бронхита позволяет проведение скарификационных кожных проб, элиминация предполагаемого аллергена. Для определения инфекционного возбудителя производится бакпосев мокроты на микрофлору с определением чувствительности к антибиотикам, бакисследование промывных вод бронхов. С целью оценки степени бронхиальной обструкции, а также мониторинга течения заболевания проводится исследование функции внешнего дыхания: спирометрия (в т. ч. с пробами), пикфлоуметрия, газоаналитическое исследование внешнего дыхания, плетизмография, пневмотахография.
Лечение астматического бронхита
Подход к терапии астматического бронхита должен быть комплексным и индивидуализированным. Эффективно проведение длительной специфической гипосенсибилизации аллергеном в соответствующих разведениях. Лечебные микродозы аллергена увеличивают с каждой инъекцией до достижения максимально переносимой дозы, затем переходят на лечение поддерживающими дозировками, которое продолжают не менее 2-х лет. Как правило, у детей с астматическим бронхитом, получавшим специфическую гипосенсибилизацию, не происходит трансформации бронхита в бронхиальную астму.
При проведения неспецифической десенсибилизации используют инъекции гистаглобулина. Пациентам с астматическим бронхитом показан прием антигистаминных препаратов (кетотифена, хлоропирамина, дифенгидрамина, клемастина, мебгидролина). При наличии признаков бронхиальной инфекции назначаются антибиотики. В комплексную терапию астматического бронхита включаются бронхолитики, спазмолитики, муколитики, витамины. Для купирования приступа кашля могут использоваться ингаляторы — сальбутамол, фенотерола гидробромид и др.
Эффективна небулайзерная терапия, хлористо-натриевые и щелочные ингаляции, улучшающие трофику слизистой, уменьшающие вязкость слизи, восстанавливающие местный ионный баланс. Из физиотерапевтических процедур при астматическом бронхите назначаются лекарственный электрофорез, УФО, общий массаж, локальный массаж грудной клетки, перкуторный массаж. Целесообразно проведение гидропроцедур, лечебного плавания, ЛФК, иглорефлексотерапии, электроакупунктуры. В периоды ремиссии астматического бронхита рекомендуется лечение на специализированных курортах.
Прогноз и профилактика
Обычно прогноз при астматическом бронхите благоприятный, однако у 28-30% пациентов происходит трансформация заболевания в бронхиальную астму. Для предупреждения обострения астматического бронхита необходима элиминация аллергена, проведение неспецифической и специфической гипосенсибилизации, санация хронических очагов инфекции. С целью реабилитации показано закаливание, лечебная гимнастика, аэропроцедуры, водные процедуры. Пациенты с астматическим бронхитом подлежат диспансерному наблюдению пульмонолога и аллерголога.
Ульяновск — город новостей (ulgrad.ru)
Почему-то многие люди считают, что не обязательно обращаться к врачам для установления диагноза, если заболевание протекает со знакомыми симптомами, однако любой специалист скажет, что поставить самостоятельно верный диагноз практически невозможно. Не «обошла» эта проблема такие болезни как астма и бронхит. Часто люди не хотят обращаться к врачам, поскольку болезни дыхательных путей имеют довольно ясную клиническую картину; и они считают, что сами могут определить недуг и бороться с ним знакомыми препаратами и методами.
Спросив пульмонолога с большим опытом работы, легко ли поставить тот или иной диагноз пациенту, вы услышите отрицательный ответ: постановка диагноза — очень сложный и порой долгий процесс. Зачастую у пациентов проявляются симптомы сразу нескольких заболеваний, поэтому нелегко сразу точно сказать от чего же все-таки лечиться. Очень важно для начала сдать все необходимые анализы и пройти наблюдение у специалиста, который учтет все особенности организма больного, чтобы поставить правильный диагноз и составить план лечения.
Если все-таки у вас остались сомнения по поводу вышеизложенного, то посмотрите, сколько споров ведется в отношении различий между астмой и бронхитом, как много научных работ написано на эту тему. Это, действительно, очень важная интересная тема, именно она поднимается в данной статье.
Этиологические отличия
Почему появился кашель?
Такие болезни как астма и бронхит имеют похожие симптомы, поэтому их относят к одной категории патологий. Обычно, врачи, когда выносят свой вердикт, ориентируются на причинные особенности, совокупность проявлений и особенности течения заболевания. Чтобы отличить один диагноз от другого, нужно четко знать их этиологию. В случае заболеваний дыхательных путей сложно определить, почему появился кашель, поскольку он появляется при различных болезнях. Для того, чтобы идентифицировать «врага», необходимо провести спирометрию. Исходя их этиологических особенностей, могут быть выявлены следующие воспалительные процессы:
- Бронхиальная астма. Бывает аллергическая, неаллергическая и смешанная. Данное заболевание является причиной снижения иммунитета организма. Обычно, причиной болезни является не инфекция, однако, в большинстве случаев бронхиальная астма появляется при острых респираторных заболеваниях в связи с увеличением количества эозинофилов. Зачастую этот диагноз путают с хронической обструктивной болезнью легких. Подробнее читайте здесь.
- Хронический бронхит. Причиной этой болезни является осложнение после поражения организма вирусом или другими микроорганизмами. Однако есть неинфекционная форма, тогда причиной недуга является частое взаимодействие человека с производственной пылью, курение, а также воздействие других раздражителей. Помимо обструкции дыхательных путей эта болезнь опасна морфологической перестройкой в структуре тканей в бронхах. Подробнее читайте здесь.
- Острый бронхит. При острой форме бронхита кашель длится совсем недолго (меньше недели), но при отсутствии должного лечения заболевание может стать хроническим. Причин для возникновения острой формы много: охлаждение организма, простуда и др. Обычно начинается болезнь с сухого кашля, но затем выделяется мокрота, которая при запущенной форме «грязная» из-за большого количества кровяных клеток.
- Обструктивные формы бронхита. К этой категории относятся острая и хроническая формы, которые сопровождаются различной степенью поражения бронхов. Причина заболевания — инфекция. Подробнее читайте здесь.
- Астматический бронхит. Может быть вызван как аллергией, так и осложнениями инфекционной болезни. Для возникновения проблемы достаточно одного «провокатора». Причинами являются вирусы, бактериальные инфекции и др.
Бронхиальная обструкция
Хотелось бы обратить внимание, что острая форма бронхита чаще всего встречается у детей, хроническая же форма — у взрослых. Так, если молодой пациент получает вердикт «хроническая обструктивная болезнь легких», то есть смысл пройти исследования на наличие бронхиальной астмы, а также получить заключения у нескольких специалистов.
Экология имеет огромное влияние на наш организм, в том числе на дыхательные органы. Не удивительно, что количество людей с болезнями легких и бронхов гораздо больше в промышленных городах, нежели в других районах. Вредные вещества, выбрасываемые в воздух производствами, раздражают слизистую бронхов и являются одной из главных причин возникновения проблем с дыхательной функцией. Помимо этого, у людей с хроническими заболеваниями дыхательных путей почти всегда ослаблен иммунитет, частые болезни и прием антибиотиков снижают готовность организма бороться с инфекциями еще больше. К слабому организму очень просто «пристают» аллергические реакции, они запускают процесс развития бронхиальной астмы.
Иногда люди пытаются заниматься самолечением с помощью народных средств, но травы часто являются сильными аллергенами и могут еще больше спровоцировать асфиксию. Именно поэтому очень важно исключить возможность непереносимости организмом какого-либо вещества, а для этого необходимо проконсультироваться со специалистами, а также пройти необходимые исследования, поскольку чисто внешне это определить невозможно.
Особенности проявления у пациентов астмы и бронхита
Точно сказать сразу, чем заболел пациент — бронхитом или астмой, сложно даже высококвалифицированному врачу. При условии наблюдения больного в лечебном учреждении, порой не сразу ставят стопроцентный диагноз, его могут в течение обследования уточнять и менять. Если такие сложности возникают со взрослыми, то что уж говорить о детях. На еще неокрепший организм легко «притягиваются» различные инфекции, за которыми следует поражение бронхов, не являющееся астмой и проходящее довольно быстро, однако, если запустить болезнь и не лечить ее должным образом, она может перерасти в патологию, то есть астму, которая будет мучить человека всю жизнь.
Симптомы астмы и бронхита очень похожи, поскольку в обоих случаях происходят воспалительные процессы, характерными отличиями которых являются:
- отдышка, судорожный кашель;
- усиливающийся к вечеру сухой или влажный кашель;
- затрудненное дыхание, при котором задействованы мышцы, которые обычно не используются при дыхании, поскольку бронхи при заболевании сужаются, что не позволяет пропустить в легкие необходимое количество кислорода;
- при дыхании сильно видны вены на шее, «раздувается» нос;
- появляется синева кожи;
- при хронической форме такие факторы как аллергены, физическая активность, вирусы и др. могут вывести заболевание из стадии «затишья».
Как определить бронхиальную астму
Особенности симптомов астмы бронхиальной формы:
- закономерно обостряется в тот или иной сезон;
- не выходит из стадии ремиссии по причине попадания инфекции в организм;
- приступы кашля не сопровождаются выделениями слизи и лихорадкой;
- носитель патологии часто болеет простудой, которая всегда протекает с наличием кашля;
- дыхание сопровождается хрипом;
- при средней категории тяжести протекания заболевания случаются частые приступы кашля или асфиксии после занятий спортом или после пробуждения;
- приступы укрощаются специальными аэрозолями, которые расширяют бронхи;
- когда случается судорожный кашель, больной машинально старается сесть и пригнуться к коленям.
Существует также состояние, названное астматическим статусом, которое является опасным для жизни и характеризуется осложнением астмы. В результате этого у больного случается продолжительный некупирующийся приступ.
Поскольку астма сопровождается аллергией, то помимо сухого кашля иногда появляются насморк, «щекотание» в носу, слезоточивость и т.д.
Очень важно диагностировать правильно астму в детстве, если она есть, поскольку в раннем возрасте данное заболевание протекает без некоторых симптомов, например, без удушья. Однако, если вовремя не предпринять необходимые меры пресечения, то астма может перетечь в классическую форму.
Очень важно знать, что, поскольку астму часто путают с другими заболеваниями (например, с боронхогенной пневмонией), для лечения которых применяются антибиотики, то зачастую план лечения неверен. Из-за неправильной терапии астма быстро прогрессирует и приобретает тяжелые стадии. Часто для лечения кашля назначают натуральные препараты на основе трав, но для лечения астмы они не подходят, так как могут усугубить аллергические реакции.
Если основываться только на теоретических данных, то отличия между двумя заболеваниями, о которых идет речь в статье, вполне ясны. Однако, когда дело доходит до практики, то появляются трудности в связи с различными характерными чертами организмов каждого из пациентов: у всех недуги проявляются по-разному. К примеру, у некоторых больных астма в начале развития сопровождается повышением температуры, что указывает на вирусную инфекцию. Но почти всегда опытный пульмонолог найдет определенные черты, которые отличат клиническую картину одного заболевания от другого. Хроническая стадия бронхита обычно имеет рецидивы несколько раз в год, а также сопровождается мокрым кашлем с выделением обильной мокроты густой консистенции и лихорадкой. Астма же случается значительно чаще, могут случаться ночные приступы кашля, даже удушье, что нехарактерно для бронхита.
Обструктивная форма бронхита
Кашель при этом типе бронхита не способствует выведению мокроты и не облегчает состояние больного после приступа. Пациента мучит давление в груди и острое желание прокашляться. Интенсивность кашля может быть абсолютно разная, при этом возникновение приступов не зависит от времени суток, физической активности и других факторов. Дыхание сопровождается свистом и хрипами, для выявления которых даже не обязательно применять стетоскоп. В дополнение ко всему, больные часто жалуются на отдышку.
Даже после того, как острая фаза протекания болезни заканчивается, могут сохраняться приступы кашля после пробуждения на протяжение пары месяцев.
Что касается «кашля курильщика», то эта патология тоже относится к обструктивному бронхиту и появляется она, как правило, после пяти лет курения. Это хроническая форма заболевания, в результате которого зависимые от курения мучаются утренними приступами кашля.
Астматическая форма бронхита
Что касается этого недуга, то он не только по названию похож на бронхиальную астму, но также по общей клинической картине:
- трудности с дыханием;
- отдышка и возникновение кашля при выдохе;
- спазм бронхов.
Но также между астматическим бронхитом и бронхиальной астмой немало различий:
- при астматическом бронхите с кашлем выделяется мокрота, не всегда обильная, но все же она есть;
- после приступов кашля больные с бронхитом чувствуют облегчение, чего нельзя сказать о пациентах с астмой;
- астматический статус характерен только для заболевания астмой.
Данную форму бронхита отличает от других форм этой болезни то, что приступы кашля при ней случаются со значительно более высокой периодичностью. Более того, как только раздражитель устраняется — приступ кашля прекращается.
Как диагностировать заболевания дыхательных путей
С точностью вынести вердикт касательно болезней органов дыхания без проведения необходимых процедур и анализов не получится даже опытному пульмонологу. Кашель может быть спровоцирован не только тем или иным заболеванием, но также механическим воздействием, например, попаданием в дыхательные пути инородных предметов, что часто случается у малышей.
Зачастую некоторые проблемы со здоровьем, которые сопровождаются кашлем, путают с астмой, например:
- злокачественные или доброкачественные опухоли в бронхах;
- туберкулез;
- маленькие предметы, находящиеся в дыхательных путях на протяжение долгого времени;
- болезни, при которых изменяется внешнее строение сосудов, что провоцирует возникновение воспалительного процесса;
- сильные стрессы;
- психические расстройства.
Пульмонологи для того, чтобы выявить причины кашля, всегда используют современные методики диагностирования:
- Спирография. Это исследование является одним из ключевых при сомнении в постановке диагноза астмы или бронхита. Измеряются параметры внешнего дыхания, а также проводятся пробы с применением бронхолитиков.
- Определение оксида азота в выдыхаемом воздухе. Данный анализ позволяет диагностировать бронхиальную астму и контролировать ход лечения этой болезни.
- Провокационная проба с метахолином. С помощью этого теста исключается вариант появления кашля от бронхиальной астмы.
- Флюорография. Очень точный и важный метод исследования, он позволяет отмести такие варианты диагнозов как пневмония, туберкулез, а также точно диагностировать обструктивную форму бронхита.
Более подробно остановимся еще на одном методе — исследование мокроты, взятой у пациента. Если у больного во взятом биоматериале обнаруживаются нижеперечисленные вещества, то это указывает на наличие астмы:
- большое количество эозинофилов или мастоцитов, которые появляются в ответ на воздействие аллергенов;
- иммуноглобулин Е;
- тонкие кристаллические тела, образованные из фермента эозинофилов (кристаллы Шрако-Лейдена);
- слизистые вещества, которые появляются при спазмах бронхов, именуемые спиралями Куршмана.
При диагностировании бронхита мокрота обладает следующими свойствами:
- густота;
- вязкость;
- большое количество отмерших белых кровяных клеток делает биоматериал похожим на гнойные выделения желтого или зеленого цвета;
- наличие большого числа нейтрофильных гранулоцитов.
Все вышеперечисленные методы позволяют точно определить заболевания, поскольку они помогают выявить степень воспаления, увидеть изменения в органах дыхательной системы, узнать стадию, на которой находится заболевание и т.д.; то есть, с помощью данных тестов специалист отличит астму от бронхита.
Итак, подведем итог. Для того, чтобы с точностью отличить обычный бронхит от его астматической формы необходимо знать, что бронхит характеризуется:
- тем, что поражение органов можно обратить;
- в числе других лейкоцитов наблюдается увеличение числа эозинофилов;
- скорость оседания эритроцитов, а также количество кровянистых тел в норме или слегла увеличены.
Если у больного даже во время того, когда болезнь отступает, сохраняется сужение бронхов и увеличение количества иммуноглобулина Е в крови, то диагностируется бронхиальная астма.
Терапия
Поскольку причины возникновения болезней, о которых мы говорим в данной статье, разные, то, конечно, лечение они предполагают разное. Так, при бронхите основа терапии — это устранение инфекции; при астме — предотвращение спазмов, а также причин его возникновения.
В современном мире выпускаются препараты с кортикостероидами, которые очень удобно носить с собой. Они спасают астматиков в случае возникновения спазма в бронхах даже если он спровоцирован воздействием сильного аллергена.
Лечение различных форм бронхита
Если у пациента наблюдается высокая температура, то, в первую очередь, нужно сделать рентген грудного отдела. Так, врачу легче будет исключить или подтвердить серьезные заболевания в роде воспаления легких, туберкулеза, онкологии и т.д., а также определить и дифференцировать бронхит.
Основу терапии составляют секретолитические препараты. Также, для лечения назначается прием антибиотиков, но в некоторых случаях это противопоказано, тогда антибиотикотерапия применяется только при тяжелых формах болезни. Как правило, противомикробные препараты применяются неделю или немного дольше. Для уменьшения воспалительных процессов в бронхах выписываются ингаляторы с парами слабой щелочи, а если патология имеет очень серьезные масштабы — ингаляции гормональными препаратами
Как правило, лечение занимает около двух-трех недель, но у этого заболевания довольно длительный период восстановления, поэтому остаточные симптомы в виде утренних приступов кашля или кашля при резких перепадах температуры могут сохраняться еще на какое-то время.
Методы борьбы с астмой
Классификация бронхиальной астмы включает в себя несколько видов которые отличаются тем, как иммунитет реагирует на аллерген и насколько сильным бронхоспазмом сопровождается заболевание. В зависимости от категории воздействия болезни на организм назначается разного рода терапия. При слабых формах проявления недуга обычно не требуется постоянное применение гормонов, поэтому назначаются ингаляторы, которые расширяют бронхи, приостанавливая приступы кашля. Если же патология носит серьезный характер, то врач выписывает аэрозоли с содержанием кортикостероидов, которые больной должен применять месяц или больше.
У астматиков помимо первостепенной проблемы, довольно часто обостряются бронхиты, причем они могут возникать не только впоследствии астмы, но также быть причиной ее обострения. Именно поэтому очень важно обследоваться у одного врача, который будет знать все об истории протекания болезни у пациента, все о его организме и сможет быстро сообразить, что и почему появилось.
Перерастает ли бронхит в астму
Да, особенно если бронхит запустить и не подойти к вопросу лечения с должной серьезностью. Астма с бронхитом взаимосвязаны между собой. Например, для лечения инфекции применяются противомикробные препараты и муколитики, обе эти категории лекарств могут вызывать аллергию, тем более при длительном приеме. Научно доказано, что, если применять препараты долго, то иммунитет у человека ослабляется, особенно это касается антибиотиков. На ослабленный организм аллергены воздействуют более сильно, так со временем при лечении бронхита может появиться бронхоспазм. Особенно часто такая ситуация случается с зависимыми от курения, рабочими на заводе и т.д., так как дыхательные пути этих категорий людей всегда находятся под воздействием вредных веществ. На фоне инфекционных заболеваний у них часто развивается астматический бронхит, который перерастает в астму с уже серьезной картиной.
Итоги:
Итак, формы бронхита и астма — это абсолютно разные заболевания, хоть они имеют схожие симптомы.
Бронхиальная астма обычно начинается быстро и сопровождается быстрым сужением бронхов и возникновением приступов кашля. Обычно пациенты жалуются на трудности с дыханием, чувство удушья, невозможностью вздохнуть полной грудью. Обструкция обратимая, заболевание не прогрессирует. Основной метод лечения — гормональные и негормональные аэрозоли.
Хроническая форма бронхита отличается тем, что наступает постепенно и характеризуется необратимыми компонентами бронхиальной обструкции. Данное заболевание не сопровождается спазмом бронхов. Очень часто эта болезнь возникает у курильщиков. Если заболевание приобретает хронический характер, то оно прогрессирует. Лечение — антибиотики и муколитики.
Чисто внешне симптоматика и клиническая картина обоих заболеваний имеют схожие черты. Для правильного лечения необходимо применение методов исследования, описанных в статье, а также постоянное наблюдение за больным.
Оцените новость:
- Ковнер, «Очерки истории M.».
- А.В. Ланцова, Е.В. Санарова, Н.А. Оборотова и др. Разработка технологии получения инъекционной лекарственной формы на основе отечественной субстанции производной индолокарбазола ЛХС-1208 // Российский биотерапевтический журнал. 2014. Т. 13. № 3. С. 25-32.
- М.П. Киселева, З.С. Смирнова, Л.М. Борисова и др. Поиск новых противоопухолевых соединений среди производных N-гликозидов индоло[2,3-а] карбазолов // Российский онкологический журнал. 2015. № 1. С. 33-37.
- https://www.KrasotaiMedicina.ru/diseases/zabolevanija_pulmonology/asthmatic-bronchitis.
- https://ulgrad.ru/?p=183594.
- ОФС.1.2.1.2.0003.15 Тонкослойная хроматография // Государственная фармакопея, XIII изд.
- Мирский, «Хирургия от древности до современности. Очерки истории.» (Москва, Наука, 2000, 798 с.).
- Sprengel, «Pragmatische Geschichte der Heilkunde».







