Астматический бронхит — это респираторный аллергоз, протекающий с преимущественным поражением бронхов среднего и крупного калибра. Проявлениями астматического бронхита служат приступообразный кашель с затрудненным форсированным, шумным выдохом; одышка экспираторного типа. Диагностика астматического бронхита включает консультацию пульмонолога и аллерголога, аускультацию и перкуссию легких, рентгенографию легких, проведение кожно-аллергических проб, исследование иммуноглобулинов и комплемента, исследование ФВД, бронхоскопию. Лечение астматического бронхита заключается в назначении бронхолитиков, отхаркивающих и противогистаминных препаратов, спазмолитиков, физиолечения, ЛФК, массажа.
Общие сведения
Астматический бронхит — инфекционно-аллергическое заболевание нижних дыхательных путей, характеризующееся гиперсекрецией слизистой, отеком стенок, спазмом крупных и средний бронхов. При астматическом бронхите, в отличие от бронхиальной астмы, обычно не возникает приступов выраженного удушья. Тем не менее, в современной пульмонологии астматический бронхит расценивается как состояние предастмы. Чаще всего астматический бронхит развивается у детей дошкольного и раннего школьного возраста с отягощенным анамнезом по аллергическим заболеваниям.
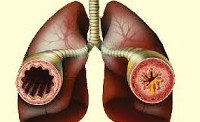
Астматический бронхит
Причины
Астматический бронхит имеет полиэтиологическую природу. При этом непосредственными аллергенами могут выступать как неинфекционные агенты, так и инфекционные факторы (вирусные, грибковые, бактериальные), поступающие в организм аэробронхогенно или через ЖКТ. Среди неинфекционных аллергенов чаще всего выявляются домашняя пыль, пух, пыльца растений, шерсть животных, компоненты пищи и консерванты. Астматический бронхит у детей может являться следствием лекарственной и вакцинальной аллергии. Нередко имеет место поливалентная сенсибилизация. Часто в анамнезе пациентов имеются указания на наследственную предрасположенность к аллергии (экссудативный диатез, нейродермит, аллергический ринит и др.).
Инфекционным субстратом астматического бронхита в большинстве случаев выступает патогенный стафилококк. На это указывает частая высеваемость микроорганизма из секрета трахеи и бронхов, а также повышенный уровень специфических антител в крови больных с астматическим бронхитом. Нередко астматический бронхит развивается после перенесенного гриппа, ОРВИ, пневмонии, коклюша, кори. Отмечены неоднократные случаи развития астматического бронхита у пациентов с гастроэзофагеальной рефлюксной болезнью. В зависимости от ведущего аллергического компонента, обострения астматического бронхита могут возникать в весенне-летний период (сезон цветения растений) или холодное время года.
Патогенез
В патогенезе астматического бронхита ведущим механизмом служит повышенная реактивность бронхов к различного рода аллергенам. Предполагается наличие нейрогенных и иммунологических звеньев патологического ответа. Местом конфликта «аллерген-антитело» являются бронхи среднего и крупного калибра; мелкие бронхи и бронхиолы при астматическом бронхите остаются интактными, что объясняет отсутствие в клинике заболевания выраженного бронхоспазма и астматических приступов. По типу иммунопатологических реакций выделяют атопическую и инфекционно-аллергическую формы астматического бронхита. Атопическая форма характеризуется развитием I типа аллергической реакции (гиперчувствительностью немедленного типа, IgE-опосредуемой аллергической реакцией); инфекционно-аллергическая форма — развитием аллергической реакции IV типа (гиперчувствительностью замедленного типа, клеточно-опосредованной реакцией). Встречаются смешанные механизмы развития астматического бронхита.
Патоморфологическим субстратом астматического бронхита служит спазмом гладкой мускулатуры бронхов, нарушение бронхиальной проходимости, воспалительный отек слизистой, гиперфункция бронхиальных желез с образованием секрета в просвете бронхов. Бронхоскопия при атопической форме астматического бронхита выявляет характерную картину: бледную, но отечную слизистую оболочку бронхов, сужение сегментарных бронхов вследствие отека, большое количество вязкого слизистого секрета в просвете бронхов. При наличии инфекционного компонента определяются изменения бронхов, типичные для вирусно-бактериальных бронхитов: гиперемия и отечность слизистой, наличие слизисто-гнойного секрета.
Симптомы астматического бронхита
Течение астматического бронхита носит рецидивирующий характер с периодами обострения и ремиссии. В острую фазу возникают приступы кашля, которые нередко провоцируются физической нагрузкой, смехом, плачем. Пароксизму кашля могут предшествовать предвестники в виде резко возникающей заложенности носа, серозно-слизистого ринита, першения в горле, легкого недомогания. Температура тела при обострении может быть субфебрильной или нормальной. Вначале кашель обычно сухой, в дальнейшем в течение суток может сменяться с сухого на влажный. Острый кашлевой приступ при астматическом бронхите сопровождается затрудненным дыханием, экспираторной одышкой, шумным, форсированным свистящим выдохом. Астматический статус при этом не развивается. В конце пароксизма обычно наблюдается отхождение мокроты, вслед за чем следует улучшение состояния.
Особенностью астматического бронхита служит упорное повторение симптомов. При этом, в случае неинфекционной природы заболевания, отмечается так называемый элиминационный эффект: приступы кашля прекращаются вне действия аллергена (например, при проживании детей вне дома, изменении характера питания, смене сезонов и т. д.). Продолжительность острого периода астматического бронхита может составлять от нескольких часов до 3-4 недель. Частые и упорные обострения астматического бронхита могут приводить к развитию бронхиальной астмы.
Большинство детей, страдающих астматическим бронхитом, имеют другие заболевания аллергического характера — поллиноз, аллергические диатезы на коже, нейродермит. Полиорганные изменения при астматическом бронхите не развиваются, однако могут выявляться неврологические и вегетативные изменения — раздражительность, вялость, повышенная потливость.
Диагностика
Постановка диагноза астматического бронхита требует учета данных анамнеза, проведения физикального и инструментального обследования, аллергодиагностики. Поскольку астматический бронхит служит проявлением системного аллергоза, его диагностикой и лечением занимаются врачи-пульмонологи и аллергологи-иммунологи. У пациентов с астматическим бронхитом грудная клетка, как правило, не увеличена в объеме. При перкуссии определяется коробочный оттенок звука над легкими. Аускультативная картина астматического бронхита характеризуется жестким дыханием, наличием рассеянных сухих свистящих и разнокалиберных влажных хрипов (крупно- и мелкопузырчатых).
Рентгенография легких выявляет так называемую «скрытую эмфизему»: разрежение легочного рисунка в латеральных отделах и сгущение — в медиальных; усиление рисунка корня легкого. Эндоскопическая картина при астматическом бронхите зависит от присутствия инфекционно-воспалительного компонента и варьирует от почти неизмененной слизистой бронхов до признаков катарального, иногда катарально-гнойного эндобронхита.
В крови у больных с астматическим бронхитом определяется эозинофилия, повышенное содержание иммуноглобулинов IgA и IgE, гистамина, снижение титра комплемента. Установить причину астматического бронхита позволяет проведение скарификационных кожных проб, элиминация предполагаемого аллергена. Для определения инфекционного возбудителя производится бакпосев мокроты на микрофлору с определением чувствительности к антибиотикам, бакисследование промывных вод бронхов. С целью оценки степени бронхиальной обструкции, а также мониторинга течения заболевания проводится исследование функции внешнего дыхания: спирометрия (в т. ч. с пробами), пикфлоуметрия, газоаналитическое исследование внешнего дыхания, плетизмография, пневмотахография.
Лечение астматического бронхита
Подход к терапии астматического бронхита должен быть комплексным и индивидуализированным. Эффективно проведение длительной специфической гипосенсибилизации аллергеном в соответствующих разведениях. Лечебные микродозы аллергена увеличивают с каждой инъекцией до достижения максимально переносимой дозы, затем переходят на лечение поддерживающими дозировками, которое продолжают не менее 2-х лет. Как правило, у детей с астматическим бронхитом, получавшим специфическую гипосенсибилизацию, не происходит трансформации бронхита в бронхиальную астму.
При проведения неспецифической десенсибилизации используют инъекции гистаглобулина. Пациентам с астматическим бронхитом показан прием антигистаминных препаратов (кетотифена, хлоропирамина, дифенгидрамина, клемастина, мебгидролина). При наличии признаков бронхиальной инфекции назначаются антибиотики. В комплексную терапию астматического бронхита включаются бронхолитики, спазмолитики, муколитики, витамины. Для купирования приступа кашля могут использоваться ингаляторы — сальбутамол, фенотерола гидробромид и др.
Эффективна небулайзерная терапия, хлористо-натриевые и щелочные ингаляции, улучшающие трофику слизистой, уменьшающие вязкость слизи, восстанавливающие местный ионный баланс. Из физиотерапевтических процедур при астматическом бронхите назначаются лекарственный электрофорез, УФО, общий массаж, локальный массаж грудной клетки, перкуторный массаж. Целесообразно проведение гидропроцедур, лечебного плавания, ЛФК, иглорефлексотерапии, электроакупунктуры. В периоды ремиссии астматического бронхита рекомендуется лечение на специализированных курортах.
Прогноз и профилактика
Обычно прогноз при астматическом бронхите благоприятный, однако у 28-30% пациентов происходит трансформация заболевания в бронхиальную астму. Для предупреждения обострения астматического бронхита необходима элиминация аллергена, проведение неспецифической и специфической гипосенсибилизации, санация хронических очагов инфекции. С целью реабилитации показано закаливание, лечебная гимнастика, аэропроцедуры, водные процедуры. Пациенты с астматическим бронхитом подлежат диспансерному наблюдению пульмонолога и аллерголога.
Как распознать и избавиться от кашля при бронхиальной астме
Бронхиальная астма (БА) имеет много разных симптомов. Одна из необычных форм болезни — кашель. Не всегда легко распознать и лечить. Чтобы разобраться в причинах и симптомах кашля при бронхиальной астме, предлагаем прочитать статью.
Астматический кашель
Астматический кашель встречается при всех формах заболевания. Иногда это единственная жалоба больных астмой.
Характерные симптомы астматического кашля при приступе:
- Он начинается через 10-30 минут после контакта с аллергенами, холода или физических упражнений.
- Тремор при кашле возникает при вдыхании и продолжается несколько минут.
- Возникает внезапно, чаще спонтанно, реже вместе с одышкой и хрипами.
- Он эпизодический, резкий и не приносит облегчения.
- В основном сухие, непродуктивные. В конце выделяется небольшое количество мокроты.
- Часто возникает ночью и утром, нарушая сон пациента.
- Использование бронходилататоров уменьшает или устраняет астматический кашель.
Этот симптом можно увидеть отдельно от обострения в виде сухого стойкого кашля. Пациент долго не обращает на это внимания, списывает на другие причины.
Плохо контролируемая аллергическая астма характеризуется продолжительным утренним кашлем с большим количеством беловатой мокроты.
Кашлевая форма БА
Кашель — это название типа астмы, при котором он является единственным симптомом. У таких пациентов обычно нет других характеристик — приступов удушья, одышки, хрипов и хрипов.
Его еще называют хроническим кашлем с астматическим компонентом. Часто бывает сложно определить симптомы и лечить. Тяжесть сохраняется 6-8 недель. Эпизоды кашля могут возникать ночью или днем.
Кашлевая астма — заболевание смешанной этиологии. В формировании патологии участвуют генетические и внешние факторы. Основной механизм заболевания — хроническое воспаление стенок бронхов и их спазм. Физические нагрузки чаще всего выступают провоцирующим фактором.
Другие триггеры включают:
- контакт с аллергенами — домашней пылью, шерстью животных, пыльцой, продуктами, лекарствами и другими факторами;
- сильное переохлаждение;
- резкие запахи;
- бактериальная инфекция верхних дыхательных путей;
- крайнее возбуждение, страх, стресс.
Среди всех видов болезни этот вид занимает около 25%. Во всем мире зарегистрировано более 58 миллионов пациентов с астмой, вызванной кашлем.
Симптомы кашляющей астмы могут появиться в любом возрасте. Однако чаще всего это встречается у детей. Мальчики болеют преимущественно в первые годы жизни, девочки — после наступления половой зрелости. В дальнейшем патология может перерасти в «классическую» форму с приступами удушья.
Заболевание чаще встречается в городах, чем в сельской местности. Это связано с загрязнением воздуха выхлопными газами, промышленными выбросами и другими токсичными веществами.
Симптомы и признаки
Начальные симптомы кашлевой бронхиальной астмы появляются в первые годы жизни ребенка. Острые аллергические реакции на продукты питания и лекарства (крапивница, эритема), вирусные инфекции могут предшествовать возникновению респираторных симптомов.
У этого заболевания есть несколько стадий:
- Приступ — острое краткосрочное заболевание.
- Фаза обострения — это период увеличения частоты и тяжести приступов.
- Фаза ремиссии, то есть период между приступами, когда пациент относительно здоров или полностью здоров.
Эпизоды астматического кашля появляются внезапно, чаще вечером или ночью. У детей провоцирующими факторами являются вирусные респираторные инфекции или аллергены.
У взрослых триггеры могут включать:
- Непривычные физические нагрузки (самая частая причина);
- Стресс, эмоциональное напряжение, крайний страх;
- Контакт с растительными, животными, пищевыми или бытовыми аллергенами;
- вдыхание табачного дыма, веществ с резким запахом;
- прием β-адреноблокаторов.
Сухой стойкий кашель без искусственного дыхания начинается с вдоха пациента. Может бытьсопровождаться шипением и хрипом или нет. Пароксизм продолжается несколько минут. Заканчивается отхождением разреженной липкой прозрачной мокроты. Тогда наступает облегчение. У детей приступ кашля часто вызывает рвоту.
При осмотре кожа бледная с синеватым носогубным треугольником. Больному трудно говорить, он чувствует себя напуганным и беспомощным.
Обострение и ремиссия
Обострение болезни может быть сезонным, связанным с прохладной погодой или цветением растений. Тяжелые упражнения у взрослых могут усугубить симптомы. работать или заниматься спортом. У детей астма обостряется инфекционным заболеванием.
В этот период учащается астматический кашель, и больной просыпается по ночам. В течение дня симптомы могут отсутствовать. Частые приступы могут вызвать недосыпание, сонливость и утомляемость. Возможна раздражительность и повышенное беспокойство.
По утрам часто наблюдается влажный кашель с большим количеством белой мокроты.
Ремиссия — это период относительного или полного благополучия.
- Полный — больной жалоб не предъявляет, его физические нагрузки не ограничиваются;
- Частичный — эпизоды продолжаются, но очень редки и легко отслеживаются;
- фармакологически поддерживается — достигается за счет правильно подобранного лечения.
Степени тяжести
В зависимости от степени кашля формами астмы бывают:
- Прерывистая (1 степень) — характеризуется короткими обострениями, приступами реже одного раза в неделю, ночными приступами менее 2 раз в месяц.
- Легкие (2 стадия) приступы чаще одного раза в неделю, а не каждый день. Ночные симптомы астматического кашля наблюдаются чаще двух раз в месяц. Нарушается сон и физическая активность.
- Умеренная (3 стадия) — приступы бывают ежедневно, ночные приступы чаще одного раза в неделю.
- Тяжелая (4 стадия) — частые приступы днем и ночью, длительные и частые обострения.
Диагностика
Основные диагностические критерии кашлевой формы бронхиальной астмы:
- Сохранение кашля не менее 2 месяцев.
- Анамнестических данных о приступах удушья нет.
- Во время аускультации в легких патологических звуков не слышно.
- За последние 2 месяца у пациента не было респираторных инфекций.
- Есть симптомы повышенной реактивности бронхов.
- Состояние улучшается при применении бронходилататоров.
- Рентгенологических изменений, характерных для других заболеваний легких, нет.
У детей при первичном осмотре учитывается наследственная предрасположенность:
- наследственная предрасположенность, наличие аллергии или астмы у близких родственников;
- частые аллергические реакции на продукты или лекарства;
- выраженный бронхоспазм при ОРЗ, хорошее действие бронходилататоров;
- Частые приступы кашля в течение года;
- сезонность обострений.
У взрослых особенное значение имеют наследственный фактор, склонность к аллергическим реакциям, ночной характер приступов.
Диагноз подтверждается лабораторными и инструментальными методами:
- Пикфлоуметрия — измерение максимальной скорости выдоха. Их исполняют утром и вечером. Для бронхиальной астмы характерно снижение ПСВ.
- Спирография — определяется снижение жизненной емкости легких и объема форсированного выдоха.
Положительный эффект от противоастматического лечения имеет большое диагностическое значение. После ингаляции быстродействующих β-агонистов кашель уменьшается или проходит, показатели PSV и жизненной емкости легких нормализуются.
Дифференциальный диагноз с другими формами бронхиальной астмы проводится на основании клинических и анамнестических данных.
Характерные признаки кашлевого варианта АД:
- нет признаков удушья, свиста или дыхания;
- при аускультации не слышны звуки дыхания;
- Приступ чаще всего провоцируется упражнениями.
Лечение
Лечение кашлевой астмы:
- Цель лечения — добиться контроля над болезнью;
- Для купирования приступов назначают бронходилататоры короткого действия;
- Для профилактики обострений назначается противовоспалительная (первичная) терапия;При необходимости используйте антибиотики, отхаркивающие средства;
- Важная роль правильного питания и образа жизни;
- физиотерапия используется для улучшения функции внешнего дыхания.
- Немедицинские методы лечения астматического кашля:
Немедикаментозная терапия
Устранение провоцирующих факторов — чрезмерных физических нагрузок, контакта с аллергенами.
- Повышенная устойчивость к инфекциям.
- Диета — исключение аллергенных продуктов, рационально сбалансированное питание.
- Дыхательные упражнения — улучшают вентиляцию легких, тренируют мышцы груди.
- Основные группы препаратов от астматического кашля:
Таблетки и препараты
Селективные β-2-агонисты короткого действия (Сальбутамол, Фенотерол) и длительного действия (Салметерол). Устраняют бронхоспазм, помогают избавиться от астматического кашля;
- М-холиноблокаторы — ипратропия бромид, применяемый для купирования приступов;
- Ингаляционные кортикостероиды (беклометазон, будесонид) — обладают выраженным противовоспалительным действием, используются в базисной терапии;
- Негормональные противовоспалительные препараты (кромогликат натрия) — предотвращают развитие приступов;
- антилейкотриеновые препараты (Acolate, Singular) — угнетают действие веществ, провоцирующих воспаление;
- противокашлевые (Мукалтин, Бромгексин) — разжижают мокроту, улучшают ее отделение;
- комбинированные противокашлевые препараты для астматиков (сироп Аскорил и другие) — включают бронходилататоры и отхаркивающие средства;
- Лекарства от астматического кашля назначают в таблетках и ингаляторах. При тяжелых обострениях применяют системные инъекции глюкокортикоидов.
Первичная профилактика кашлевой астмы включает меры по предупреждению развития болезни:
Профилактика
Повышение сопротивляемости организма — закаливание, дозированные физические нагрузки.
- Рациональное питание, отказ от продуктов с искусственными добавками.
- Исключение профессиональных вредностей.
- Бросай курить.
- Улучшение психологической ситуации в семье.
- Избегать контакта с домашней пылью и паразитами.
- Вторичная профилактика уже проводится больным.
Он направлен на снижение частоты и серьезности атак AD и включает:
лечение инфекций верхних дыхательных путей;
- избегание контакта с аллергенами;
- Избегание чрезмерных физических нагрузок и стрессов;
- регулярные осмотры у врача с соблюдением всех рекомендаций.
- В видео специалисты рассказывают, как лечить кашель при бронхиальной астме:
Полезное видео
Кашлевая форма астмы чаще всего появляется в молодом возрасте. У детей провоцирующим фактором являются респираторные инфекции, у взрослых — физическая нагрузка. В курс лечения входят стандартные группы препаратов, применяемые при бронхиальной астме.
Заключение
- Haeser, «Handbuch der Gesch. d. Medicin».
- Мустафин Р. И., Буховец А. В., Протасова А. А., Шайхрамова Р. Н., Ситенков А. Ю., Семина И. И. Сравнительное исследование поликомплексных систем для гастроретентивной доставки метформина. Разработка и регистрация лекарственных средств. 2015; 1(10): 48–50.
- https://www.KrasotaiMedicina.ru/diseases/zabolevanija_pulmonology/asthmatic-bronchitis.
- https://mdc51.ru/kak-raspoznat-i-izbavitsya-ot-kashlya-pri-bronhialnoj-astme.html.
- Киржанова Е. А., Хуторянский В. В., Балабушевич Н. Г., Харенко А. В., Демина Н. Б. Методы анализа мукоадгезии: от фундаментальных исследований к практическому применению в разработке лекарственных форм. Разработка и регистрация лекарственных средств. 2014; 3(8): 66–80. DOI: 10.33380/2305-2066-2019-8-4-27-31.
- Moustafine R. I., Bobyleva V. L., Bukhovets A. V., Garipova V. R.,Kabanova T. V., Kemenova V. A., Van den Mooter G. Structural transformations during swelling of polycomplex matrices based on countercharged (meth)acrylate copolymers (Eudragit® EPO/Eudragit® L 100-55). Journal of Pharmaceutical Sciences. 2011; 100:874–885. DOI:10.1002/jps.22320.
- Sprengel, «Pragmatische Geschichte der Heilkunde».
- Debjit B., Rishab B., Darsh G., Parshuram R., Sampath K. P. K. Gastroretentive drug delivery systems- a novel approaches of control drug delivery systems. Research Journal of Science and Technology;10(2): 145–156. DOI: 10.5958/2349-2988.2018.00022.0.







