Содержание Эпителиальные клетки и воспаление легких.Рассматривая роль эпителия дыхательного тракта в системе защиты организма, необходимо выделить следующие его функции: барьерную, эффективный мукоцилиарный клиренс, модуляцию эпителия под влиянием секреторных продуктов как самих эпителиальных клеток, так и других типов клеток, участвующих в воспалении. Эффективное сочетание всех этих функций обеспечивает нормальное функционирование эпителиального слоя легких. Легочный эпителий является морфологическим и функциональным барьером. Гистологически в альвеолярном эпителии определяется наличие комплексов, состоящих из клеточных молекул адгезии и многочисленных специфических белков. Наличие таких комплексов обеспечивает непроницаемость эпителиального барьера для макромолекул и инфекционных агентов, и существенно ограничивает диффузию ионов. Эпителий дыхательных путей является эффективным барьером, препятствующим микробной инвазии, основным этапом которой является контакт микроба с эпителием. Очень мало известно микроорганизмов, способных к адгезии,к нормальному эпителию бронхов и легких. Представителями таких микроорганизмов являются Mycoplasma pneumoniae и Bordetella pertussis. Однако поражение эпителия в результате его механического повреждения (например, при эндотрахеальной интубации) или вирусного инфицирования делает доступным этот процесс для большинства бактерий.
Функция мерцательного эпителия находится в тесной зависимости от различных гуморальных факторов, в том числе клеточного происхождения. Основные из них перечислены в таблице. Кроме того, нижние отделы респираторного тракта содержат многочисленные факторы, продуцируемые эпителиальными клетками. Большая часть этих факторов обладает прямым антибактериальным действием. Ключевая роль эпителиальных клеток в развитии воспаления бронхов и легких определяется их тесным взаимодействием с другими клетками воспаления. Клетки дыхательного эпителия в ответ на стимуляцию обладают способностью продуцировать хемоаттрактанты: IL-8 и RANTES. Эти хемотаксические факторы активируют нейтрофилы, моноциты (или макрофаги), эозинофилы и лимфоциты. Факторы роста (G-CSF; GM-CSF), продуцируемые эпителиальными клетками, могут также индуцировать дифференцировку моноцитов и тучных клеток. Кроме того, эпителиальные клетки участвуют в подавлении воспалительных клеток. Эпителиальные клетки, так же как макрофаги, способны продуцировать TGF-p, который угнетает IL-2-зависимую пролиферацию Т-клеток и продукцию макрофагами других цитокинов. Противовоспалительным эффектом обладают также PGE2 и IL-6, продуцируемые эпителиальными клетками. Выявлено наличие иммуносупрессивной активности альвеолярного эпителия по отношению к Т-лимфоцитам. Эпителиальные клетки продуцируют белок с мол.весом 70кЕ)а, который блокирует пролиферацию Т-лимфоцитов между G1 и S фазами клеточного цикла. Сурфактант также модулирует активность клеток воспаления: подавляет функцию лимфоцитов (цитотоксичность, пролиферацию, синтез иммуноглобулинов) и повышает активность макрофагов. Антилимфоцитарная активность сурфактанта ассоциирована с его липиднои фракцией, в то время как стимуляция макрофагов — с SP-A, который повышает миграционную активность макрофагов, фагоцитоз, внутриклеточный киллинг Staphylococcus aureus и опухолевых клеток. Эпителиальные клетки также способны модулировать функцию гладкомышечных клеток дыхательных путей. Например, PGE2 приводит к бронходилятации, а нейтральная эндопептидаза (NEP) — к бронхоконстрикции. Эпителиальные клетки также влияют на функцию эндотелиальных клеток и выраженность отека дыхательных путей при помощи различных факторов: фермента, разрушающего гистамин (N-метилтрансфераза), 15-липоксигеназы, N0. Эпителиальные клетки могут модулировать рост фибробластов, их пролиферацию. Фибронектин и TGF-(3, секретируемые эпителиальными клетками, непосредственно действуют на миграцию фибробластов, a TGF-(3 и PGE2 модулируют секрецию фибробластами матричных белков. На этот процесс оказывают также влияние и другие факторы, экспрессированные эпителиальными клетками: инсулиноподобный фактор роста (IGF-1), IL-1 и IL-6. Легочный эпителий, без сомнения, участвует в развитии большинства заболеваний дыхательной системы. Повреждение альвеолоцитов I типа — обязательная характеристика многих острых и хронических заболеваний легких, а повреждение дыхательного эпителия — обязательный признак инфекционных процессов, токсических поражений, иммунопатологических процессов и различных хронических заболеваний (БА и хронический бронхит). Повреждение эпителиальных клеток повышает предрасположенность к развитию вторичной инфекции дыхательных путей. — Вернуться в оглавление раздела «Пульмонология.» Оглавление темы «Клетки крови и воспаление легких.»: 1. Механизмы активации эозинофилов. 2. Интерстициальные заболевания легких. Эозинофильная пневмония. Васкулиты. Эозинофильные плевриты. 3. Бронхиальная астма и эозинофилы. Бронхогенные опухоли и эозинофилы. 4. Тучные клетки и базофилы при воспалении легких. 5. Аллергические заболевания, легочный фиброз, опухоли. Макрофаги. 6. Альвеолярные макрофаги. Значение альвеолярных макрофагов при воспалении в легких. 7. Цитокины и биологически активные вещества макрофагов. 8. Второстепенные защитные функции макрофагов. 9. Дендритные клетки и клетки Лангерганса при воспалении легких. 10. Эпителиальные клетки и воспаление легких. |
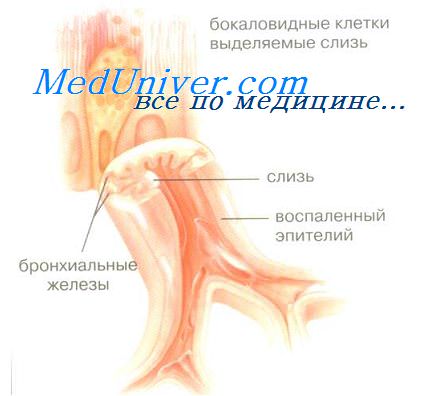
ерестройка бронхиального эпителия при хроническом бронхите.
Перестройка бронхиального эпителия при хроническом бронхите.Определение непрямым методом Кунса иммуноглобулинов классов A, G, М показало их определенную динамику и изменение взаимоотношений между ними. Для первой формы, где взаимоотношения между клетками бронхиального эпителия относительно сохранены и имеются лишь признаки гиперсекреции, в инфильтрате преобладают лимфоциты, лазмоциты и гистиоциты. В плазматических клетках выявляется Ig A. Секреторный иммуноглобулин А локализуется в апикальных отделах реснитчатых клеток. Клетки, синтезирующие Ig M и Ig G, встречаются редко. Вторая форма характеризуется нарастанием альтеративных изменений в бронхиальных клетках, изменением соотношения между ними в пользу гиперплазированных и гипертрофированных бокаловидных клеток, при интактных пока базальных клетках, сопровождается изменениями местного иммунитета. В инфильтрате, помимо лимфоцитов и плазматических клеток, появляются эозинофилы, тучные клетки, по-линуклеарные нейтрофилы. Число глобулинопродуцирующих клеток, с преобладанием Ig А, значительно увеличивается. В капиллярах активируются эндотелиоциты, которые выглядят гипертрофированными, в них появляются пиноцитозные пузырьки, цитоплазматические выросты. В процесс вовлекается железистый аппарат БВБ, где также отмечается гиперплазия и гипертрофия клеток с накоплением ШИК-положительной слизи в концевых отделах и выводных протоках, лимфоплазмоклеточная инфильтрация стромы желез. В слизистых клетках желез и в апикальной зоне реснитчатых клеток выявляется секреторный иммуноглобулин А. В дальнейшем, при третьей форме, процесс гиперсекреции бокаловидных клеток переходит в их дистрофию. Практически полностью нарушается реснитчатый покров. Частично реснитчатые и бокаловидные клетки замещаются эпителиоцитами полигональной формы. В эпителии редки клетки, содержащие Ig А, в собственной пластинке слизистой оболочки доминируют плазмоциты, маркированные Ig G. В стенках мелких вен выявляются иммунные комплексы, Ig G и М. Авторы трактуют эти изменения как смену «первой линии защиты» — второй, где ситуацию контролирует Ig G, заменяющий Ig А. Способность Ig G комплексироваться с антигеном с активацией комплемента по классическому пути создает предпосылки для развития иммунокомплексной реакции. В этих условиях нарушение микроокружения базальных клеток, фиксируемое авторами, с изменением дифференцировки и регенерации покровного эпителия, является «существенным звеном в самоподдержании воспалительного процесса». При четвертой форме у больных находят метаплазию эпителия бронхов в многослойный плоский, инфильтрат собственной пластинки слизистой оболочки — скудный, основу его составляют фибробласты, плазматические клетки и лимфоциты. Собственная пластинка слизистой оболочки бронхов склерозирована. Имеется периваскулярный склероз. Единичные плазматические клетки маркированы Ig А, превалируют клетки с Ig G в цитоплазме, в бронхиальном эпителии секреторный иммуноглобулин А отсутствует.
Таким образом, перестройка бронхиального эпителия при хроническом бронхите сопровождается утратой способности синтезировать секреторный иммуноглобулин А. Это снижает свойства слизистой оболочки (БВБ), тем самым создается порочный круг, в котором важную роль играет состояние местного иммунитета и иммуннопатологические реакции. Развитие работ этого направления внесло некоторые уточнения в характер распределения иммуноглобулинов, в целом подтвердив, что недостаточность местных гуморальных факторов связана с нарушением взаимоотношений в эпителиальном компоненте БВБ. Не вступая в дискуссию по поводу некоторой условности деления описанного процесса на формы, следует отметить, на наш взгляд, важный факт системной перестройки бронховаскулярного барьера, всех его компонентов при развитии хронического воспаления. Количественные и качественные изменения в представительстве иммунокомпетентных клеток, заселяющих стромальный компонент БВБ, являются отражением общих системных нарушений иммунитета, предваряющих и сопровождающих развитие и течение хронического бронхита. Убедительно показано наличие дисфункции центральных звеньев иммунитета, наличие тимической недостаточности со снижением количества Т лимфоцитов и их пролиферативной активности, обнаруживаемой тестами с фитогемаглютинином и конканавалином А, особенно при наличии обструктивного синдрома. Недостаточность неспецифических механизмов, в частности фагоцитарного, определяется исходно сниженной функциональной активностью про- и моноцитов костного мозга у этих больных. Снижены фагоцитарная активность и индекс миграции лейкоцитов на фоне угнетенного энергетического метаболизма. Изменения затрагивают и трахеобронхиальные лимфатические узлы. Тяжелое течение хронического бронхита сопровождается меньшим содержанием плазматических клеток, маркированных иммуноглобулинами классов А и М. Наши результаты по подсчету различных типов клеток-эффекторов иммунной системы, локализованных в БВБ на уровне дольки при хроническом бронхите без клинических признаков обострения показали, что инфильтрат формируется не только из лимфоцитов. Суммарно — до 15-20% от общего числа клеток приходится на плазматические, тучные клетки, нейтрофильные и эозинофильные лейкоциты. Изменен не только качественный состав хронической воспалительной реакции, меняется характер взаимоотношений, между клетками — эффекторами. Анализ межклеточных корреляционных связей показал, что при хроническом воспалении бронхов утрачиваются одни и появляются новые варианты кооперативных отношений между клетками иммунной системы. В макрофагах и нейтрофилах высока активность ферментов пентозного шунта и снижена — ферментов гликолиза. В лимфоцитах регистрируется низкая активность одного из ключевых ферментов цикла Кребса — СДГ, более высокая, чем у здоровых людей, активность лизосомального фермента — кислой фосфатазы. Реактивность организма и ферментативная активность иммунокомпетентных клеток коррелируют, по некоторым данным, с формой и степенью дыхательной недостаточности. Согласно иммунологическим тестам возможны три варианта течения хронического бронхита: с нормальной иммунологической реактивностью — катаральная форма; с селективным увеличением числа циркулирующих «ноль» лимфоцитов в сочетании с недостаточностью антител классов А и G — обструктивная форма; с Т иммунодефицитом, увеличением продукции «ноль» лимфоцитов и антител класса М при недостаточности иммуноглобулина А — длительно текущая обструктивная и гнойно-обструктивная форма. — Также рекомендуем «Снижение количества реснитчатых клеток при хроническом бронхите.» Оглавление темы «Барьеры легких при воспалении.»: 1. Генетические факторы инфекционного воспаления. 2. Причины и факторы дефицита в системе иммуноглобулинов. 3. Генетические аспекты специфического воспаления. 4. Морфология легких человека при воспалении. 5. Компоненты барьеров легких при хроническом бронхите. 6. Механизм контроля состава слизи при хроническом бронхите. 7. Перестройка бронхиального эпителия при хроническом бронхите. 8. Снижение количества реснитчатых клеток при хроническом бронхите. 9. Изменения в паренхиме легких при хроническом бронхите. 10. Компоненты барьеров легких при острой пневмонии. |
оль эпителия бронхов при воспалении.
Роль эпителия бронхов при воспалении.Этот фрагмент не претендует на полноту, поскольку некоторые вопросы, рассматриваемые в других разделах сайта, в частности, роль лимфоцитов в воспалении, описывается в статьях, посвященных роли иммунной системы. Эпителий бронхов. Большую роль в развитии воспаления бронхов играет повреждение эпителия. Функции его многообразны: во-первых, в эпителии находятся наиболее эффективные антиген-презентирующие дендритные клетки, которые после поглощения антигена мигрируют в региональные лимфоузлы, где контактируют со специфическими Т-лимфоцитами; во-вторых, клетки эпителия экспрессируют разнообразные рецепторы, благодаря которым с эпителиоцитами связываются различные БАВ, клетки воспаления, бактерии и; в-третьих, эпителиоциты активно продуцируют медиаторы, в частности, провоспалительные цитокины, поддерживающие хроническое воспаление. Велика роль эпителия в регуляции экссудации плазмы в просвет бронхов: клетки эпителия, как и другие типы клеток, продуцируют вазоактивные медиаторы экссудации, включая различные лейкотриены (ЛТ), прежде всего ЛТД4, и фактор активации тромбоцитов (ФАТ), причем, первоначальная экссудация имеет защитное действие, поскольку плазма образует гель, который защищает обнаженную мембрану, поэтому имеется связь между степенью повреждения эпителия (аллергеном, поллютантом, бактерией) и выраженностью плазменной экссудации.
Эпителий продуцирует много провоспалительных цитокинов благодаря выраженной метаболической активности, в частности, метаболит арахидоновой кислоты 15-НЕТЕ (15-гидроксиейкозатетраеновая кислота), который стимулирует продукцию слизи и активирует 5-липоксигеназный путь обмена в тучных клетках, простагландины Е, и F2a, GM-CSP (гранулоцитарно-макрофагаяьный колониестимулируюший фактор), активирующий альвеолярные макрофаги, гранулоциты и базофилы, GCSP (гранулоцитарный колониестимулирующий фактор), интерлейкины (ИЛ), в частности ИЛ-1, ИЛ-6 и ИЛ-8 — хемоаттрактант и активатор эозинофилов и нейтрофилов. Одним из главных хемоаттрактантов, выделяемых эпителием со специфическим привлечением моноцитов — МСР-1 (моноцитарный хемоаттрактантный пептид-1). Эпителий бронхов выделяет также другие медиаторы воспаления: эндотелии-1,- активный вазо- и бронхоконстриктор и активатор фибробластов, цитокины группы RANTES из подсемейства полипептидов В или «С-С» (Regulated on Activation, Normal T-cell Expressed and Secreted), привлекающие эозинофилы, различные факторы роста (PDGE — пластиночный фактор роста, BFGF — основной фактор роста фибробластов, IGE — инсулиноподобный фактор роста),- все из них способны принимать участие в ремоделировании дыхательных путей. В последнее время большое внимание уделяется выделению эпителием бронхов окиси азота (N0), которая обладает вазо- и бронходилатирующим действием и ее концентрация по-разному изменяется при различных легочных болезнях. Важным в генезе воспаления является экспрессия различных молекул, прежде всего, молекул адгезии ICAM-I (intercellular adhesion molecnle-I), необходимая для транспорта нейтрофилов и эозинофилов через слизистую в просвет дыхательных путей, а также рецепторов автономной нервной системы, что указывает на влияние автономной нервной системы на функции эпителия и формирование нейрогенного воспаления. Помимо адренорецепторов, мускариновых холинорецепторов (в основном, М3), в последнее время интенсивно изучаются VIP-рецепторы (рецепторы вазоинтестинального пептида), возбудитель которых — VIP -сходен по действию с агонистами и дефицит которого может играть важную роль в патогенезе БА; тахикининовые рецепторы, которые с высокой плотностью находятся на эпителии и опосредуют действие мощных провоспалительных медиаторов — вещества П и нейрокинина А; а также большое количество медиаторных рецепторов, посредством которых различные БАВ модулируют метаболическую активность эпителиоцитов, стимулируют экспрессию других видов рецепторов или, наоборот, тормозят ее. Таким образом, эпителиоциты действуют как трансдукторы между различными сигналами, возникающими в просвете бронха и на поверхности эпителия, и воспалительными событиями в стенке бронха, причем в нормальных условиях эпителий поддерживает баланс между про- и противовоспалительными эффектами. При нарушении эпителиального покрова этот баланс нарушается в пользу преобладания провоспалительных эффектов, в просвет бронхов выходят клетки воспаления и жидкая часть плазмы, и при определенных условиях процесс может принять хроническое персистирующее течение. — Также рекомендуем «Роль эндотелия легочных сосудов при воспалении.» Оглавление темы «Воспаление бронхов.»: 1. Аспирин и циклоспорин при воспалении легких. 2. Механизмы воспаления бронхов и легких. 3. Роль эпителия бронхов при воспалении. 4. Роль эндотелия легочных сосудов при воспалении. 5. Альвеолярные макрофаги. Роль альвеолярных макрофагов в воспалении легких. 6. Эозинофилы. Тромбоциты. Роль эозинофилов, тромбоцитов в воспалении бронхов. 7. Тучные клетки и гистамин. Роль гистамина в воспалении бронхов. 8. Эйкозаноиды. Воспаление бронхов и выделение эйкозаноидов. 9. Серотонин. Функции серотонина при воспалении бронхов. 10. Механизмы инфекционного воспаления бронхов. |
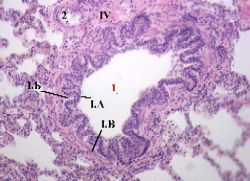
Препарат-43
Препарат 43.
Лёгкое. Окраска гематоксилин-эозином.
(Нижеследующее описание основывается на материале разделов 26.2.3 и 26.3.)
А. Введение
Б. Крупный внутрилёгочный бронх
| Стенка крупного бронха состоит из нескольких оболочек. 1. а) Самая внутренняя из них — слизистая оболочка; она включает:
| а) (Малое увеличение, крупный бронх)
Полный размер |
| б) Напомним: многорядный эпителий — разновидность однослойного эпителия, т.е все его клетки контактируют с базальной мембраной. Но клетки различны по размеру, отчего их ядра лежат на нескольких уровнях. в) Вот клеточный состав эпителия крупных бронхов: | б)(Среднее увеличение крупный бронх)
Полный размер |
| |
2. Вторая оболочка крупного бронха — подслизистая основа (II): здесь в рыхлой соединительной ткани находятся
| 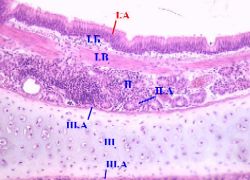 |
| 3. Третья оболочка — фиброзно-хрящевая (III). а) В крупных бронхах её образуют
|  |
б) Между хрящами надхрящница переходит
| |
| 4. Наружная оболочка — адвентициальная (IV). а) Она непосредственно переходит в соединительную ткань лёгочной паренхимы. б) Рядом с бронхом обычно идут сосуды и нервы. Так, на снимке а можно видеть
| а) (Малое увеличение, крупный бронх)
|
В. Средний бронх
| Теперь в поле зрения — средний бронх (1). Он имеет тот же план строения, что и крупный бронх, но с некоторыми особенностями. 1. Слизистая оболочка. а) Эпителий (I.A) —
| в) (Малое увеличение, средний бронх)
Полный размер |
б) Собственная пластинка (I.Б) — без особенностей, зато мышечная пластинка (I.B)
Поэтому на препаратах после фиксации
| г) (Среднее увеличение, средний бронх)
Полный размер |
| 2. В подслизистой основе (II) по-прежнему расположены железы (II.A), только теперь они расположены
| в) (Малое увеличение, средний бронх)
|
3. Это обусловлено тем, что фиброзно-хрящевая оболочка (III) представлена в данном бронхе
4. Адвентициальная оболочка — обычная; а рядом с бронхом вновь часто можно видеть кровеносный сосуд (3). |  |
Г. Мелкий бронх
| В поле зрения — мелкий бронх (1). В его строении уже имеется ряд принципиальных отличий. 1. а) Во-первых, тут нет двух внутренних оболочек —
| д) (Среднее увеличение, мелкий бронх)
Полный размер |
б) Остаются лишь две другие оболочки:
2. а) Во-вторых, эпителий (I.A) слизистой оболочки является
| 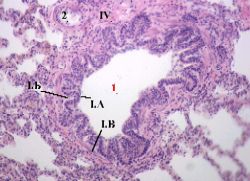 |
б) Причём, несколько меняется и его клеточный состав: наряду с прежними клетками, появляются также
| |
| 3. а) Наконец, мышечная пластинка в этих бронхах развита наиболее сильно (по сравнению с другими воздухоносными путями). б) Поэтому наиболее сильно выражена на препарате и
|  |
4. Остальное — без особенностей:
|  |
Д. Терминальная бронхиола
| 1. а) Терминальные бронхиолы — последний участок воздухоносных путей. б) На снимке е такая бронхиола (не обозначенная цифрой) находится в верхнем левом углу. 2. Строение этих бронхиол таково: они тоже содержат 2 оболочки — слизистую и адвентициальную, — но | е) (Малое увеличение, терминальная бронхиола и ацинус)
Полный размер |
| |
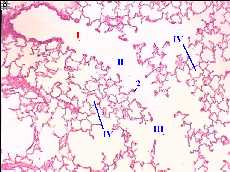
Е. Респираторные отделы лёгкого (ацинусы)
| Теперь на том же поле зрения рассмотрим ацинус лёгкого. Его, как уже отмечалось, образуют следующие компоненты: а) структуры, в которые открываются альвеолы:
б) и сами альвеолы (IV). | е) (Малое увеличение, ацинус)
|
1. а) Итак, принципиальное отличие респираторной бронхиолы (I) от терминальной состоит лишь в том, что
б) Строение же стенки между альвеолами отличается не очень сильно: в стенке имеются
| з) (Большое увеличение, респираторная бронхиола)
Полный размер |
в) Состав эпителия:
Как видно, он уже кардинально отличается от состава эпителия крупных и средних бронхов: нет бокаловидных, вставочных и эндокринных клеток. | |
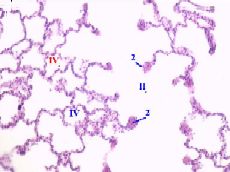
2. а) Особенность альвеолярного хода (II) — в том, что
б) В составе этих «пуговок» — вновь эпителий, очень тонкий слой соединительной ткани и гладкие миоциты. | ж) (Среднее увеличение, альвеолярный ход)
Полный размер |
3. а) Каждый альвеолярный ход (II) заканчивается двумя альвеолярными мешочками (III),
б) Отличия мешочка от альвеолярного хода таковы: | е) (Малое увеличение, ацинус)
|
| |
4. а) Наконец, альвеолы (IV):
б) Состав стенки:
| ж) (Среднее увеличение)
|
в) Поверхность эпителия альвеол покрыта
г) Клеточный состав альвеолярной стенки:
| |
- Мирский, «Медицина России X—XX веков» (Москва, РОССПЭН, 2005, 632 с.).
- ОФС.1.2.1.1.0003.15 Спектрофотометрия в ультрафиолетовой и видимой областях // Государственная фармакопея, XIII изд.
- Daremberg, «Histoire des sciences médicales» (П., 1966).
- https://meduniver.com/Medical/pulmonologia/100.html.
- https://meduniver.com/Medical/pulmonologia/217.html.
- https://meduniver.com/Medical/pulmonologia/123.html.
- https://nsau.edu.ru/images/vetfac/images/ebooks/histology/histology/r7/p-43.html.
- Ковнер, «Очерки истории M.».
- ОФС.1.2.1.2.0003.15 Тонкослойная хроматография // Государственная фармакопея, XIII изд.