Обструктивный бронхит у детей — воспалительное поражение бронхиального дерева, протекающее с явлением обструкции, т. е. нарушением проходимости бронхов. Течение обструктивного бронхита у детей сопровождается малопродуктивным кашлем, шумным свистящим дыханием с форсированным выдохом, тахипноэ, дистанционными хрипами. При диагностике обструктивного бронхита у детей учитываются данные аускультации, рентгенографии грудной клетки, спирометрии, бронхоскопии, исследования крови (общего анализа, газов крови). Лечение обструктивного бронхита у детей проводится с помощью ингаляционных бронхолитиков, небулайзерной терапии, муколитиков, массажа, дыхательной гимнастики.
Общие сведения
Бронхиты у детей являются самими распространенными заболеваниями респираторного тракта. У детей раннего возраста воспаление бронхов нередко протекает с бронхообструктивным синдромом, обусловленным отеком слизистой, повышенной бронхиальной секрецией и бронхоспазмом. В первые три года жизни обструктивный бронхит переносят около 20% детей; у половины из них в дальнейшем эпизоды бронхообструкции повторяются, как минимум 2-3 раза.
Дети, неоднократно болеющие острыми и обструктивными бронхитами, составляют группу риска по развитию хронической бронхолегочной патологии (хронического бронхита, облитерирующего бронхиолита, бронхиальной астмы, бронхоэктатической болезни, эмфиземы легких). В связи с этим вопросы трактовки этиологии и патогенеза, клинического течения, дифференциальной диагностики и современного терапевтического лечения являются приоритетными для педиатрии и детской пульмонологии.
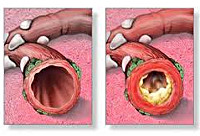
Обструктивный бронхит у детей
Причины
В этиологии обструктивного бронхита у детей первостепенную роль играют респираторно-синцитиальный вирус, вирус парагриппа 3 типа, энтеровирусы, вирусы гриппа, адено- и риновирусы. Подтверждением ведущего значения вирусных возбудителей служит тот факт, что в большинстве наблюдений манифестации обструктивного бронхита у ребенка предшествует ОРВИ.
При повторных эпизодах обструктивного бронхита у детей в смыве с бронхов часто выявляется ДНК персистирующих инфекций — хламидий, микоплазм, герпесвирусов, цитомегаловируса. Часто бронхит с обструктивным синдромом у детей провоцируется плесневым грибком, который интенсивно размножается на стенах помещений с повышенной влажностью. Оценить этиологическое значение бактериальной флоры довольно затруднительно, поскольку многие ее представители выступают условно-патогенными компонентами нормальной микрофлоры дыхательных путей.
Немаловажную роль в развитии обструктивного бронхита у детей играет аллергический фактор — повышенная индивидуальная чувствительность к пищевым продуктам, лекарственным препаратам, домашней пыли, шерсти животных, пыльце растений. Именно поэтому обструктивному бронхиту у детей часто сопутствуют аллергический конъюнктивит, аллергический ринит, атопический дерматит.
Рецидивам эпизодов обструктивного бронхита у детей способствует глистная инвазия, наличие очагов хронической инфекции (синуситов, тонзиллита, кариеса и др.), активное или пассивное курение, вдыхание дыма, проживание в экологически неблагоприятных регионах и т. д.
Патогенез
Патогенез обструктивного бронхита у детей сложен. Вторжение вирусного агента сопровождается воспалительной инфильтрацией слизистой бронхов плазматическими клетками, моноцитами, нейтрофилами и макрофагами, эозинофилами. Выделение медиаторов воспаления (гистамина, простагландинов и др.) и цитокинов приводит к отеку бронхиальной стенки, сокращению гладкой мускулатуры бронхов и развитию бронхоспазма.
Вследствие отека и воспаления увеличивается количество бокаловидных клеток, активно вырабатывающих бронхиальный секрет (гиперкриния). Гиперпродукция и повышенная вязкость слизи (дискриния) вызывают нарушение функции реснитчатого эпителия и возникновение мукоцилиарной недостаточности (мукостаза). Вследствие нарушения откашливания, развивается обтурация дыхательных путей бронхиальным секретом. На этом фоне создаются условия для дальнейшего размножения возбудителей, поддерживающих патогенетические механизмы обструктивного бронхита у детей.
Некоторые исследователи в бронхообструкции видят не только нарушение процесса внешнего дыхания, но и своего рода приспособительные реакции, которые в условиях поражения реснитчатого эпителия защищают легочную паренхиму от проникновения в нее патогенов из верхних дыхательных путей. Действительно, в отличие от простого бронхита, воспаление с обструктивным компонентом значительно реже осложняется пневмонией у детей.
Для обозначения обструктивного бронхита у детей иногда используются термины «астматический бронхит» и «спастический бронхит», однако они являются более узкими и не отражают всей полноты патогенетических механизмов заболевания.
По течению обструктивный бронхит у детей может быть острым, рецидивирующим и хроническим или непрерывно-рецидивирующим (при бронхолегочной дисплазии, облетирующем бронхиолите и др.). По степени выраженности бронхиальной обструкции выделяют: легкую (I), среднетяжелую (II), тяжелую (III) степень обструктивного бронхита у детей.
Симптомы обструктивного бронхита у детей
Чаще всего первый эпизод обструктивного бронхита развивается у ребенка на 2-3-м году жизни. В начальном периоде клиническая картина определяется симптомами ОРВИ — повышенной температурой тела, першением в горле, насморком, общим недомоганием. У детей раннего возраста нередко развиваются диспептические симптомы.
Бронхиальная обструкция может присоединяться уже в первые сутки заболевания или через 2-3 дня. При этом отмечается увеличение частоты дыхания (до 50-60 в мин.) и продолжительности выдоха, который становится шумным, свистящим, слышимым на расстоянии. Кроме тахипноэ, экспираторной или смешанной одышки у детей с обструктивным бронхитом отмечается задействованность в акте дыхания вспомогательной мускулатуры, увеличение переднезаднего размера грудной клетки, втяжение ее уступчивые мест при дыхании, раздувание крыльев носа. Кашель у детей с обструктивным бронхитом малопродуктивный, со скудной мокротой, иногда мучительный, приступообразный, не приносящий облегчения. Даже при влажном кашле мокрота отходит с трудом. Отмечается бледность кожных покровов или периоральный цианоз. Проявления обструктивного бронхита у детей могут сопровождаться шейным лимфаденитом. Бронхообструкция держится 3-7 дней, исчезает постепенно по мере стихания воспалительных изменений в бронхах.
У детей первого полугодия, особенно соматически ослабленных и недоношенных, может развиваться наиболее тяжелая форма обструктивного синдрома — острый бронхиолит, в клинике которого преобладают признаки тяжелой дыхательной недостаточности. Острый обструктивный бронхит и бронхиолит нередко требуют госпитализации детей, поскольку данные заболевания приблизительно в 1% случаев заканчиваются летальным исходом. Затяжное течение обструктивного бронхита наблюдается у детей с отягощенным преморбидным фоном: рахитом, хронической ЛОР-патологией, астенизацией, анемией.
Диагностика
Клинико-лабораторное и инструментальное обследование детей с обструктивным бронхитом проводится педиатром и детским пульмонологом; по показаниям ребенку назначаются консультации детского аллерголога-иммунолога, детского отоларинголога и других специалистов. При аускультации выслушивается удлиненный выдох, разнокалиберные влажные и рассеянные сухие хрипы с двух сторон; при перкуссии над легкими определяется коробочный оттенок.
На рентгенограммах органов грудной клетки выражены признаки гипервентиляции: повышение прозрачности легочной ткани, горизонтальное расположение ребер, низкое стояние купола диафрагмы. В общем анализе крови может выявляться лейкопения, лимфоцитоз, небольшое увеличение СОЭ, эозинофилия. При исследовании газового состава крови обнаруживается умеренная гипоксемия. В случае необходимости дополнительно проводится иммунологическое, серологическое, биохимическое исследование крови; определение ДНК основных респираторных патогенов в крови методом ПЦР, постановка аллергологических проб. Выявлению возбудителей могут способствовать микроскопическое исследование мокроты, бакпосев мокроты на микрофлору, исследование смывов из носоглотки.
При обструктивном бронхите у детей необходимо исследование дыхательных объемов (ФВД), в том числе с лекарственными пробами. С целью визуальной оценки состояния слизистой оболочки бронхов, проведения бронхоальвеолярного лаважа, цитологического и бактериологического исследования промывных вод детям с обструктвиным бронхитом выполняется бронхоскопия.
Повторные эпизоды обструктивного бронхита требуют дифференциальной диагностики с бронхиальной астмой у детей.
Лечение обструктивного бронхита у детей
Терапия обструктивного бронхита у детей раннего возраста проводится в стационаре; более старшие дети подлежат госпитализации при тяжелом течении заболевания. Общие рекомендации включают соблюдение полупостельного режима и гипоаллергенной (преимущественно молочно-растительной) диеты, обильное питье (чаи, отвары, морсы, щелочные минеральные воды). Важными режимными моментами служат увлажнение воздуха, регулярная влажная уборка и проветривание палаты, где лечатся дети с обструктивным бронхитом.
При выраженной бронхообструкции активно применяется кислородотерапия, горячие ножные ванны, баночный массаж, удаление слизи из верхних дыхательных путей электроотсосом. Для снятия обструкции целесообразно использовать ингаляции адреномиметиков (сальбутамола, тербуталина, фенотерола) через небулайзер или спейсер. При неэффективности бронхолитиков лечение обструктивного бронхита у детей дополняется кортикостероидами.
Для разжижения мокроты показано применение препаратов с муколитическим и отхаркивающим эффектами, лекарственных и щелочных ингаляций. При обструктивном бронхите детям назначаются спазмолитические и противоаллергические средства. Антибактериальная терапия проводится только в случае присоединения вторичной инфекции.
С целью обеспечения адекватного дренажа бронхиального дерева детям с обструктивным бронхитом показана дыхательная гимнастика, вибрационный массаж, постуральный дренаж.
Прогноз и профилактика
Около 30-50% детей склонны к повторению обструктивного бронхита в течение одного года. Факторами риска рецидива бронхообструкции служат частые ОРВИ, наличие аллергии и очагов хронической инфекции. У большинства детей эпизоды обструкции прекращаются в дошкольном возрасте. Бронхиальная астма развивается у четверти детей, перенесших рецидивирующий обструктивный бронхит.
К мерам профилактики обструктивного бронхита у детей относится предупреждение вирусных инфекций, в том числе при помощи вакцинации; обеспечение гипоаллергенной среды, закаливание, оздоровление на климатических курортах. После перенесенного обструктивного бронхита дети находятся на диспансерном наблюдении у педиатра, возможно — детского пульмонолога и аллерголога.
Рецидивирующий обструктивный бронхит у детей
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Рецидивирующий обструктивный бронхит у детей — это обструктивный бронхит, эпизоды которого повторяются у детей раннего возраста на фоне ОРВИ. В отличие от бронхиальной астмы обструкция не приступообразного характера и не связана с воздействием неинфекционных аллергенов. Иногда повторные эпизоды обструкции связаны с хронической аспирацией пищи. У части детей рецидивирующий обструктивный бронхит является дебютом бронхиальной астмы (группы риска: дети с признаками аллергии в личном и семейном анамнезе, а также с 3 и более эпизодами обструкции.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
Причины рецидивирующего обструктивного бронхита у детей
В этиологии рецидивирующего обструктивного бронхита играет роль персистирование респираторных вирусов — PC, аденовирусов; в последние годы возросло значение в развитии рецидивирующих обструктивных бронхитов микоплазменной и хламидийной инфекций.
[12], [13], [14], [15], [16]
Патогенез рецидивирующего обструктивного бронхита
Бронхообструктивный синдром в значительной степени обусловлен анатомо-физиологическими особенностями дыхательной системы у детей раннего возраста: узость воздухоносных путей, рыхлость и гидрофильность слизистой оболочки бронхиального дерева, ее склонность к отеку и гиперсекреции на фоне воспалительного процесса любой природы. Работами последних лет показано, что ОРВИ может провоцировать развитие временной (транзиторной) гиперреактивности бронхов на протяжении 4-6 нед от момента начала заболевания (вирусы проникают в подслизистый слой бронхов и приводят к раздражению нервных окончаний). Таким образом, даже после реконвалесценции пациента от ОРВИ на протяжении 1 мес у него могут отмечаться признаки гиперреактивности бронхов (ГРБ) и сохраняться риск рецидивирования обструктивного бронхита. Очаги хронической респираторной инфекции могут приводить к формированию более стойкой гиперреактивности бронхов. Факторами риска, предрасполагающими к возникновению гиперреактивности бронхов, являются: неблагоприятная наследственность к бронхообструктивным заболеваниям; возможные иммунологические аномалии общего и местного характера; заболевания нервной системы; атопическая «настроенность»; гиперпластические изменения верхних дыхательных путей. Следовательно, у части больных рецидивирующий обструктивный бронхит в дальнейшем может трансформироваться в бронхиальную астму или явиться ее дебютом, В этом смысле он, безусловно, является фактором высокого риска развития бронхиальной астмы. Диагноз бронхиальной астмы таким детям следует ставить при наличии признаков атопии в анамнезе и при повторении 3 и более эпизодов бронхообструкции.
Симптомы рецидивирующего обструктивного бронхита у детей
Обострение рецидивирующего обструктивного бронхита наступает на фоне ОРВИ и клиника соответствует острому обструктивному бронхиту. При хламидийной инфекции может быть конъюнктивит, фарингит с выраженной «зернистостью» на задней стенке глотки и увеличение лимфатических шейных узлов, персистирующий кашель на фоне умеренной лихорадки, а затем развивается бронхообструктивный синдром. Для микоплазменной инфекции характерны подъем температуры тела до 38-39 С, явления интоксикации (вялость, может быть рвота), симптомы вегетодистонии (бледность, «мраморность» кожи, потливость); местно — слабая гиперемия зева, сухость слизистых оболочек, скудость продукции слизи при рините и фарингите, затрудненное носовое дыхание, у 70% больных рентгенологически отмечают изменения в пазухах носа, хотя клиника гайморита слабо выражена. Один из ведущих симптомов рецидивирующего обструктивного бронхита при микоплазменной инфекции — сухой кашель, мучительный, он может вызвать рвоту и приводит к нарушению сна ребенка. Затем развивается обструктивный синдром со всеми присущими ему проявлениями. В 50% случаев при микоплазменной инфекции обструктивный рецидивирущий бронхит разрешается медленно, бронхолитические средства оказывают недостаточное действие.
Какие анализы необходимы?
Лечение рецидивирующего обструктивного бронхита у детей
В период обострения (рецидива) тактика та же, что при остром обструктивном бронхите, в межрецидивный период как при рецидивирующем бронхите.
ФЛИКСОТИД 125МКГ/ДОЗА 60ДОЗ АЭРОЗОЛЬ Д/ИНГ
Внешний вид товара может отличаться от изображённого на фотографии
- Оригинальный препарат
- По рецепту
- Форма выпуска:аэрозоль для ингаляций дозированный
Дозировка: 50МКГ/ДОЗА + 120ДОЗ
Дозировка: 125МКГ/ДОЗА + 60ДОЗ
Дозировка: 250МКГ/ДОЗА + 60ДОЗ
Показания
-Базисная противовоспалительная терапия бронхиальной астмы взрослых и детей 1 года и старше (включая пациентов с тяжелым течением заболевания, у которых имеется зависимость от системных ГКС); -лечение хронической обструктивной болезни легких у взрослых в качестве дополнительного средства к терапии бронходилататорами длительного действия (например, к бета- агонистам длительного действия (ДДБА)).
Характеристики
Страна производителя Испания Форма выпуска аэрозоль для ингаляций дозированный 125 мкг/доза — 60 доз в алюминиевый ингалятор, оснащённый пластмассовым дозирующим устройством с защитным колпачком. Ингалятор и дозирующее устройство в собранном виде вместе с инструкцией по медицинскому применению помещают в картонную пачку. Беречь от детей
Лекарственная форма
Аэрозоль для ингаляций дозированный в виде суспензии белого или почти белого цвета.
Состав
1 доза содержит: флутиказона пропионат (микронизированный) 125 мкг Вспомогательные вещества:1,1,1,2-тетрафторэтан в 1 дозе — до 75 мг
Общее описание
Глюкокортикостероид для местного применения
Особые условия
Повышение частоты применения ингаляционных бетао-агонистов короткого действия для контроля симптомов бронхиальной астмы свидетельствует об ухудшении контроля над течением заболевания. В таком случае план лечения пациента требует пересмотра. Внезапное и прогрессирующее ухудшение контроля над течением бронхиальной астмы представляет собой потенциальную опасность для жизни пациента и требует повышения дозы ГКС. Пациентам, относящимся к группе риска, может быть назначено ежедневное проведение пикфлоуметрии. Резко прекращать лечение препаратом Фликсотид не рекомендуется. Следует соблюдать особую осторожность при лечении ингаляционными ГКС пациентов с активной или неактивной формами туберкулеза легких. Рекомендуется проверить, умеет ли пациент правильно пользоваться ингалятором, чтобы убедиться в том, что приведение ингалятора в действие проводится синхронно с вдохом для обеспечения оптимальной доставки действующего вещества в легкие. При длительном применении любых ингаляционных ГКС, особенно в высоких дозах, могут отмечаться системные эффекты, однако вероятность их развития значительно ниже, чем при приеме ГКС внутрь. Возможные системные эффекты включают синдром Кушинга, кушингоидные симптомы, угнетение функции надпочечников, снижение минеральной плотности костей, задержку роста у детей и подростков, катаракту, глаукому. Поэтому особенно важно, чтобы при достижении терапевтического эффекта доза ингаляционных ГКС была снижена до минимальной эффективной дозы, позволяющей контролировать течение заболевания. Рекомендуется регулярно следить за динамикой роста детей, получающих ингаляционные ГКС в течение длительного времени. Всегда необходимо учитывать вероятность надпочечниковой недостаточности в экстренных ситуациях (включая хирургическое вмешательство), а также при плановом вмешательстве, которое может послужить причиной стресса, особенно у пациентов, принимающих высокие дозы ГКС в течение длительного времени. При этом следует решить вопрос о необходимости дополнительного назначения ГКС в зависимости от клинической ситуации (см. раздел «Передозировка»), В связи с возможной надпочечниковой недостаточностью следует соблюдать особую осторожность и регулярно контролировать показатели функции коры надпочечников при переводе пациентов, принимавших ГКС внутрь, на лечение флутиказона пропионатом в форме аэрозоля для ингаляций. Отмену системных ГКС на фоне приема флутиказона пропионата в форме аэрозоля для ингаляций следует проводить постепенно, и пациенты должны носить с собой карточку, указывающую, что им может потребоваться дополнительный прием ГКС в период стресса. При переводе пациентов с приема системных ГКС на ингаляционную терапию также могут обостряться сопутствующие аллергические заболевания (например, аллергический ринит, экзема), которые раньше подавлялись системными препаратами. Как и при проведении другой ингаляционной терапии, существует вероятность развития парадоксального бронхоспазма с немедленным усилением одышки после ингаляции. Для купирования этого приступа необходимо немедленное применение ингаляционного бронходилататора быстрого и короткого действия. Ингаляцию флутиказона пропионатом следует немедленно прекратить, далее следует оценить состояние пациента и, при необходимости, назначить альтернативную терапию (см. раздел «Побочное действие»). Как и у большинства препаратов для ингаляций в аэрозольных упаковках, эффект снижается при охлаждении баллончика. Имеются очень редкие сообщения о повышении концентрации глюкозы в крови, и об этом следует помнить, назначая флутиказона пропионат больным сахарным диабетом. Было зарегистрировано увеличение случаев пневмонии у пациентов с ХОБЛ, получавших флутиказона пропионат в дозе 500 мкг. Следует помнить о возможности возникновения пневмонии у таких пациентов, поскольку клинические признаки пневмонии и обострения основного заболевания могут часто совпадать. Влияние на способность управлять трансп. ср. и мех.: Влияние флутиказона. пропионата на способность управлять автомобилем и работать с механизмами, требующими повышенной концентрации внимания, маловероятно.
Лекарственное взаимодействие
При ингаляционном пути введения флутиказона пропионата концентрации его в плазме крови очень низки вследствие активного метаболизма при первом прохождении и высокого системного клиренса в кишечнике и печени, с участием ферментов системы цитохрома Р450 ЗА4. Таким образом, клинически значимые лекарственные взаимодействия флутиказона пропионата маловероятны. Исследование лекарственного взаимодействия у здоровых добровольцев показало, что ритонавир (высокоактивный ингибитор цитохрома Р450 ЗА4) может значительно увеличивать концентрацию флутиказона пропионата в плазме, что соответственно приводит к снижению концентрации кортизола ‘ в сыворотке. В рамках пострегистрационного применения наблюдались клинически значимые лекарственные взаимодействия у пациентов, получающих флутиказона пропионат интраназально или ингаляционно совместно с ритонавиром, что приводило к системным эффектам кортикостероидов, включая синдром Кушинга и угнетение функции надпочечников. Таким образом, необходимо избегать сопутствующего применения препарата ритонавир и флутиказона пропионата, за исключением тех случаев, когда потенциальная польза для пациента перевешивает возможный риск системных побочных эффектов глюкокортикостероидов. Исследования других ингибиторов цитохрома Р450 ЗА4 продемонстрировали незначительное (эритромицин) и малое (кетоконазол) увеличение системной экспозиции флутиказона пропионата без какого-либо заметного снижения концентрации кортизола в сыворотке. Тем не менее, необходимо соблюдать осторожность при сопутствующем назначении мощных ингибиторов цитохрома Р450 ЗА4 (например, кетоконазол), поскольку существует возможность увеличения концентрации флутиказона пропионата в плазме.
Фармакодинамика
Флутиказона пропионат относится к группе глюкокортикостероидов (ГКС) местного действия и при ингаляционном введении в рекомендуемых дозах оказывает выраженное противовоспалительное и противоаллергическое действие, что приводит к уменьшению выраженности , симптомов и снижению частоты обострений заболеваний, сопровождающихся обструкцией дыхательных путей (бронхиальная астма, хронический бронхит, эмфизема). Флутиказона пропионат ингибирует пролиферацию тучных клеток, эозинофилов, лимфоцитов, макрофагов, нейтрофилов, снижает продукцию и высвобождение медиаторов воспаления и других биологически активных веществ — гистамина, простагландинов, лейкотриенов, цитокинов. При хронической обструктивной болезни легких (ХОБЛ) подтверждена эффективность действия ингаляционного флутиказона пропионата на функцию легких, что характеризуется уменьшением выраженности симптомов заболевания, частоты и тяжести обострений, снижением необходимости назначения дополнительных курсов таблетированных ГКС и повышением качества жизни пациентов. Системное действие флутиказона выражено минимально: в терапевтических дозах практически не оказывает влияния на гипоталамо-гипофизарно-надпочечниковую систему. Препарат восстанавливает реакцию больного на бронходилататоры, позволяя уменьшить частоту их применения. Терапевтический эффект после ингаляционного применения флутиказона начинается в течение 24 ч, достигает максимума в течение 1-2 недели и более после начала лечения и сохраняется в течение нескольких дней после отмены.
Фармакокинетика
Всасывание После ингаляционного введения абсолютная биодоступность флутиказона пропионата составляет от 7,8% до 10,9% у здоровых добровольцев в зависимости от системы доставки препарата. У пациентов с хронической обструктивной болезнью легких (ХОБЛ) или . бронхиальной астмой системная экспозиция препарата меньше, чем у здоровых добровольцев. Системная абсорбция происходит преимущественно в легких, при этом всасывание первоначально быстрое с последующим замедлением. Часть ингалированной дозы может проглатываться, но ее системное действие минимально вследствие плохой растворимости препарата в воде и интенсивного пресистемного метаболизма. Биодоступность флутиказона пропионата при приеме внутрь составляет менее 1%. Существует линейная зависимость между величиной ингалированной дозы и системным действием флутиказона пропионата. Распределение Флутиказона пропионат имеет большой объём распределения в равновесном состоянии (около 300 л). Связь с белками плазмы крови умеренно высокая, составляет 91%. Метаболизм Флутиказона пропионат имеет высокий плазменный клиренс (1150 мл/мин). Конечный период полувыведения составляет приблизительно 8 ч. Почечный клиренс флутиказона пропионата незначителен (менее 0,2%), и менее 5% выводится с мочой в виде метаболита.
Показания
-Базисная противовоспалительная терапия бронхиальной астмы взрослых и детей 1 года и старше (включая пациентов с тяжелым течением заболевания, у которых имеется зависимость от системных ГКС); -лечение хронической обструктивной болезни легких у взрослых в качестве дополнительного средства к терапии бронходилататорами длительного действия (например, к бета- агонистам длительного действия (ДДБА)).
Противопоказания
-Гиперчувствительность к любому компоненту препарата; -острый бронхоспазм; -астматический статус (в качестве первоочередного средства); -детский возраст (до 1 года). С осторожностью: Препарат следует применять с осторожностью при циррозе печени, глаукоме, гипотиреозе, системных инфекциях (бактериальных, грибковых, паразитарных, вирусных), остеопорозе, туберкулезе легких, беременности и в период лактации. Беременность и лактация: Беременность Контролируемые клинические исследования по применению флутиказона пропионата у беременных женщин не проводились. Влияние флутиказона пропионата на течение беременности не изучалось. Доклинические исследования влияния флутиказона пропионата на репродуктивную функцию показали, что при значениях системной экспозиции, превышающих наблюдаемые при применении рекомендуемых терапевтических ингаляционных доз, наблюдались только характерные для ГКС эффекты. Исследования генотоксичности не показали мутагенного потенциала. Однако, как и при применении других лекарственных препаратов, применение флутиказона пропионата при беременности возможно только в том случае, когда предполагаемая польза для матери превышает любой потенциальный риск для плода. Период грудного вскармливания На настоящий момент не установлено, проникает ли флутиказона пропионат в грудное молоко. Поддающиеся измерению концентрации флутиказона пропионата в плазме крови лабораторных крыс, находящихся в периоде лактации, после подкожного введения препарата указывают на наличие флутиказона пропионата в грудном молоке. Однако ожидается, что после ингаляционного применения флутиказона пропионата в рекомендуемых дозах его концентрации в плазме крови будут низкими. Применение препарата Фликсотид® в период грудного вскармливания не рекомендуется, за исключением случаев, когда, по мнению лечащего врача, потенциальная польза для ребенка от продолжения грудного вскармливания превышает потенциальный риск развития нежелательных явлений, связанных с присутствием флутиказона пропионата в грудном молоке.
Передозировка
Острая передозировка препарата может привести к временному угнетению функции . гипоталамо-гипофизарно-надпочечниковой системы, что обычно не требует экстренной терапии, так как функция коры надпочечников восстанавливается в течение нескольких дней. При длительном приеме доз препарата, превышающих рекомендованные, возможно значимое подавление функции коры надпочечников. Были получены очень редкие сообщения о развитии острого адреналового криза у детей, получивших дозу флутиказона пропионата 1000 мкг в сутки и выше на протяжении нескольких месяцев или лет. У таких пациентов отмечалась гипогликемия, угнетение сознания и судороги. Острый адреналовый криз может развиваться на фоне следующих состояний: тяжёлая травма, хирургическое вмешательство, инфекции, резкое снижение дозы флутиказона пропионата. Лечение Необходимо наблюдение пациентов, получающих высокие дозы, и постепенное снижение дозы флутиказона пропионата.
Побочные действия
Нежелательные реакции, представленные ниже, перечислены в соответствии с поражением органов и систем органов и частотой встречаемости. Частота встречаемости определяется следующим образом: очень часто (> 1/10), часто (> 1/100 и < 1/10), нечасто (> 1/1 000 и < 1/100), редко (> 1/10 000 и < 1/1 000), очень редко (< 1/10 000, включая отдельные случаи). Категории частоты были сформированы на основании клинических исследований препарата и пострегистрационного наблюдения. Частота встречаемости нежелательных реакций Инфекционные и паразитарные заболевания Очень часто: кандидоз рта и глотки. У некоторых пациентов может развиваться кандидоз рта и глотки (кандидозный стоматит). В подобных случаях рекомендуется после ингаляции полоскать рот и горло водой. Можно применять противогрибковые препараты местного действия, одновременно продолжая терапию препаратом Фликсотид®. Часто: пневмония (у пациентов с ХОБЛ). Редко: кандидоз пищевода. Нарушения со стороны иммунной системы Были описаны реакции повышенной чувствительности со следующими проявлениями: Нечасто: кожные реакции повышенной чувствительности. Очень редко: ангионевротический отек (преимущественно отек лица и ротоглотки), дыхательные нарушения (одышка и/или бронхоспазм) и анафилактические реакции. Нарушения со стороны эндокринной системы Возможные системные эффекты (см. раздел «Особые указания»): Очень редко: синдром Кушинга, кушингоидные симптомы, угнетение функции коры надпочечников, замедление роста, снижение минерализации костной ткани, катаракта, глаукома. Нарушения со стороны обмена веществ и питания Очень редко: гипергликемия. Нарушения психики Очень редко: тревога, нарушения сна и поведения, включая гиперактивность и раздражительность (преимущественно у детей). Нарушения со стороны дыхательной системы, органов грудной клетки и средостения Часто: охриплость голоса. У некоторых пациентов может отмечаться охриплость голоса; рекомендуется сразу после ингаляции полоскать рот и горло водой. Очень редко: парадоксальный бронхоспазм (см. раздел «Особые указания»). Нарушения со стороны кожи и подкожных тканей Часто: кровоподтеки.
Особые условия хранения
Не замораживать и не допускать воздействия прямых солнечных лучей.
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Противоопухолевая активность соединения ЛХС-1208 (N-гликозилированные производные индоло[2,3-а]карбазола) // Российский биотерапевтический журнал 2010. № 1. С. 80.
- Мустафин Р. И., Буховец А. В., Протасова А. А., Шайхрамова Р. Н., Ситенков А. Ю., Семина И. И. Сравнительное исследование поликомплексных систем для гастроретентивной доставки метформина. Разработка и регистрация лекарственных средств. 2015; 1(10): 48–50.
- https://www.KrasotaiMedicina.ru/diseases/children/obstructive-bronchitis.
- https://ilive.com.ua/health/recidiviruyushchiy-obstruktivnyy-bronhit-u-detey_107024i15937.html.
- https://apteka.ru/product/fliksotid-125mkgdoza-60doz-aerozol-ding-5e326404f5a9ae000140644a/.
- Daremberg, «Histoire des sciences médicales» (П., 1966).
- Renouard, «Histoire de la medicine» (П., 1948).
- Мустафин Р. И., Протасова А. А., Буховец А. В., Семина И.И. Исследование интерполимерных сочетаний на основе (мет)акрилатов в качестве перспективных носителей в поликомплексных системах для гастроретентивной доставки. Фармация. 2014; 5: 3–5.
- Puccinotti, «Storia della medicina» (Ливорно, 1954—1959).







