Обструктивная форма бронхита у младенцев опасна развитием тяжелых последствий.
Многие родители зачастую сталкиваются с такой проблемой, как бронхит у детей. Но когда от этой патологии страдают груднички, это вдвойне расстраивает родителей, ведь данная патология может спровоцировать серьезные осложнения, например, бронхиальной астмы.
Обструктивный бронхит у грудничка, именно этому виду бронхита будет посвящена наша публикация, относится ко второму по тяжести заболеванию, на первом месте стоит пневмония.
Описание болезни
В детском возрасте наиболее распространенными формами бронхита являются:
- простой;
- обструктивный.
Наибольшая опасность кроется именно в обструктивной форме. Угроза возникает на фоне тяжелого течения болезни и сложностей в лечении.
Обструктивный бронхит — это воспаление слизистой бронхов, сопровождающееся их отечностью и непроходимостью с высоким риском развития недостаточности дыхательной системы. Развитие болезни может быть вызвано различными причинами.
В частых случаях внутриутробные нарушения разной формы, например:
- сбой в развитии дыхательной системы;
- гипоксия;
- травмы;
- преждевременные роды.
В некоторых случаях внутриутробные нарушения могут стать основным фактором развития обструкции у новорожденного.
Важно. Основными симптомами внутриутробных нарушений является приступообразный кашель, сопровождающийся посинением кожи вокруггуб и кожи пальцев.
Заболевание одинаково часто встречается, как у мальчиков, так и у девочек. Основную роль в этой проблеме играет тип телосложения ребенка, у младенцев с большим весом отмечается больший процент риска развития обструкции.
В медицинской практике также можно выделить частую причину обструктивного бронхита, связанную с наследственным фактором.
Особенности бронхиальных структур
Дети в раннем возрасте часто подвержены риску развития бронхита по некоторым анатомо-физиологическим особенностям бронхиальных структур. Данные факторы являются предрасполагающими к появлению различных форм заболевания, в том числе обструктивной формы, и его частых рецидивов до 2-3 лет.
К таким относятся:
- Удлиненная структура бронхов при их относительно узком пространстве;
- Недоразвитость мукоцилиарного аппарата. Это означает, что продуцируемая слизь, которая должна выступать защитным фактором для бронхиальной структуры от болезнетворных агентов, отличается своей вязкостью и густотой. А ворсинки, выводящие ее из бронхов слаборазвиты.
- Высокая реактивность гладкой мускулатуры бронхов. Это обстоятельство может вызвать спазм при любом разражении.
- Недостаточная развитость местного иммунитета.
- Общая дисфункция иммунной системы. Этот фактор связан с дифференцировкой иммунных клеток в данном возрасте.
- Функциональная слабость мышечной ткани кашлевого центра и грудной клетки. Это обстоятельство замедляет кислородно-обменные процессы в легких и выведения мокроты из бронхов.
- Присутствие патологических состояний, связанных с аллергической природой (например, диатез, атопический дерматит, пищевая аллергия, себорея).
У маленьких детей структура бронхов имеет некоторые особенности, способствующие появлению бронхита.
Основной отправной точкой механизма развития бронхита является степень выраженности вышеперечисленных факторов.
Важно. При ярко выраженных особенностях бронхиальной структуры у младенцев появляется отек слизистой и сужение пространства бронхов, что препятствует доступу воздуха в легкие. Как следствие на этом фоне развивается дыхательная недостаточность.
Клиническая картина
Обструктивная форма бронхита характеризуется воспалением слизистой бронхов. При этом снижается их проходимость и отмечается скопление вязкой и густой мокроты, эти факторы становятся причиной обструкции.
Обструктивный бронхит у грудного ребенка может протекать в двух формах:
- тяжелой;
- хронической.
В результате снижения функции реснитчатого эпителия у ребенка появляется рефлекторный спазм бронхов, в связи с чем, ограничивается функциональная способность вентиляции легких.
Причины
Основная и частая причина развития болезни связана с регулярным поражением органов дыхания вирусными инфекциями.
Распространенными вирусами являются:
- аденовирусы;
- парагрипп;
- грипп;
- энтеровирусы;
- ротавирусы;
- риновирусы;
- вирус кори.
На фото вирус гриппа, один из основных источников, поражающих слизистую бронхов.
На втором месте по распространенности развития болезни являются бактериальные инфекции:
- хламидии;
- стрептококки;
- стафилококки;
- микоплазмы;
- коклюшная палочка;
- микобактерии;
- менингококки.
Но кроме инфекционных возбудителей провокатором возникновения обструкции в бронхах являются некоторые неинфекционные факторы. Например, попадание внутрь дыхательных путей мелких деталей от игрушек или частиц твердой еды.
В этом случае обструкция вызвана не самими предметами, а оставшейся после их удаления инфекции.
Кроме вышеперечисленных инфекционных и неинфекционных возбудителей заболевание может быть вызвано такими причинами:
- пассивное курение (когда родители позволяют себе курить рядом с ребенком);
- проживание в больших мегаполисах;
- кормление малыша искусственными смесями;
- вдыхание загрязненного воздуха;
- паразитарные инфекции.
Ребенок, вдыхая сигаретный дым, подвергается риску развития обструкции.
Важно. Обструктивный бронхит может иметь генетическую природу происхождения. Если у родителей или близких родственников есть предрасположенность к частым рецидивам заболевания, то у ребенка повышается риск заболеть обструктивным бронхитом.
Особенности заболевания без температуры
Обструктивный бронхит всегда сопровождается такими симптомами:
- насморк;
- приступообразный непродуктивный кашель (в ночное время приступы усиливающиеся);
- общая слабость;
- беспокойство;
- повышенная возбудимость.
Спустя несколько дней сухой кашель сменяется влажным, и по выделяемой мокроте уже можно определить тип бронхита.
Зачастую бронхит протекает с признаками высокой температуры тела, но не всегда это так. В некоторых случаях встречается обструктивный бронхит без температуры у грудничка, это свидетельствует о различных причинах, вызвавших развитие болезни.
Таблица №1. Причины заболевания, протекающего без температуры:
| Причины | Описание |
| Бактериальная и вирусная инфекция | Если под влиянием инфекций бронхит протекает без температуры, это означает, что заболевание перешло в хроническую форму. Характеризуется это состояние периодами обострения, при которых отмечаются все признаки бронхита, но не всегда с температурой, и периодами относительного состояния, когда у ребенка совершенно не проявляются никакие симптомы. Провоцирующим фактором выступает ослабленный иммунитет или неадекватная реакция иммунной системы на раздражители. Как известно повышение температуры — это защитная реакция организма с различными патогенными агентами. При идентификации врага организм направляет все усилия для его уничтожения. При высокой температуре погибает огромное число болезнетворных микроорганизмов. Но при сниженном иммунитете организм не ощущает опасности, поэтому не может бороться в достаточной степени с заболеванием. При отсутствии температуры избавиться от симптомов мучительного кашля становится тяжелее, в некоторых ситуациях даже комплекс лечебных процедур не способен оказать должного эффекта. |
| Аллергия | Аллергическая реакция характеризуется отсутствием симптома повышенной температуры. Отметим, что аллергия — это довольно распространенная причина развития обструкции в бронхах. При таких реакциях организм малыша продуцирует большое количество гистамина. Как результат усиливается выработка секрета, слизистая бронхов становится отечной, просвет сужается. Эти процессы сопровождаются появлением одышки, кашлем и затрудненностью дыхания. Спровоцировать аллергическую реакцию могут любые факторы. Например:
|
| Гиперреактивность бронхов | Гиперреактивностью бронхов называется повышенная их чувствительность к возбудителям. Это состояние относится к ряду врожденных факторов. У таких пациентов любое воздействие на систему дыхания может спровоцировать обструкцию в бронхах. Заболевание в таких случаях протекает без наличия температуры. Ведь гиперреактивность, как и аллергия не относится к инфекционным возбудителям, поэтому иммунная система не видит смысла бороться с неинфекционными агентами. |
Интересно. Иногда отсутствие температуры при бронхите связано с индивидуальными особенностями организма. В таких ситуациях этот фактор никак не отражается на проведении лечения и течении заболевания.
Симптоматика
У грудных детей симптомы обструкции в бронхах довольно специфичны, это позволяет своевременно диагностировать патологическое состояние и начать комплексное лечение. Признаки заболевания появляются внезапно и стремительно прогрессируют. Общее самочувствие малыша ухудшается каждую минуту.
Таблица №2. Симптомы, появляющиеся при обструктивном бронхите:
| Симптомы | Описание |
Затрудненность дыхания | Это самый первый симптом, с которого начинается развитие обструкции в бронхах. Дыхание ребенка становится шумным, тяжелым, можно наблюдать появление одышки. При выдохе слышится удлиненный шум, грудная клетка при этом втягивается. Появляется непродуктивный кашель приступообразного характера, через некоторое время сменяется влажным. |
Прослушивание хрипов | При бронхите у детей отмечается жесткое дыхание, прослушиваются хрипы. Если болезнь протекает в тяжелой форме, то эти хрипы можно услышать даже на расстоянии. При большом скоплении мокроты в бронхах хрипы будут влажными. |
Высокая температура тела | При острой форме температура достигает отметки 38-39 градусов. На второй день течения заболевания у ребенка может появиться ринит, для грудных детей характерно появление синдрома обструкции и гипоксии. Но, как мы уже выяснили, в некоторых случаях (при определенных провоцирующих факторах) признака повышения температуры может не наблюдаться. Диагноз ставит врач на основании осмотра пациента, наличия симптомов и результатов проведенных лабораторных анализов. Только после этого назначается медикаментозная терапия. |
Усиление рисунка легких | По данным рентгенологического исследования отмечается усиление легочного рисунка. У грудничков это может означать развитие бронхиолита. Причиной становятся перенесенные респираторные заболевания. Сопровождается данное состояние дыхательной недостаточностью и синдромом обструкции бронхов. Бронхоилит сопровождается затрудненным выдохом с цианозом. При прослушивании отмечаются влажные крепитирующие хрипы. |
Симптомы, угрожающие жизни
Организм младенца еще настолько слаб, что не способен в достаточной мере бороться с патогенными агентами, провоцирующими развитие бронхита. Поэтому к угрожающим жизни симптомам можно отнести целую группу признаков.
Это:
- Внезапность появления приступов кашля. Особенно это отмечается в ночное время, если ребенок в течение дня активно проводил свой отдых на улице.
- Беспокойство. Грудные дети в этот период постоянно капризничают, плачут, не могут уснуть, мечутся.
- Тяжелое дыхание. В данном состоянии родители могут отмечать наличие хрипов, клокотания в грудной клетке, одышку.
- Дыхательная недостаточность. У ребенка наблюдается учащенное дыхание, тахикардия. В тяжелых случаях может сопровождаться синюшностью кожных покровов на пальцах и вокруг рта.
Обструктивный бронхит у грудничков сопровождается насморком.
При наличии вышеперечисленных симптомов следует незамедлительно вызвать скорую помощь. Ранее лечение позволит снизить риск непоправимых последствий.
Внимание. Если ребенку поставлен диагноз острый обструктивный бронхит, его следует, как можно раньше госпитализировать и провести комплексное медикаментозное лечение. Заниматься самолечением опасно для жизни младенца.
Диагностика и лечение
Врачи в первую очередь пытаются устранить обструкцию, для этого используют ингаляции или инфузионные методы лечения. В комплексе проводятся классические методы лечения и диагностики.
Диагностика
Диагностировать обструктивный бронхит у грудных детей можно на основании некоторых важных показателей.
Это:
- Клиническая картина (признаки кашля, затрудненности дыхания, насморка и т.д.).
- Ренгенологическое исследование. Этот метод диагностики позволяет определить легочный рисунок, с помощью которого исключается вероятность развития более тяжелых патологических состояний, таких как пневмония, бронхоилит, туберкулез и др.
- Анализ крови. Результаты анализа позволяют установить причинный фактор развития обструкции и с точностью диагностировать вид бронхита. При инфекционном поражении увеличивается скорость оседания эритроцитов. О наличии аллергической реакции говорит повышенный уровень содержания в крови эозинофилов.
Анализ крови позволяет определить тип бронхита.
Лечение
Комплексное медикаментозное лечение обструктивного бронхита у детей до года состоит из нескольких этапов.
Важно. В виду того, что у грудных детей слишком слабая иммунная система и у них высокий риск развития осложнений, терапия должна проводиться только в условиях стационара под бдительным присмотром врача.
Таблица №3. Этапы медикаментозной терапии:
| Комплекс мероприятий | Описание |
| Противовирусные препараты | Данный метод лечения назначается в случаях развития обструкции по причине респираторных инфекций. Данная методика направлена на лечение бронхита в комплексе с вирусным заболеванием. |
| Антибиотики | Детям назначается антибиотик в виде сиропа. Это: Аугментин, Амоксиклав, Инзим и др. В тяжелых случаях антибиотикотерапия назначается внутримышечно. |
| Ингаляции | Для снижения спазма в бронхах, разжижения мокроты, и легкого ее выведения из просвета назначаются ингаляции небулайзером. Для процедуры используют такие препараты, как Пульмикорт, раствор Адреналина, Боржоми и др. Данный способ ингаляционных процедур эффективен, так как при помощи аппарата частички лекарственных средств легко проникают в самые труднодоступные места бронхов и оказывают там свое лечебное воздействие. |
| Муколитики | Назначение муколитиков направлено на разжижение и выведение скопившейся в бронхах мокроты. Часто детям применяются такие препараты: Лазолван, Флюдитек, АЦЦ. |
| Противокашлевые препараты | Эта группа лекарств эффективна только на начальной стадии развития болезни, когда преобладает непродуктивный кашель. Новорожденным назначается Синекод. |
| Антигистамины | Данная группа лекарственных средств направлена на снятие отека и скорость лечения. В основном назначается Супрастин. Цена препарата в сравнении с дешевыми аналогами достаточно высока, но эффективность лекарства доказана ни одним пациентом. |
| Жаропонижающие препараты | Обструктивный бронхит часто сопровождается повышением температуры тела, поэтому для снятия этого симптома применяются всем известный Парацетамол, Ибупрофен или сироп Нурофена. |
Степень тяжести болезни определяется врачом, он же решает госпитализировать грудничка или проводить терапию амбулаторно.
Важно. Народные методы лечения при обструктивном бронхите всегда остаются актуальными. Но в связи с тем, что организм маленьких детей не достаточно адаптирован к окружающей среде и многим растительным компонентам, проводить домашнее лечение без консультации врача категорически запрещается.
Обструктивная форма бронхита опасна развитием бронхиальной астмы, поэтому в комплекс медикаментозного лечения обязательно включается иммунокорригирующая терапия. Инструкция приема иммунномодулирующих препаратов назначается лечащим врачом. Если диагностируется аллергическая природа бронхита, то в первую очередь необходимо определить тип аллергена и исключить любой контакт ребенка с ним.
При остром обструктивном бронхите нужно исключить продолжительные прогулки на улице. Специалисты рекомендуют в период болезни ограничить активность ребенка. На 7 сутки лечения уже разрешается постепенно возвращать ребенка к его полноценной жизни и питанию, но при условии, что заболевание поддается лечению и состояние малыша улучшилось.
Благоприятное влияние на повышение иммунитета оказывает материнское молоко, поэтому, если у мамочки есть возможность продолжать кормление, лучшего лекарства не найти. Обструктивный бронхит у детей до года требует особой внимательности родителей, при соблюдении всех рекомендаций врача увеличивается шанс возвратить малыша к нормальной жизни уже через несколько дней. Видео в этой статье подробнее расскажет о том, как протекает обструктивная форма бронхита у младенцев.
Обструктивный бронхит у детей
Обструктивный бронхит у детей — воспалительное поражение бронхиального дерева, протекающее с явлением обструкции, т. е. нарушением проходимости бронхов. Течение обструктивного бронхита у детей сопровождается малопродуктивным кашлем, шумным свистящим дыханием с форсированным выдохом, тахипноэ, дистанционными хрипами. При диагностике обструктивного бронхита у детей учитываются данные аускультации, рентгенографии грудной клетки, спирометрии, бронхоскопии, исследования крови (общего анализа, газов крови). Лечение обструктивного бронхита у детей проводится с помощью ингаляционных бронхолитиков, небулайзерной терапии, муколитиков, массажа, дыхательной гимнастики.
Общие сведения
Бронхиты у детей являются самими распространенными заболеваниями респираторного тракта. У детей раннего возраста воспаление бронхов нередко протекает с бронхообструктивным синдромом, обусловленным отеком слизистой, повышенной бронхиальной секрецией и бронхоспазмом. В первые три года жизни обструктивный бронхит переносят около 20% детей; у половины из них в дальнейшем эпизоды бронхообструкции повторяются, как минимум 2-3 раза.
Дети, неоднократно болеющие острыми и обструктивными бронхитами, составляют группу риска по развитию хронической бронхолегочной патологии (хронического бронхита, облитерирующего бронхиолита, бронхиальной астмы, бронхоэктатической болезни, эмфиземы легких). В связи с этим вопросы трактовки этиологии и патогенеза, клинического течения, дифференциальной диагностики и современного терапевтического лечения являются приоритетными для педиатрии и детской пульмонологии.
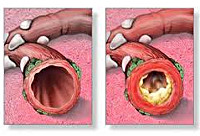
Обструктивный бронхит у детей
Причины
В этиологии обструктивного бронхита у детей первостепенную роль играют респираторно-синцитиальный вирус, вирус парагриппа 3 типа, энтеровирусы, вирусы гриппа, адено- и риновирусы. Подтверждением ведущего значения вирусных возбудителей служит тот факт, что в большинстве наблюдений манифестации обструктивного бронхита у ребенка предшествует ОРВИ.
При повторных эпизодах обструктивного бронхита у детей в смыве с бронхов часто выявляется ДНК персистирующих инфекций — хламидий, микоплазм, герпесвирусов, цитомегаловируса. Часто бронхит с обструктивным синдромом у детей провоцируется плесневым грибком, который интенсивно размножается на стенах помещений с повышенной влажностью. Оценить этиологическое значение бактериальной флоры довольно затруднительно, поскольку многие ее представители выступают условно-патогенными компонентами нормальной микрофлоры дыхательных путей.
Немаловажную роль в развитии обструктивного бронхита у детей играет аллергический фактор — повышенная индивидуальная чувствительность к пищевым продуктам, лекарственным препаратам, домашней пыли, шерсти животных, пыльце растений. Именно поэтому обструктивному бронхиту у детей часто сопутствуют аллергический конъюнктивит, аллергический ринит, атопический дерматит.
Рецидивам эпизодов обструктивного бронхита у детей способствует глистная инвазия, наличие очагов хронической инфекции (синуситов, тонзиллита, кариеса и др.), активное или пассивное курение, вдыхание дыма, проживание в экологически неблагоприятных регионах и т. д.
Патогенез
Патогенез обструктивного бронхита у детей сложен. Вторжение вирусного агента сопровождается воспалительной инфильтрацией слизистой бронхов плазматическими клетками, моноцитами, нейтрофилами и макрофагами, эозинофилами. Выделение медиаторов воспаления (гистамина, простагландинов и др.) и цитокинов приводит к отеку бронхиальной стенки, сокращению гладкой мускулатуры бронхов и развитию бронхоспазма.
Вследствие отека и воспаления увеличивается количество бокаловидных клеток, активно вырабатывающих бронхиальный секрет (гиперкриния). Гиперпродукция и повышенная вязкость слизи (дискриния) вызывают нарушение функции реснитчатого эпителия и возникновение мукоцилиарной недостаточности (мукостаза). Вследствие нарушения откашливания, развивается обтурация дыхательных путей бронхиальным секретом. На этом фоне создаются условия для дальнейшего размножения возбудителей, поддерживающих патогенетические механизмы обструктивного бронхита у детей.
Некоторые исследователи в бронхообструкции видят не только нарушение процесса внешнего дыхания, но и своего рода приспособительные реакции, которые в условиях поражения реснитчатого эпителия защищают легочную паренхиму от проникновения в нее патогенов из верхних дыхательных путей. Действительно, в отличие от простого бронхита, воспаление с обструктивным компонентом значительно реже осложняется пневмонией у детей.
Для обозначения обструктивного бронхита у детей иногда используются термины «астматический бронхит» и «спастический бронхит», однако они являются более узкими и не отражают всей полноты патогенетических механизмов заболевания.
По течению обструктивный бронхит у детей может быть острым, рецидивирующим и хроническим или непрерывно-рецидивирующим (при бронхолегочной дисплазии, облетирующем бронхиолите и др.). По степени выраженности бронхиальной обструкции выделяют: легкую (I), среднетяжелую (II), тяжелую (III) степень обструктивного бронхита у детей.
Симптомы обструктивного бронхита у детей
Чаще всего первый эпизод обструктивного бронхита развивается у ребенка на 2-3-м году жизни. В начальном периоде клиническая картина определяется симптомами ОРВИ — повышенной температурой тела, першением в горле, насморком, общим недомоганием. У детей раннего возраста нередко развиваются диспептические симптомы.
Бронхиальная обструкция может присоединяться уже в первые сутки заболевания или через 2-3 дня. При этом отмечается увеличение частоты дыхания (до 50-60 в мин.) и продолжительности выдоха, который становится шумным, свистящим, слышимым на расстоянии. Кроме тахипноэ, экспираторной или смешанной одышки у детей с обструктивным бронхитом отмечается задействованность в акте дыхания вспомогательной мускулатуры, увеличение переднезаднего размера грудной клетки, втяжение ее уступчивые мест при дыхании, раздувание крыльев носа. Кашель у детей с обструктивным бронхитом малопродуктивный, со скудной мокротой, иногда мучительный, приступообразный, не приносящий облегчения. Даже при влажном кашле мокрота отходит с трудом. Отмечается бледность кожных покровов или периоральный цианоз. Проявления обструктивного бронхита у детей могут сопровождаться шейным лимфаденитом. Бронхообструкция держится 3-7 дней, исчезает постепенно по мере стихания воспалительных изменений в бронхах.
У детей первого полугодия, особенно соматически ослабленных и недоношенных, может развиваться наиболее тяжелая форма обструктивного синдрома — острый бронхиолит, в клинике которого преобладают признаки тяжелой дыхательной недостаточности. Острый обструктивный бронхит и бронхиолит нередко требуют госпитализации детей, поскольку данные заболевания приблизительно в 1% случаев заканчиваются летальным исходом. Затяжное течение обструктивного бронхита наблюдается у детей с отягощенным преморбидным фоном: рахитом, хронической ЛОР-патологией, астенизацией, анемией.
Диагностика
Клинико-лабораторное и инструментальное обследование детей с обструктивным бронхитом проводится педиатром и детским пульмонологом; по показаниям ребенку назначаются консультации детского аллерголога-иммунолога, детского отоларинголога и других специалистов. При аускультации выслушивается удлиненный выдох, разнокалиберные влажные и рассеянные сухие хрипы с двух сторон; при перкуссии над легкими определяется коробочный оттенок.
На рентгенограммах органов грудной клетки выражены признаки гипервентиляции: повышение прозрачности легочной ткани, горизонтальное расположение ребер, низкое стояние купола диафрагмы. В общем анализе крови может выявляться лейкопения, лимфоцитоз, небольшое увеличение СОЭ, эозинофилия. При исследовании газового состава крови обнаруживается умеренная гипоксемия. В случае необходимости дополнительно проводится иммунологическое, серологическое, биохимическое исследование крови; определение ДНК основных респираторных патогенов в крови методом ПЦР, постановка аллергологических проб. Выявлению возбудителей могут способствовать микроскопическое исследование мокроты, бакпосев мокроты на микрофлору, исследование смывов из носоглотки.
При обструктивном бронхите у детей необходимо исследование дыхательных объемов (ФВД), в том числе с лекарственными пробами. С целью визуальной оценки состояния слизистой оболочки бронхов, проведения бронхоальвеолярного лаважа, цитологического и бактериологического исследования промывных вод детям с обструктвиным бронхитом выполняется бронхоскопия.
Повторные эпизоды обструктивного бронхита требуют дифференциальной диагностики с бронхиальной астмой у детей.
Лечение обструктивного бронхита у детей
Терапия обструктивного бронхита у детей раннего возраста проводится в стационаре; более старшие дети подлежат госпитализации при тяжелом течении заболевания. Общие рекомендации включают соблюдение полупостельного режима и гипоаллергенной (преимущественно молочно-растительной) диеты, обильное питье (чаи, отвары, морсы, щелочные минеральные воды). Важными режимными моментами служат увлажнение воздуха, регулярная влажная уборка и проветривание палаты, где лечатся дети с обструктивным бронхитом.
При выраженной бронхообструкции активно применяется кислородотерапия, горячие ножные ванны, баночный массаж, удаление слизи из верхних дыхательных путей электроотсосом. Для снятия обструкции целесообразно использовать ингаляции адреномиметиков (сальбутамола, тербуталина, фенотерола) через небулайзер или спейсер. При неэффективности бронхолитиков лечение обструктивного бронхита у детей дополняется кортикостероидами.
Для разжижения мокроты показано применение препаратов с муколитическим и отхаркивающим эффектами, лекарственных и щелочных ингаляций. При обструктивном бронхите детям назначаются спазмолитические и противоаллергические средства. Антибактериальная терапия проводится только в случае присоединения вторичной инфекции.
С целью обеспечения адекватного дренажа бронхиального дерева детям с обструктивным бронхитом показана дыхательная гимнастика, вибрационный массаж, постуральный дренаж.
Прогноз и профилактика
Около 30-50% детей склонны к повторению обструктивного бронхита в течение одного года. Факторами риска рецидива бронхообструкции служат частые ОРВИ, наличие аллергии и очагов хронической инфекции. У большинства детей эпизоды обструкции прекращаются в дошкольном возрасте. Бронхиальная астма развивается у четверти детей, перенесших рецидивирующий обструктивный бронхит.
К мерам профилактики обструктивного бронхита у детей относится предупреждение вирусных инфекций, в том числе при помощи вакцинации; обеспечение гипоаллергенной среды, закаливание, оздоровление на климатических курортах. После перенесенного обструктивного бронхита дети находятся на диспансерном наблюдении у педиатра, возможно — детского пульмонолога и аллерголога.
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Противоопухолевая активность соединения ЛХС-1208 (N-гликозилированные производные индоло[2,3-а]карбазола) // Российский биотерапевтический журнал 2010. № 1. С. 80.
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Противоопухолевая активность соединения ЛХС-1208 (N-гликозилированные производные индоло[2,3-а]карбазола) // Российский биотерапевтический журнал 2010. № 1. С. 80.
- Pund A. U., Shandge R. S., Pote A. K. Current approaches on gastroretentive drug delivery systems. Journal of Drug Delivery and Therapeutics. 2020; 10(1): 139–146. DOI: 10.22270/jddt.v10i1.3803.
- https://uPulmanologa.ru/etiologiya/obstruktivnyj-bronhit-u-grudnichka-38.
- https://www.KrasotaiMedicina.ru/diseases/children/obstructive-bronchitis.
- Мустафин Р. И., Буховец А. В., Протасова А. А., Шайхрамова Р. Н., Ситенков А. Ю., Семина И. И. Сравнительное исследование поликомплексных систем для гастроретентивной доставки метформина. Разработка и регистрация лекарственных средств. 2015; 1(10): 48–50.
- Bangun H., Aulia F., Arianto A., Nainggolan M. Preparation of mucoadhesive gastroretentive drug delivery system of alginate beads containing turmeric extract and anti-gastric ulcer activity. Asian Journal of Pharmaceutical and Clinical Research. 2019; 12(1):316–320. DOI: 10.22159/ajpcr.2019.v12i1.29715.
- Baas, «Geschichte d. Medicin».







