Повреждения трахеи и бронхов
Дата публикации: 02 ноября 2018.
Торакальное отделение
Климович А.Е., Кардис В.И.
Повреждения трахеи и крупных бронхов опасны для жизни из-за возможности развития асфиксии. Выздоровлению пострадавшего способствуют ранняя диагностика трахеобронхиальной травмы и проведение на всех этапах адекватного оказания медицинской помощи.
Результатом поздней диагностики и нерациональной лечебной тактики является развитие гнойно-септических осложнений (медиастенит, сепсис, эмпиема плевры, трахеобронхиальные свищи), стенозов трахеи или бронхов.
Этиология и классификация.
ТБТ является следствием повреждений груди, шеи или носит ятрогенный характер. Наиболее тяжелые трахеобронхиальные травмы характерны для автоаварий и падений с высоты. Во время удара автомобиля из-за переразгибания шеи может произойти отрыв трахеи от гортани или ее сдавление между рулевым колесом и позвоночником. При сдавлении груди в переднее-заднем направлении легкие раздвигаются и тянут за собой главные бронхи, которые могут отрываться от карины. При травме груди возможен пневмодинамический механизм разрыва на вдохе вследствие резкого повышения давления в дыхательных путях на фоне рефлекторного ларингоспазма, а при ранении сосудов шеи — компрессия трахеи нарастающей гематомой.
Целесообразно выделять следующие виды трахеобронхиальных травм: а) ушиб стенки без нарушения целостности оболочек (подслизистые гематомы); б) неполные внутренние или наружные разрывы и непроникающие ранения слизистой оболочки или только хрящей; в) полные разрывы или проникающие ранения всех слоев мембранозной или хрящевой части трахеи или бронха с частичным нарушением их периметра; г) циркулярные разрывы или ранения трахеи и крупных бронхов по всей окружности с развитием диастаза концов. По направлению повреждения могут быть — поперечными, продольными, косыми и циркулярными.
Проникающие ранения трахеи встречаются чаще, чем закрытые. В мирное время колото-резаные ранения превалируют над огнестрельными. Крайне тяжелые повреждения характерны для минно-взрывной травмы, при которой 80% ранений — сочетанные. 75% проникающих ранений локализуются в шейном отделе трахеи. Ятрогенные повреждения трахеобронхиального дерева встречается при интубации трахеи, бронхоскопии, трахеостомии, тиреоидэктомии, пульмонэктомии, удалении опухолей средостения. Интубации трахеи при этом, как правило, — повторные, продолжительные и с использованием жестких проводников. Локальная компрессия стенки трахеи манжетой интубационной трубки при длительных операциях или продленных ИВЛ может привести к развитию фибринозно-некротического трахеита с исходом в грануляционно-рубцовый стеноз и (или) трахеопищеводный свищ. Эндоскопические повреждения трахеи и бронхов возможны при взятии биопсии, удалении опухоли или фиксированного инородного тела. Нарушение методики выполнения трахеостомии может привести к ранению скальпелем задней стенки трахеи, а иногда одновременно и стенки пищевода.
Сочетанная ТБТ диагностируется у 60-70% пострадавших. Повреждения пищевода при ТБТ встречается у 1/3 пострадавших, магистральных сосудов шеи и средостения — у 10 -15%. При сочетанных трахеопищеводных травмах соотношение открытых и закрытых повреждений — 7:1. Травма их шейных отделов выявляется в 5 раз чаще, чем грудных.
Клинические проявления.
Клиника ТБТ характеризуется развитием газового, компрессионного и аспирационного синдромов. Наиболее характерные клинические признаки — тахипноэ и диспноэ, подкожная эмфизема, пневмоторакс, эмфизема средостения, кровохарканье, инспираторный стридор. Ведущее место в клинике полных разрывов занимает быстро нарастающий газовый синдром. Аспирационный синдром, возникающий вследствие кровотечения в дыхательные пути, проявляется кашлем и гемофтизом, развитием ателектаз-пневмонии. Гемофтиз при трахеобронхиальной травме выявляется только у четверти пострадавших. В основе компрессионного синдрома лежит развитие напряженного пневмоторакса и нарастающей эмфиземы средостения со сдавлением крупных вен, правых отделов сердца и дислокации средостения. Стридор выявляется у каждого пятого пострадавшего с тяжелой травмой трахеи и бронхов. Для ларинготрахеальных ранений характерно шумное выхождение воздуха из раны шеи с примесью крови при выдохе. При тяжелой сочетанной травме превалируют признаки шока, кровопотери и дыхательной недостаточности.
Диагностика.
Рентгенологические признаки ТБТ — подкожная эмфизема на шее и грудной стенке, пневмомедиастинум, пневмоторакс, гиповентиляция или ателектаз лёгкого, а также отек слизистой гортани и трахеи и ранениях шеи обязательно контрастирование пищевода для исключения его повреждения. Компьютерная томография высоко информативна для выявления повреждений хрящей, подслизистых гематом гортани и трахеи, а также экстратрахеальных повреждений, т.е. переломов и вывихов позвонков, повреждений спинного и головного мозга, крупных сосудов. Фибротрахеобронхоскопия (ФТБС) — основной метод ранней диагностики ТБТ, который во многом определяет хирургическую тактику.
Лечение.
Первоочередной задачей при стридоре и нарастающей гипоксии является восстановление и поддержание проходимости дыхательных путей у пострадавшего. При невозможности выполнить интубацию трахеи через гортань или через шейную рану необходима экстренная трахеостомия или коникотомия. При пневмотораксе показано срочное дренирование плевральной полости, а при его неэффективности и нарастании пневмомедиастинума — и переднего средостения. Обильное («без конца») отхождение воздуха по дренажной трубке и сохранение пневмоторакса на фоне активного плеврального дренажа — признаки интраплеврального разрыва трахеи или крупного бронха, что может потребовать дополнительное хирургическое лечение.
Большинство авторов считают, что консервативное лечение трахеобронхиальной травмы (антибиотикотерапия, глюкокортикоиды, осмодиуретики, эндоскопическое применение фибринового клея, лазерная терапия) показано только при ушибах ларинготрахеального сегмента, неполных и, крайне редко, при незначительных полных дефектах трахеи или бронха при адекватной их проходимости без нарастающего «газового синдрома» и симптомов медиастенита. Во всех остальных случаях необходимо срочное хирургическое лечение. При сочетанных повреждениях магистральных сосудов, нарастающем пневмогемомедиастинуме, продолжающемся внутриплевральном кровотечении операция должна быть выполнена в экстренном порядке.
Объем хирургического вмешательства может быть самым различным: от первичной хирургической обработки раны шеи с ушиванием повреждения трахеи до резекции трахеи и наложения циркулярного межтрахеального или бронхотрахеального анастомоза. При разрывах трахеи ИВЛ с помощью маски проводить не следует из-за опасности нарастания компрессионного синдрома. Если интубация трахеи не удается и нет возможности срочно выполнить ФТБС, то пострадавшего следует срочно оперировать, чтобы наладить адекватную вентиляцию легких через операционное поле. Оптимальна ФТБС-интубация поврежденной трахеи, при которой трубка под визуальным контролем по эндоскопу проводится ниже зоны разрыва. При разрывах бифуркации трахеи, отрыве главного бронха от карины показана бронхоскопическая однолегочная интубация. Хирургический доступ выбирается индивидуально. При ларинго-трахеальной травме оптимальна поперечная или продольная цервикотомия, а при повреждениях верхней или средней трети грудного отдела трахеи — поперечная цервикотомия и верхняя продольно-поперечная стернотомия. Правосторонняя боковая торакотомия в IV межреберье показана при разрыве надбифуркационного и бифуркационного сегментов трахеи. При отрыве главного бронха от карины, разрывах долевых бронхов выполняется боковая торакотомия в IV межреберье на стороне повреждения.
Частота наложения трахеостомы у пострадавших с трахеобронхиальной травмой достигает 45%. Абсолютными показаниями к первичной трахеостомии при повреждениях трахеи и бронховявляются а) невозможность проведения срочной ФТБС и интубации трахеи при ее циркулярных разрывах; б) невозможность сформировать герметичный циркулярный анастомоз без натяжения; в) выполнение вмешательства в условиях гнойного процесса; г) крайне тяжелое состояние пострадавшего (шок, кровопотеря, сепсис); д) сочетанная тяжелая ЧМТ, переломы и вывихи шейного отдела позвоночника. При циркулярном разрыве шейного отдела трахеи надо быстро найти каудальный конец трахеи, который обычно смещается в средостение. Его захватывают зажимами Алиса и интубируют через операционное поле. Операция может быть завершена наложением ларинго-трахеального или межтрахеального анастомозов, выполнением трахеопластики на эндопротезах или на Т-образном стенте. При невозможности немедленной реконструкции формируется концевая трахеостома, которая может спасти жизнь пострадавшему, но в то же время она увеличивает риск инфицирования раны, нарушает надгортанный и кашлевой рефлексы, приводит к повреждению канюлей слизистой и нижележащих хрящевых полуколец трахеи.
Небольшие дефекты трахеи и бронхов ушивают сквозными узловыми швами как нерассасывающимся, так и рассасывающимся шовным материалом. Шов обязательно следует укрыть участком плевры или мышечным лоскутом. При ушибленных и огнестрельных ранах без расхождения концов необходима клиновидная резекция поврежденных краев трахеи или бронха с восстановлением герметизма узловыми швами. Иссечение краёв дефекта и наложение циркулярного анастомоза выполняется при размозжении стенки трахеи или главного бронха на протяжении нескольких колец, при полном поперечном их разрыве или отрыве главного бронха от карины без массивных повреждений сосудов корня легкого и его паренхимы. При повреждении бифуркации трахеи, если бронхоскопическая однолегочная интубация не удалась, а гипоксия нарастает — показана срочная торакотомия. После восстановления адекватной вентиляции через операционное поле показано формирование трахеобронхиального или межбронхиального анастомоза. Вначале формируют задний полупериметр соустья с использованием «шунт-наркоза», а затем уже на оротрахеальной трубке — передний. Лобэктомия или пульмонэктомия выполняется при разрушении доли или всего легкого, массивном повреждении сосудов корня лёгкого и невозможности восстановить проходимость бронха. Как вариант завершения операции, возможно ушивание концов главного бронха с переводом легкого в ателектаз. При сочетанной трахео-пищеводной травме дефект пищевода ушивается в два ряда узловыми швами и разобщается с зоной трахеорафии мышечным лоскутом. При циркулярных разрывах трахеи и пищевода оптимально первичное одномоментное наложение конце-концевых анастомозов.
При активной хирургической тактике лечения большинство пострадавших с повреждениями трахеи и бронхов может быть спасено.
Батырбеков К. У., НИИ травматологии и ортопедии
г. Астана
Разрыв главного бронха является редким повреждением при тупой травме грудной клетки. Согласно статистическим данным, представленным Velly, J.F (Франция) из 47 случаев повреждений трахеобронхиального дерева (ТБД) повреждение трахеи отмечено в 30 случаях, главного бронха — в 11 случаях, долевые бронхи повреждались в 6 наблюдениях. Полные разрывы были обнаружены в 24 случаях, неполные — в 23. Механизм травмы включал тупую травму в 35 случаях, 8 случаев были спровоцированы давлением ремня безопасности, 4 случая диагностированы после проведенной интубации трахеи. Основные симптомы травматического повреждения ТБД представлены следующими с соответствующей частой развития: шейно-медиастинальная эмфизема (39 %), пневмоторакс (31 %), дыхательная недостаточность (28 %) и кровохарканье/кровотечение (11 %).
По данным того же источника, тридцать восемь пациентов с повреждением ТБД подверглись хирургическому вмешательству, из них в 13 случаях — с временным стентированием, у 4 пациентов проведена частичная или тотальная резекция легких, 2 проведена лазерная коагуляция, 5 человек получили консервативную медицинскую помощь и эндоскопическое обследование. Четыре пациента умерли (8,5 %), 2 от кровотечения из легочной артерии в бронхиальное дерево, 1 от напряженного пневмоторакса на фоне ИВЛ, 1 — от медиастинита на фоне поздно диагностированного повреждения пищевода. (1)
Клинический случай:
Пациент А., 22 лет поступил в отделение реанимации и интенсивной терапии (ОРИТ) НИИ травматологии и ортопедии с направляющим диагнозом: Тупая травма грудной клетки. Бронхиальное кровотечение. Разбирая шпальный дом, произошло падение шпалы на спину в области грудного отдела позвоночника. Был доставлен бригадой скорой помощи. В условиях приемного покоя пациент был сразу переведен на искусственную вентиляцию легких и госпитализирован в ОРИТ. После перевода на ИВЛ — отделяемое по трубке геморрагического характера в умеренном количестве. Экстренно была проведена фибробронхоскопия на месте с санацией ТБД и промыванием 5 % раствором аминокапроновой кислоты в количестве 50 мл.
Диагностировано нарушение целостности хрящевого кольца левого главного бронха по медиальной стенке на 1,5 см выше его бифуркации, через разрыв просматривалась паренхима легкого.
На следующий день осмотрен видеобронхоскопом, документально подтвержден частичный разрыв левого главного бронха. Также был диагностирован рецидив бронхиального кровотечения. Интересным представляется факт отсутствия у пациента костной патологии грудной клетки.
Пациент неоднократно осматривался торакальными хирургами, однако оперативное лечение в виде экстренной торакотомии с ушиванием разрыва бронха было проведено только на 3 сутки пребывания в стационаре. Интраоперационно диагноз подтвержден (см. рис.). Разрыв ушит. В раннем послеоперационном периоде в области ушивания разрыва разрастается гранулляционная ткань и развивается стеноз бронха до 0,8 см.
Неоднократные попытки удаления грануляционной ткани щипцами и коагуляционной петлей безрезультатны. Повторно консультирован торакальными хирургами, рекомендована установка бронхиального стента в условиях профильного/торакального/отделения в другой клинике. В дальнейшем после установки стента у пациента развивается ателектаз и нагноение. Как следствие — пульмонэктомия. Как и любая редко встречающаяся патология, повреждения главного бронха представляют собой серьезную клиническую проблему, как в плане диагностики, так и в плане лечения.
Важным моментом при ведении таких пациентов является высокий уровень настороженности у всех специалистов и возможность широкого использования эндоскопической техники (2).
Но ключевым моментом, несомненно, остается активная хирургическая тактика ведения такого пациента.
Литература:
1. Post traumatic tracheobronchial lesions. A follow-up study of 47 cases Velly, J. F., Martigne, C., Moreau, J. M., Dubrez, J., Kerdi, S., Couraud, L. European Journal of Cardio-Thoracic Surgery Volume 5, Issue 7, 1991, Pages 352-355.
2. Management of Major Tracheobronchial Injuries: A 28‑Year Experience. Mario M Rossbach MDA, Scott B Johnson MDA, Miguel A Gomez MDA, Edward Y Sako MD, PhDA, O. LaWayne Miller MDA, John H Calhoon MDA. Accepted 30 June 1997, Available online 5 March 1998. The Annals of Thoracic Surgery.Volume 65, Issue 1, January 1998, Pages 182-186.
Повреждения легких
Повреждения легких — травмы легких, сопровождающиеся анатомическими или функциональными нарушениями. Повреждения легких различаются по этиологии, тяжести, клиническим проявлениям и последствиям. Типичными признаками травм легкого служат резкая боль в груди, подкожная эмфизема, одышка, кровохарканье, легочное или внутриплевральное кровотечение. Повреждения легких диагностируются с помощью рентгенографии грудной клетки, томографии, бронхоскопии, плевральной пункции, диагностической торакоскопии. Тактика устранения повреждений легких варьирует от консервативных мероприятий (блокады, физиотерапия, ЛФК) до оперативного вмешательства (ушивание раны, резекция легкого и т. д.).
Общие сведения
Повреждения легких — нарушение целостности либо функции легких, вызванное воздействием механических или физических факторов и сопровождающееся расстройствами дыхания и кровообращения. Распространенность повреждений легких чрезвычайно велика, что связано, прежде всего, с большой частотой торакальной травмы в структуре травматизма мирного времени. В этой группе травм высок уровень летальности, длительной нетрудоспособности и инвалидности. Повреждения легких при травмах груди встречаются в 80 % случаев и в 2 раза чаще распознаются на вскрытиях, чем при жизни пациента. Проблема диагностики и лечебной тактики при повреждениях легких остается сложной и актуальной для травматологии и торакальной хирургии.
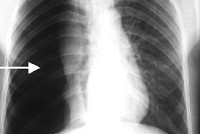
Повреждения легких
Причины
Закрытые повреждения легких могут являться следствием удара о твердую поверхность, сдавления грудной клетки, воздействия взрывной волны. Наиболее частыми обстоятельствами, в которых люди получают подобные травмы, служат дорожно-транспортные аварии, неудачные падения на грудь или спину, удары в грудь тупыми предметами, попадание под завал в результате обрушений и т. д. Открытые травмы обычно сопряжены с проникающими ранениями грудной клетки ножом, стрелой, заточкой, военным или охотничьим оружием, осколками снарядов.
Кроме травматических повреждений легких, возможно их поражение физическими факторами, например, ионизирующим излучением. Лучевые повреждения легких обычно возникают у пациентов, получающих лучевую терапию по поводу рака пищевода, легких, молочной железы. Участки поражения легочной ткани в этом случае топографически соответствуют применявшимся полям облучения.
Причиной повреждений легких могут являться заболевания, сопровождающиеся разрывом ослабленной ткани легких при кашле или физическом усилии. В некоторых случаях травмирующим агентом выступают инородные тела бронхов, которые могут вызывать перфорацию бронхиальной стенки. Еще один вид повреждений, о котором следует упомянуть особо, это вентилятор-индуцированное повреждение легких, возникающее у больных, находящихся на ИВЛ. Эти повреждения могут быть вызваны токсичностью кислорода, волюмотравмой, баротравмой, ателектотравмой, биотравмой.
Классификация
Общепринято деление всех повреждений легких на закрытые (с отсутствием дефекта грудной стенки) и открытые (с наличием раневого отверстия). Группа закрытых повреждений легких включает в себя:
- ушибы легкого (ограниченные и обширные)
- разрывы легкого (одиночные, множественные; линейные, лоскутные, многоугольные)
- размозжение легкого
Открытые повреждения легких сопровождаются нарушением целостности париетальной, висцеральной плевры и грудной клетки. По виду ранящего оружия они делятся на колото-резаные и огнестрельные. Ранения легких могут протекать с закрытым, открытым или клапанным пневмотораксом, с гемотораксом, с гемопневмотораксом, с разрывом трахеи и бронхов, с эмфиземой средостения или без них. Повреждения легких могут сопровождаться переломом ребер и других костей грудной клетки; быть изолированными или сочетаться с травмами живота, головы, конечностей, таза.
Для оценки тяжести повреждения в легком принято выделять безопасную, угрожаемую и опасную зоны. В понятие «безопасной зоны» входит периферия легких с мелкими сосудами и бронхиолами (так называемый «плащ легкого»). «Угрожаемой» считается центральная зона легкого с расположенными в ней сегментарными бронхами и сосудами. Опасной для травм является прикорневая зона и корень легкого, включающая бронхи первого-второго порядка и магистральные сосуды — повреждение этой зоны легкого приводит к развитию напряженного пневмоторакса и профузного кровотечения.
Посттравматический период, следующий за повреждением легких, делится на острый (первые сутки), подострый (вторые-третьи сутки), отдаленный (четвертые-пятые сутки) и поздний (начиная с шестых суток и т. д.). Наибольшая летальность отмечается в острый и подострый периоды, тогда как отдаленный и поздний периоды опасны развитием инфекционных осложнений.
Симптомы повреждений легких
Закрытые повреждения легкого
Ушиб, или контузия легкого возникает при сильном ударе или сдавлении грудной клетки в отсутствие повреждения висцеральной плевры. В зависимости от силы механического воздействия такие повреждения могут протекать с внутрилегочными кровоизлияниями различного объема, разрывом бронхов и размозжением легкого.
Незначительные ушибы нередко остаются нераспознанными; более сильные сопровождаются кровохарканьем, болью при дыхании, тахикардией, одышкой. При осмотре часто выявляются гематомы мягких тканей грудной стенки. В случае обширной геморрагической инфильтрации легочной ткани или размозжения легкого возникают явления шока, респираторный дистресс-синдром. Осложнениями ушиба легкого могут стать посттравматическая пневмония, ателектаз, воздушные кисты легкого. Гематомы в легочной ткани обычно рассасываются на протяжении нескольких недель, однако при их инфицировании возможно формирование абсцесса легкого.
К разрыву легкого относятся травмы, сопровождающиеся ранением легочной паренхимы и висцеральной плевры. «Спутниками» разрыва легкого служат пневмоторакс, гемоторакс, кашель с кровянистой мокротой, подкожная эмфизема. На произошедший разрыв бронха может указывать шоковое состояние пациента, подкожная и медиастинальная эмфизема, кровохарканье, напряженный пневмоторакс, выраженная дыхательная недостаточность.
Открытые повреждения легких
Своеобразие клиники открытых повреждения легких обусловлено кровотечением, пневмотораксом (закрытым, открытым, клапанным) и подкожной эмфиземой. Следствием кровопотери служит бледность кожи, холодный пот, тахикардия, падение АД. Признаки дыхательной недостаточности, вызванные коллапсом легкого, включают затруднение дыхания, синюшность, плевро-пульмональный шок. При открытом пневмотораксе в процессе дыхания воздух входит и выходит из плевральной полости с характерным «хлюпающим» звуком.
Травматическая эмфизема развивается в результате инфильтрирования воздухом околораневой подкожной клетчатки. Она распознается по характерному хрусту, возникающему при надавливании на кожу, увеличению объемов мягких тканей лица, шеи, грудной клетки, иногда всего туловища. Особо опасно проникновение воздуха в клетчатку средостения, которое может вызвать компрессионный медиастинальный синдром, глубокие нарушения дыхания и кровообращения.
В позднем периоде проникающие ранения легкого осложняются нагноением раневого канала, бронхиальными свищами, эмпиемой плевры, легочным абсцессом, гангреной легкого. Гибель больных может произойти от острой кровопотери, асфиксии и инфекционных осложнений.
Вентилятор-индуцированные повреждения легких
Баротравма у интубированных пациентов возникает вследствие разрыва тканей легких или бронхов в процессе ИВЛ с высоким давлением. Данное состояние может сопровождаться развитием подкожной эмфиземы, пневмоторакса, коллапса легкого, эмфиземы средостения, воздушной эмболии и угрозы жизни больного.
Механизм волюмотравмы основан не на разрыве, а на перерастяжении легочной ткани, влекущем за собой повышение проницаемости альвеолярно-капиллярных мембран с возникновением некардиогенного отека легких. Ателектотравма является результатом нарушения эвакуации бронхиального секрета, а также вторичных воспалительных процессов. Вследствие снижения эластических свойств легких на выдохе происходит коллабирование альвеол, а на вдохе — их разлипание. Последствиями такого повреждения легких может стать альвеолит, некротический бронхиолит и другие пневмопатии.
Биотравма представляет собой повреждение легких, вызванное усилением продукции факторов системной воспалительной реакции. Биотравма может возникать при сепсисе, ДВС-синдроме, травматическом шоке, синдроме длительного сдавления и других тяжелых состояниях. Выброс указанных веществ повреждает не только легкие, но становится причиной полиорганной недостаточности.
Лучевые повреждения легких
Лучевые повреждения легких протекают по типу пневмонии (пульмонита) с последующим развитием постлучевого пневмофиброза и пневмосклероза. В зависимости от срока развития могут быть ранними (до 3-х месяцев от начала лучевого лечения) и поздними (спустя 3 месяца и позднее).
Лучевая пневмония характеризуется лихорадкой, слабостью, экспираторной одышкой разной степени выраженности, кашлем. Типичны жалобы на боль в груди, возникающую при форсированном вдохе. Лучевые повреждения легких следует дифференцировать с метастазами в легкое, бактериальной пневмонией, грибковой пневмонией, туберкулезом.
В зависимости от выраженности респираторных нарушений различают 4 степени тяжести лучевых повреждений легких:
- беспокоит небольшой сухой кашель или одышка при нагрузке;
- беспокоит постоянный надсадный кашель, для купирования которого требуется применение противокашлевых препаратов; одышка возникает при незначительной нагрузке;
- беспокоит изнуряющий кашель, который не купируется противокашлевыми препаратами, одышка выражена в покое, больной нуждается в периодической кислородной поддержке и применении глюкокортикостероидов;
- развивается тяжелая дыхательная недостаточность, требующая постоянной кислородотерапии или ИВЛ.
Диагностика
На вероятное повреждение легкого могут указывать внешние признаки травмы: наличие гематом, ран в области груди, наружное кровотечение, подсасывание воздуха через раневой канал и т. д. Физикальные данные разнятся в зависимости от вида травмы, однако чаще всего определяется ослабление дыхания на стороне пораженного легкого.
Для правильной оценки характера повреждений обязательна рентгенография грудной клетки в двух проекциях. Рентгенологическое исследование позволяет выявить смещение средостения и коллапс легкого (при гемо- и пневмотораксе), пятнистые очаговые тени и ателектазы (при ушибах легкого), пневматоцеле (при разрыве мелких бронхов), эмфизема средостения (при разрыве крупных бронхов) и другие характерные признаки различных повреждений легких. Если позволяют состояние пациента и технические возможности, желательно уточнение рентгеновских данных с помощью компьютерной томографии.
Проведение бронхоскопии особенно информативно для выявления и локализации разрыва бронхов, обнаружения источника кровотечения, инородного тела и т. д. При получении данных, указывающих на наличие воздуха или крови в плевральной полости (по результатам рентгеноскопии легких, УЗИ плевральной полости) может выполняться лечебно-диагностическая плевральная пункция. При сочетанных травмах часто требуются дополнительные исследования: обзорная рентгенография органов брюшной полости, ребер, грудины, рентгеноскопия пищевода с бариевой взвесью и др.
В случае неуточненного характера и объема повреждений легких прибегают к диагностической торакоскопии, медиастиноскопии или торакотомии. На этапе диагностики больной с повреждением легких должен быть осмотрен торакальным хирургом и травматологом.
Лечение повреждений легких
Тактические подходы к лечению повреждений легких зависят от вида и характера травмы, сопутствующих повреждений, тяжести дыхательных и гемодинамических нарушений. Во всех случаях необходима госпитализация пациентов в специализированное отделение для проведения всестороннего обследования и динамического наблюдения. С целью устранения явлений дыхательной недостаточности больным показана подача увлажненного кислорода; при выраженных расстройствах газообмена осуществляется переход на ИВЛ. При необходимости проводится противошоковая терапия, восполнение кровопотери (переливание кровезаменителей, гемотрансфузия).
При ушибах легких обычно ограничиваются консервативным лечением: производится адекватное обезболивание (анальгетики, спирто-новокаиновые блокады), бронхоскопическая санация дыхательных путей для удаления мокроты и крови, рекомендуется дыхательная гимнастика. С целью профилактики нагноительных осложнений назначается антибиотикотерапия. Для скорейшего рассасывания экхимозов и гематом используются физиотерапевтические методы воздействия.
В случае повреждений легких, сопровождающихся возникновением гемопневмоторакса, первоочередной задачей является аспирация воздуха/крови и расправление легкого посредством лечебного торакоцентеза или дренирования плевральной полости. При повреждении бронхов и крупных сосудов, сохранении коллапса легкого показана торакотомия с ревизией органов грудной полости. Дальнейший объем вмешательства зависит от характера повреждений легкого. Поверхностные раны, расположенные на периферии легкого, могут быть ушиты. В случае выявления обширного разрушения и размозжения ткани легкого производится резекция в пределах здоровых тканей (клиновидная резекция, сегментэктомия, лобэктомия, пульмонэктомия). При разрыве бронхов возможно как реконструктивное вмешательство, так и резекционное.
Прогноз
Прогноз определяется характером повреждения легочной ткани, своевременностью оказания неотложной помощи и адекватностью последующей терапии. В неосложненных случаях исход чаще всего благоприятный. Факторами, отягощающими прогноз, являются открытые повреждения легких, сочетанная травма, массивная кровопотеря, инфекционные осложнения.
- Debjit B., Rishab B., Darsh G., Parshuram R., Sampath K. P. K. Gastroretentive drug delivery systems- a novel approaches of control drug delivery systems. Research Journal of Science and Technology;10(2): 145–156. DOI: 10.5958/2349-2988.2018.00022.0.
- Киржанова Е. А., Хуторянский В. В., Балабушевич Н. Г., Харенко А. В., Демина Н. Б. Методы анализа мукоадгезии: от фундаментальных исследований к практическому применению в разработке лекарственных форм. Разработка и регистрация лекарственных средств. 2014; 3(8): 66–80. DOI: 10.33380/2305-2066-2019-8-4-27-31.
- https://www.10gkb.by/informatsiya/stati/povrezhdeniya-trakhei-i-bronkhov.
- https://rusendo.ru/ru/archive/theses-ru/66-2015-god/bronkhoskopiya-ekstrennaya-bronkhoskopiya-krovotecheniya-sanatsionnaya-bronkhoskopiya/615-razryv-glavnogo-bronkha.html.
- https://www.KrasotaiMedicina.ru/diseases/zabolevanija_pulmonology/lung-damage.










