Бронхоскопия
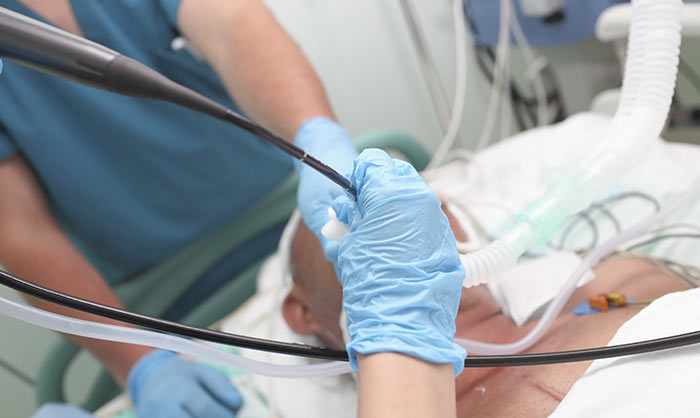
Бронхоскопия — это лечебно-диагностическая процедура, которая предполагает осмотр и проведение определенных манипуляций в верхних дыхательных путях. Для этих целей используется специальный оптический прибор — бронхоскоп, который имеет вид гибкой трубки диаметром 3-6 мм, оснащенной специальной холодной лампой, видеокамерой и каналом для подведения манипуляционных инструментов.
В зависимости от цели проведения, бронхоскопия бывает диагностической и лечебной:
- Диагностическая бронхоскопия предполагает осмотр дыхательных путей и взятие материала для дальнейшего исследования (биопсия, промывные воды бронхов). Ее назначают для диагностики пороков развития дыхательной системы, воспалительных и инфекционных заболеваний, обнаружения новообразований, выявления причин кровохарканья.
- Лечебная бронхоскопия, помимо осмотра дыхательный путей, предполагает проведение лечебных манипуляций, например, извлечение инородных тел, остановку кровотечения, удаление мокроты, новообразований и различного рода обтураций. Кроме того, с ее помощью возможно прицельное введение лекарственных препаратов в бронхиальное дерево и санация дыхательных путей (удаление вязкой мокроты, гноя и др).
Показания для проведения
Бронхоскопия с диагностической целью назначается в следующих случаях:
- Частые упорные бронхиты и пневмонии, которые с трудом поддаются лечению.
- Кровохаркание и кровотечение.
- Одышка неизвестной этиологии.
- Дифдиагностика туберкулеза, саркоидоза, муковисцидоза и др.
- Гнойные процессы — абсцесс, гангрена легких.
- Наличие инородных тел в просвете дыхательных путей или подозрение на них по данным рентгенографии.
- Наличие рентгенологически определяемых новообразований с эндо- или периброхиальным/трахеальным ростом.
- Оценка степени повреждения дыхательных путей у пациентов с дыхательными ожогами или травмами грудной клетки.
Когда проводится лечебная бронхоскопия:
- Необходимость удаления вязкого секрета или мокроты.
- Необходимость эндобронхиального введения лечебных препаратов.
- Остановка кровотечения.
- Удаление мелких доброкачественных эндобронхиальных или эндотрахеальных новообразований.
- Удаление инородных предметов.
- Установка стента для обеспечения проходимости дыхательных путей при их стриктурах или перекрытии опухолью.
- Лечение фистул.
Противопоказания
В основном противопоказания к проведению бронхоскопии связаны с общим тяжелым состоянием пациента. Как правило, в этих случаях процедуру откладывают. Абсолютными противопоказаниями к бронхоскопии являются:
- Тяжелая аритмия, которая не поддается коррекции.
- Невозможность проведения адекватной оксигенации во время бронхоскопии.
- Наличие острой дыхательной недостаточности с гиперкапнией, за исключением случаев, когда пациент находится на ИВЛ (произведена интубация).
- С особой осторожностью бронхоскопию проводят пациентам с синдромом полой вены, с легочной гипертензией, с тяжелыми коагулопатиями и уремией. У таких больных есть повышенный риск развития сильных кровотечений и пневмоторакса (спадения легкого), но при правильной технике проведения, процедура является безопасной.

Возможные осложнения
Серьезные осложнения после проведения бронхоскопии встречаются редко. Риск их развития выше у пожилых людей и лиц с тяжелой сопутствующей патологией.
Как проходит бронхоскопия
Перед процедурой пациент должен не есть и не пить минимум в течение 6 часов. Также проводится премедикация — вводятся седативные препараты, местные анестетики и, при необходимости, наркоз. Задачей данного этапа является минимизация дискомфорта пациента во время исследования, снижение кашлевого рефлекса и секреторной функции бронхов.
Перед началом бронхоскопии голосовые связки и поверхность глотки орошается аэрозольным или ингаляционным анестетиком, например, лидокаином. Бронхоскоп смазывается лубрикантом и вводится через ноздри, через рот или через трахеостому. Последовательно продвигаясь по дыхательным путям, врач осматривает носоглотку и гортань. Во время вдоха бронхоскоп проводится сквозь голосовые связки и далее осматривается подсвязочный отдел гортани, трахея и поверхность бронхов. При достижении последних, пациент будет ощущать выраженные позывы к кашлю. Также может возникнуть страх задохнуться, но нужно предупредить больного, что диаметр трубки бронхоскопа намного меньше диаметра бронхов, поэтому риска асфиксии нет. К тому же во время процедуры проводится мониторинг оксигенации (насыщения крови кислородом), контроль артериального давления, пульса и сердечной деятельности.
 Во время осмотра врач обращает внимание на состояние слизистой оболочки дыхательных путей, ее окраску, характер складок, выраженность сосудистого рисунка. В норме она должна иметь бледно-розовый цвет, допускается чуть желтоватая окраска. Поверхность ее матовая с умеренно выраженными складками. В крупных бронхах и трахее хорошо различается рисунок кровеносных сосудов и контуры хрящевых колец. При дыхании стенки бронхов и трахеи должны быть подвижными.
Во время осмотра врач обращает внимание на состояние слизистой оболочки дыхательных путей, ее окраску, характер складок, выраженность сосудистого рисунка. В норме она должна иметь бледно-розовый цвет, допускается чуть желтоватая окраска. Поверхность ее матовая с умеренно выраженными складками. В крупных бронхах и трахее хорошо различается рисунок кровеносных сосудов и контуры хрящевых колец. При дыхании стенки бронхов и трахеи должны быть подвижными.
При воспалительных процессах на бронхоскопии будет заметна гиперемированная отечная слизистая. Складки будут стертыми, а в просвете бронхов обнаруживается слизь или гнойный секрет. При атрофических процессах, наоборот, складчатость усиливается, слизистая истончается, сквозь нее просвечивают кровеносные сосуды. Просветы бронхов расширены или зияют.
Также при проведении бронхоскопии визуализируются инородные тела и эндобронхиальные новообразования (они растут внутрь просвета бронхов). Перибронхиальные новообразования можно обнаружить по косвенным признакам:
- Деформирование просвета бронха.
- Изменение подвижности стенки бронха при дыхательных движениях.
- Локальное изменение складчатости.
- Локальное изменение сосудистого рисунка.
Помимо этого, бронхоскопия предполагает проведение дополнительных диагностических и лечебных процедур:
- Щеточная биопсия — через манипуляционный канал бронхоскопа вводится специальная щеточка, с помощью которой соскребаются клетки с поверхности подозрительных участков.
- Трансбронхиальная биопсия — проводится с помощью щипцов, которые подводят к подозрительному участку в паренхиме легкого. Для увеличения диагностической ценности и уменьшения риска осложнений, такую процедуру рекомендовано выполнять под рентгенологическим контролем.
- Промывание просвета бронхов. С помощью специального канала через бронхоскоп в просвет бронхов вводят стерильный физиологический раствор, который затем аспирируют.
- Бронхоальвеолярный лаваж. В концевые бронхиолы вводят 50-200 мл стерильного физраствора. После того как он заполнит дистальный отдел бронхиального дерева, жидкость аспирируют и отправляют в лабораторию для исследования на наличие патогенной микрофлоры, клеток и белков, которые могут возникать при патологии альвеолярной ткани.
- Удаление инородных тел и мелких новообразований (полипов). Эту манипуляцию осуществляют с помощью специальных щипцов или петли. Раневую поверхность коагулируют.
- Остановка кровотечения. С помощью бронхоскопии можно визуализировать поврежденный кровеносный сосуд, перевязать или коагулировать его, а также удалить кровяные сгустки для предотвращения их инфицирования или аспирации.
После окончания всех манипуляций брохноскоп извлекают, и пациент еще некоторое время находится под наблюдением медперсонала. При необходимости, осуществляется дополнительная оксигенация с помощью кислородотерапии. После восстановления глоточного рефлекса, нормализации сатурации без поддержки кислорода, пациент может покинуть клинику.
Преимущества и недостатки бронхоскопии
Бронхоскопия является важной диагностической и лечебной процедурой, с помощью которой можно получить информацию, которая имеет решающее значение для постановки диагноза и определения тактики дальнейшего лечения. Аналогов ей на сегодняшний день нет. Тем не менее, бронхоскопия сопряжена с определенными рисками, о которых мы говорили выше. По статистике, очень редко (1/10000 исследований) могут возникнуть тяжелые осложнения, приводящие к летальному исходу (как правило, у тяжелых пациентов).
Минимизировать такие риски помогает четкий отбор пациентов с учетом показаний и противопоказаний к бронхоскопии, а также неукоснительное соблюдения техники проведения процедуры. Риски уменьшаются и при проведении исследования опытным врачом. В нашей клинике бронхоскопию выполняет доктор медицинских наук, врач-эксперт Бурдюков Михаил Сергеевич.
Бронхоскопия
Трахеобронхоскопия (полное название процедуры) — современный лечебно-диагностический метод визуализации внутренних поверхностей трахеи и бронхов.
Обследование выполняется специальным оптическим прибором — фибробронхоскопом. По сути своей это многофункциональный эндоскоп, который состоит из гибкого кабеля с источником света и видео/фотокамерой на конце и ручкой управления с дополнительным манипулятором.
Показания для бронхоскопии
Решение о проведении бронхоскопии принимает врач-пульмонолог. Он же определяет объем и частоту обследования, учитывая предварительный диагноз и возраст пациента.
Бронхоскопию назначают в следующих случаях:
- Затемнения (диссеминированные очаги) на рентгеновских снимках;
- Подозрение на онкологию;
- Подозрение на присутствие инородного тела;
- Хроническая одышка, не связанная с заболеваниями сердечно-сосудистой системы или бронхиальной астмой;
- Кровохарканье;
- Абсцессы или кисты в легких;
- Длительные рецидивирующие пневмонии;
- Затяжные воспалительные процессы в бронхах;
- Бронхиальная астма (для определения причины);
- Аномальное расширение или сужение просвета бронхов;
- Контроль состояния органов верхних и нижних дыхательных путей до и после оперативного лечения.
Манипуляции, которые можно дополнительно выполнить во время процедуры:
- отбор патологического содержимого для определения чувствительности к антибиотикам;
- биопсия — забор биоматериала на гистологический анализ;
- введение контрастного вещества, необходимого при других диагностических процедурах;
- удаление инородных тел;
- промывание бронхов от патологического содержимого (мокроты, крови);
- прицельное введение лекарственных средств (непосредственно в область воспаления);
- устранение абсцессов (очагов с гнойным содержимым) путем дренирования (отсасывания жидкости) и последующим введением в воспаленную полость антибактериальных препаратов;
- эндопротезирование — установка специальных медицинских изделий для расширения просвета аномально суженых дыхательных путей;
- определение источника кровотечения и его остановка.
Бронхоскопию проводят даже новорожденным детям, но в этом случае выполняется она для осмотра только верхних дыхательных путей и только под общим наркозом.
Противопоказания
Существует также ряд противопоказаний к этой процедуре, абсолютными из которых являются:
- стеноз гортани и трахеи 2 и 3 степени;
- дыхательная недостаточность 3 степени;
- обострение бронхиальной астмы.
Эти три состояния сопряжены с риском повреждения бронхов при введении эндоскопа.
- Аневризма аорты — нервное перенапряжение больного и манипуляции с эндоскопом могут спровоцировать разрыв аневризмы.
- Инфаркт и инсульт со сроком давности меньше 6 месяцев;
- Нарушения свертываемости крови;
- Психические заболевания (шизофрения, психоз и др.). Стресс и острая нехватка кислорода во время процедуры могут значительно ухудшить состояние пациента, вызвав очередной приступ заболевания.
- Индивидуальная непереносимость обезболивающих препаратов. Реакция на них может спровоцировать аллергию в любой степени ее проявления, вплоть до самой тяжелой — анафилактического шока и удушья.
Из относительных противопоказаний — состояний, при которых желательно перенести процедуру на более поздний срок, являются:
- острое течение инфекционных заболеваний;
- менструальное кровотечение (из-за пониженной свертываемости крови в этот период);
- астматический приступ;
- 2-3 триместр беременности.
Однако в случаях для реанимации (экстренных) бронхоскопия проводится независимо от наличия противопоказаний.
Подготовка к бронхоскопии
Перед бронхоскопией необходимо пройти ряд диагностических исследований:
- рентгенография легких,
- ЭКГ (электрокардиограмма),
- анализы крови (общий, на ВИЧ, гепатиты, сифилис),
- коагулограмма (кровь на свертываемость)
- и другие по показаниям.
Накануне вечером можно принять легкие седативные средства;
Ужин должен быть не меньше, чем за 8 часов до процедуры;
В день исследования запрещается курение (фактор, повышающий риск осложнений);
Бронхоскопия проводится строго на голодный желудок;
Утром сделать очистительную клизму (профилактика непроизвольного опорожнения кишечника вследствие повышения внутрибрюшного давления);
Непосредственно перед манипуляцией рекомендуется опорожнить мочевой пузырь.
Если необходимо, то врач назначит легкие успокоительные средства и в день процедуры. Больным бронхиальной астмой необходимо иметь при себе ингалятор.
Людям, страдающим сердечно-сосудистой патологией, подготовка к бронхоскопии проводится по индивидуально разработанной программе.
Методика проведения
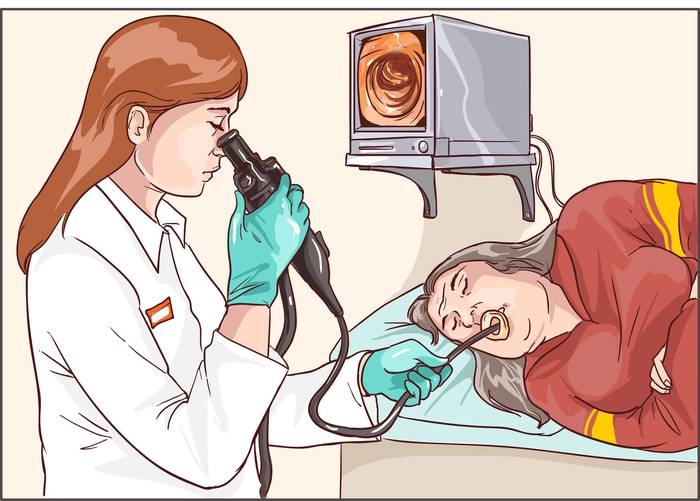
Длительность бронхоскопии составляет 30-40 минут.
Подкожно или методом распыления больному вводятся бронхорасширяющие и обезболивающие препараты, облегчающие продвижение трубки и устраняющие неприятные ощущения.
Положение тела пациента — сидя или лежа на спине.
Не рекомендуется двигать головой и шевелиться. Для угнетения рвотных позывов нужно дышать часто и не глубоко.
Вводится бронхоскоп через ротовую полость или носовой ход.
В процессе продвижения к нижним отделам доктор осматривает внутренние поверхности трахеи, голосовую щель и бронхи.
После обследования и проведения необходимых манипуляций бронхоскоп осторожно извлекается, а пациент направляется на некоторое время в стационар под наблюдение медперсонала (во избежание осложнений после процедуры).
Ощущения после бронхоскопии
Ощущения онемения, комка в горле и заложенности носа будут сохраняться до 30 минут. В это время и спустя еще час не рекомендуется курить и принимать твердую пищу. Также врачи не советуют в этот день управлять автомобилем, так как введенные успокаивающие препараты могут нарушать концентрацию внимания.
Расшифровка результатов исследования занимает всего 10-15 минут, так как изображение с видео/фотокамеры на современных приборах очень высокого качества. У специалиста есть возможность просмотреть картинку на мониторе компьютера в режиме реального времени и распечатать ее на бумаге. Результат бронхоскопии оценивает врач-пульмонолог, а затем, если требуется, он же назначает курс лечения больному.
Возможные осложнения
Риск возникновения негативных последствий хоть и минимален, но возможен. Поэтому необходимо сразу же обратиться к врачу, если замечены следующие симптомы:
- кровохарканье в течение длительного времени;
- болезненные ощущения в грудной клетке;
- слышимые хрипы;
- ощущение удушья;
- тошнота и рвота;
- подъем температуры тела.
Эти симптомы могут быть признаками пневмоторакса, повреждения бронхов, бронхоспазма, воспаления легких, аллергии, кровотечения и т. д.
Бронхоскопия считается относительно безопасной, самой современной и самой информативной диагностической процедурой. Своевременное и качественное проведение процедуры, грамотная расшифровка результатов исследования позволяют с точностью до 100% установить верный диагноз и назначить адекватное лечение. Или опровергнуть предположения о наличии заболевания, тем самым избежать врачебной ошибки и сохранить пациенту здоровье, а порой, и жизнь.
Санационная бронхоскопия
Среди всех эндоскопических методов исследования бронхоскопия давно занимает особое место, являясь не только одним из первых диагностических методов, но и важнейшим и эффективным способом лечения больных хроническими воспалительными и нагноительными заболеваниями легких. Последовательная разработка прямых методов исследования гортани, трахеи и бронхов началась с момента внедрения прямой ларингоскопии в 1884 г. Kirstein. На основании углубленных анатомических исследований Killian доказал, что бронхи, имеющие плотный хрящевой скелет, менее ранимы при эндоскопии, чем мягкие стенки пищевода. Вместе со своими учениками Brunnings и Eicken Killian изобрел упрощенный бронхоскопический прибор, который был в дальнейшем значительно усовершенствован. Кроме того, ими была детально разработана техника и методика бронхоскопии (цит. по Еловой М. Я. ). Первым бронхоскопическим вмешательством Киллиана было извлечение инородного тела (куска кости) в 1897 г. В 1904 г. Jackson написал первую монографию о трахеобронхоскопии, в которой он называет Killian отцом бронхоскопии. Термин «бронхоскопия» также предложил Killian. На основании обобщения литературных данных и собственных наблюдений автор подчеркивает роль бронхоскопии в распознавании и извлечении инородных тел из трахеи и бронхов. В 1911 г. В. Д. Соколов на основании собственных наблюдений привел данные об успешном применении бронхоскопии при лечении больных абсцессом легкого.
В 1924-1926 г. г. М. Ф. Цитович, В. К. Трутнев, А. Г. Лихачев и др. также опубликовали работы по применению бронхоскопии с лечебной целью при различных заболеваниях бронхов и легких (цит. по Еловой М. М. ). Таким образом, приоритет внедрения бронхоскопии в клинику внутренних болезней принадлежит русским врачам.
Как показал многолетний опыт применения эндоскопии в пульмонологии — единичные курсы лечебных бронхоскопий эффективны при пневмонии, абсцедирующей пневмонии или абсцессе легкого, а при обструктивной болезни легких необходимо проводить лечебные бронхоскопии курсами. Еще в 1956 г. Soulas и Mounier-Kuhn разделили курс лечебной бронхоскопии на 3 этапа. Первый этап — пробное лечение, второй этап — лечение для закрепления, третий этап — лечение для поддержания.
Основными лекарственными веществами, которые используют во время лечебных бронхоскопий, являются антисептики, антибиотики, муколитики и иммуномодуляторы.
Самым лучшим из антисептиков была признана фурагина калиевая соль — один из наиболее распространенных препаратов нитрофуранового ряда. Готовят 0, 1% раствор фурагина калиевой соли на изотоническом растворе хлорида натрия. Диоксидин — антисептик, производное хиноксолина, оказывает выраженное антибактериальное действие. Готовят 0, 1% или 0, 2% раствор диоксидина на 2% растворе гидрокарбоната натрия. Санирующий раствор готовят непосредственно перед употреблением. Перед введением в бронхиальное дерево его обязательно подогревают до температуры 36-37°. На одну санацию расходуют от 60 до 140 мл санирующей смеси.
Санационную бронхоскопию начинают с удаления содержимого из трахеобронхиального дерева с помощью отсоса. После этого промывают наиболее пораженные бронхи раствором антисептика. Одномоментно вводят не более 20 мл санирующей смеси с последующей аспирацией ее с помощью отсоса. Лечебную бронхоскопию заканчивают введением муколитика и/или антибиотика.
Слизь, вырабатываемая бронхиальными клетками, состоит из гликопротеидов, сульфомуцинов и воды; она содержит большое количество сульфгидрильных групп, способных формировать связи друг с другом с образованием трехмерной мукоидной структуры. Эти связи, называемые «дисульфидными мостиками», очень прочны и могут быть разорваны только восстановителями.
При патологических состояниях формируется повышенное количество дисульфидных мостиков, что приводит к увеличению вязкости и эластичности бронхиального секрета и повышает риск развития инфекции в скоплениях секрета. Впоследствии образуется гнойная мокрота.
В числе первых лекарственных средств, влияющих на реологические свойства бронхиального секрета, применяли ферментные препараты — трипсин, химотрипсин, рибонуклеазу, дезоксирибонуклеазу. Препараты вводили в виде ингаляций или эндобронхиальных инсталляций. Обычно значительное разжижение мокроты и улучшение ее отхождения наблюдалось к 5 — 7-му дню лечения, курс составлял 10-15 дней. В настоящее время применение протеолитических ферментов, особенно в лечении
больных хронической обструктивной болезнью легких, представляется нецелесообразным вследствие возможного развития бронхоспазма вплоть до астматического статуса, увеличения склонности к кровохарканью, аллергическим реакциям и усилению деструкции межальвеолярных перегородок при дефиците альфа 1-антитрипсина.
В настоящее время при заболеваниях органов дыхания, сопровождающихся образованием очень вязкой, трудно отделяемой мокроты слизисто-гнойного или гнойного характера, применяются лекарственные средства, известные как муколитики или бронхосекретолитические препараты.
Одним из наиболее эффективных препаратов этой группы является N-ацетилцистеин (флуимуцил) — это N-ацетиловое производное естественной аминокислоты L-ацетилцистеина. Флуимуцил — это препарат, оказывающий прямое муколитическое действие; он воздействует на образование слизи путем разрыва дисульфидных мостиков макромолекул мукопротеина, присутствующих в бронхиальном секрете. Это фармакологическое действие связано с наличием в молекуле флуимуцила свободной сульфгидрильной группы, делающей его биологически активным препаратом. В результате воздействия флуимуцила образуются молекулы меньшего молекулярного веса, и происходит разжижение слизи, поскольку препарат уменьшает ее вязкость. Воздействие флуимуцила на вязкость и эластичность слизи оценивалась in vitro на материале трахеобронхиального секрета животных, а также в исследованиях больных различными заболеваниями легких с применением различных методов. Эти исследования показали, что флуимуцил эффективно уменьшает вязкость и эластичность слизи, причем существует взаимосвязь между дозой препарата и интервалом времени, предшествующим реакции. Постепенное повышение концентрации флуимуцила приводит к более выраженному и быстрому уменьшению вязкости. Исследования с применением муциновых моделей выявили постепенное уменьшение вязкости и эластичности слизи при введении возрастающих концентраций флуимуцила. Активность ресничек эпителия дыхательных путей зависит от степени вязкости секрета, покрывающего эпителий. Оптимальная вязкость в сочетании с адекватной подвижностью ресничек способствуют правильной и эффективной элиминации слизи.
Исследования, проведенные на животных, показали, что флуимуцил повышает мукоцилиарную активность. Это благоприятное воздействие на мукоцилиарный транспорт объясняется улучшением деятельности ресничек и приводит к более эффективной элиминации слизи и меньшей степени ее адгезии к эпителию.
Лечение флуимуцилом приводит к значительному снижению активности эластазы — как в бронхоальвеолярном секрете, так и в плазме крови — что свидетельствует о способности данного препарата предотвращать разрушение легочного эластина, обусловленное хроническим воспалительным процессом.
Передача окислительно-восстановительных сигналов — это часть основных механизмов воспаления, например, индукции цитокинов, пролиферации, апоптоза и генной регуляции с целью защиты клеток. Оксиданты действуют как медиаторы передачи сигналов. Было показано, что тиолосодержащие восстанавливающие агенты, в том числе флуимуцил, подавляют активацию NFkB, контролирующего клеточные гены, ответственные за внутриклеточные адгезионные молекулы в интактных клетках. Кроме того, было показано, что флуимуцил подавляет экспрессию молекулы адгезии-1 клеток сосудов (VCAM-1) в эндотелиальных клетках человека.
Увеличивается количество данных, показывающих, что оксидативный стресс играет важную роль в развитии различных заболеваний человека. Источник стресса может быть внутренним (например, активированные клетки воспаления, клетки с окислительно-восстановительным циклом ксенобиотиков) или внешним (например, табакокурение).
Флуимуцил может оказывать прямой антиоксидантный эффект благодаря тому, что он является носителем свободной тиольной группы, способной взаимодействовать с электрофильными группами свободных радикалов кислорода (реактивных кислородных частиц — РКЧ), Взаимодействие с РКЧ приводит к промежуточному образованию тиольных радикалов; основным клеточным продуктом является дисульфид флуимуцила. Флуимуцил оказывает непрямое антиоксидантное воздействие, связанное с тем, что он является предшественником глютатиона и защищает эпителий дыхательных путей от агрессивного воздействия токсичных веществ, предотвращая, таким образом, повреждения легочной ткани. Глютатион — это трипептид, состоящий из глютаминовой кислоты, цистеина и глицина. Этот трипептид является основным фактором защиты от воздействия внутренних токсических агентов (связанных, например, с аэробным дыханием клеток и обменом веществ в фагоцитах) и внешних агентов (например, окиси азота, окиси серы и других компонентов табачного дыма, а также веществ, загрязняющих воздух). Сульфгидрильная группа цистеина оказывает нейтрализующее воздействие на эти агенты. Токсические агенты вызывают поражения любых тканей, однако эпителий бронхов и альвеол легких в связи с его расположением, анатомией и физиологией особенно склонен к возникновению поражений, вызываемых токсическими веществами.
Существует ряд заболеваний (острый респираторный дистресс-синдром, ХОБЛ, рак легкого, интерстициальные заболевания легких, муковисцидоз, бронхиальная астма), при которых на поверхности эпителия дыхательных путей присутствует избыток токсических агентов, приводящий к нарушению равновесия между глютатионом и токсическими агентами в сторону уменьшения количества глютатиона. В этих случаях развивается поражение эпителия дыхательных путей, называемое «оксидативным стрессом». Считается, что оксидативный стресс играет важную роль в патогенезе различных заболеваний легких. Нарушение равновесия между оксидантами и антиоксидантами обусловлено повышенным количеством оксидантов и/или недостаточностью антиоксидантной системы. РКЧ присутствуют в легких в норме и играют важнейшую роль в их функционировании. Кроме того, в легких имеется развитая система внутри- и внеклеточных антиоксидантов. Глютатион синтезируется преимущественно в печени (выполняющей роль депо глютатиона) и в легких, однако он распределяется во всем организме. Синтез осуществляется в цитоплазме клетки в два отдельных ферментативных этапа. На первом этапе осуществляется соединение глютаминовой кислоты и цистеина под воздействием гамма-глютамилцистеинсинтетазы, а на втором этапе — добавление глицина к дипептиду гамма-глютамилцистеину под действием глютатионсинтетазы с образованием глютатиона. Флуимуцил выполняет роль предшественника глютатиона, поскольку он легко проникает в клетки и легко подвергается деацилированию с образованием цистеина. Наличие аминокислот для использования в синтезе глютатиона является основным фактором регуляции синтеза глютатиона. Цистеин содержится в клетках в меньшем количестве по сравнению с глютаминовой кислотой и с глицином. Таким образом, синтез глютатиона зависит от наличия цистеина. Уровень глютатиона можно повысить путем дополнительного введения цистеина. Однако возможность введения активной формы цистеина — L-ацетилцистеина — отсутствует из-за низкого уровня всасывания в кишечнике, низкого уровня растворимости в воде и быстрого преобразования в процессе обмена веществ в печени.
Эти недостатки преодолеваются при использовании флуимуцила, в котором радикал ацетил соединен с аминогруппой. Таким образом, появляется возможность вводить такое количество цистеина, которое необходимо для поддержания адекватного уровня глютатиона в легких.
Во время лечебной бронхоскопии применяют 2 мл 5% раствора флуимуцила (N-ацетилцистеина), который вводят в бронхиальное дерево в конце санации. Действие препарата начинается через 30 мин после введения и сохраняется до 2 — 4 ч. При этом происходит разжижение мокроты, она легче отходит и в большем количестве, чем до санации, поэтому создается впечатление о значительном увеличении объема мокроты. На самом деле флуимуцил не стимулирует выработку секрета, а лишь разжижает его. Флуимуцил обладает слабым запахом сероводорода, поэтому его нужно с осторожностью применять у больных бронхиальной астмой из-за опасности развития бронхоспазма, однако, за более чем 5-ти летний опыт использования препарата не отмечалось подобного осложнения. Флуимуцил при инстилляциях не следует смешивать с антибиотиками, так как при этом происходит взаимная инактивация препаратов. Поэтому, например одна из фирм (фирма Zambon) выпустила уникальный препарат — флуимуцил антибиотик ИТ, который состоит из антибиотика тиамфеникола и N-ацетилцистеина. Препарат обладает широким спектром антибактериальной активности. Он активен в отношении многих штаммов устойчивых к беталактамным антибиотикам, в отношении внутриклеточных возбудителей (Legionella, Chlamidia, micoplasma), а также в отношении штаммов Staphylococcus aureus VISA и многих устойчивых штаммов S. Aureus. Еще одним преимуществом антибиотика является его высокая биологическая доступность и высокий коэффициент проникновения в легочную ткань. Другой важной особенностью является то, что он единственный антибиотик в классе хлорамфениколов, не имеющий гематологической токсичности. Таким образом, флуимуцил антибиотик ИТ остается среди антибиотиков первого выбора в терапии респираторных инфекций. Антибиотик вводят в конце санационной бронхоскопии в количестве 500 мг, разведя его предварительно в 5 мл воды для инъекций.
Отсюда следует, что бронхоскопия с самого начала своего существования стала важнейшим лечебно-оперативным эндоскопическим методом у больных с заболеваниями бронхо-легочной системы.
Статья добавлена 5 апреля 2016 г.
- ОФС.1.2.1.1.0003.15 Спектрофотометрия в ультрафиолетовой и видимой областях // Государственная фармакопея, XIII изд.
- А.В. Ланцова, Е.В. Санарова, Н.А. Оборотова и др. Разработка технологии получения инъекционной лекарственной формы на основе отечественной субстанции производной индолокарбазола ЛХС-1208 // Российский биотерапевтический журнал. 2014. Т. 13. № 3. С. 25-32.
- Wunderlich, «Geschichte der Medicin» (Штуттгардт, 1958).
- https://www.euroonco.ru/glossary-a-z/bronhoskopiya.
- https://www.diagnos.ru/procedures/manipulation/bronhoskopia.
- https://volynka.ru/Articles/Text/959.
- Moustafine R. I., Bukhovets A. V., Sitenkov A. Y., Kemenova V. A., Rombaut P., Van den Mooter G. Eudragit® E PO as a complementary material for designing oral drug delivery systems with controlled release properties: comparative evaluation of new interpolyelectrolyte complexes with countercharged Eudragit® L 100 copolymers. Molecular Pharmaceutics. 2013; 10(7): 2630–2641. DOI: 10.1021/mp4000635.










