Бронхоспазм — это патологическое состояние, возникающее в результате сужения просвета бронхов среднего и малого калибра, обусловленного спазмом гладкомышечных волокон, отёком слизистой оболочки и нарушением дренажной функции дыхательных путей. Проявляется чувством нехватки воздуха, экспираторной одышкой, непродуктивным или малопродуктивным приступообразным кашлем. Диагностика синдрома основывается на клинических данных, физикальных и функциональных исследованиях. Осуществляется патогенетическая консервативная терапия бронхолитиками, антигистаминными препаратами и кортикостероидами.
Общие сведения
Бронхоспазм (бронхоспастический синдром, бронхиолоспазм) является симптомокомплексом, характеризующим течение ряда заболеваний респираторного тракта, возникающим при аллергических реакциях, некоторых интоксикациях и иных состояниях. Медицинские работники чаще всего сталкиваются с этим синдромом у больных бронхиальной астмой, составляющих 5-10% населения. Аллергический бронхоспазм встречается в 2% случаев всех форм лекарственной непереносимости. Обструкция дыхательных путей возникает у 5% людей при значительных физических нагрузках, среди спортсменов этот показатель достигает 25%. Большую опасность для жизни пациента представляет тотальное сужение просвета бронхов во время наркоза.
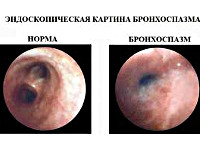
Бронхоспазм
Причины бронхоспазма
Бронхоспастический синдром является полиэтиологической патологией. Первичный бронхоспазм как основное проявление бронхиальной астмы формируется на фоне гиперреактивности бронхов, появляющейся при наличии генетической предрасположенности (или без таковой) под влиянием пыльцевых, пылевых, эпидермальных и других аллергенов или раздражителей. Вторичный спазм гладкой мускулатуры дыхательных путей может быть обусловлен следующими патологическими состояниями:
- Аллергические реакции. На повторное внедрение аллергена организм иногда отвечает резким сужением просвета воздухоносных путей. К появлению такой реакции часто приводит пероральный приём или парентеральное введение лекарственных средств, вакцин и сывороток. Реже бронхоспазм возникает из-за непереносимости определённых продуктов питания, при укусах насекомых.
- Инфекционно-воспалительные процессы. Включают острые и хронические бронхолёгочные заболевания бактериальной (в том числе туберкулёз) и вирусной природы. Синдром бронхиальной обструкции осложняет течение ХОБЛ, хронического бронхита и бронхоэктатической болезни, выявляется при микозах и гельминтозах лёгких, заболеваниях респираторного тракта, вызванных простейшими.
- Гемодинамические нарушения. Вторичное сужение бронхиального просвета часто сопровождает нарушения кровообращения в малом круге. Симптомы бронхоспастического состояния присутствуют при тромбоэмболии лёгочных артерий, синдроме Аэрса, стенозе митрального клапана и некоторых других пороках.
- Обтурация бронхов. Бронхоспазм нередко становится первым признаком обтурации участка воздухоносного пути. Может провоцироваться эндобронхиальным ростом опухоли, аспирацией инородного тела, закупоркой просвета органа вязкой мокротой при муковисцидозе, компрессией бронха извне увеличенными лимфоузлами и образованиями.
- Действие ирритантов и токсинов. Ирритативное действие на бронхи оказывает вдыхание кислотных и щелочных соединений, инсектицидов и ядохимикатов, термические ожоги дыхательных путей. Периоперационная бронхоконстрикция развивается в результате механического раздражения слизистой оболочки трахеобронхиального дерева во время интубации трахеи. Токсический бронхоспазм вызывается холиномиметиками, бета-адреноблокаторами и некоторыми другими препаратами.
У ряда пациентов наблюдается бронхоспастическое состояние неврогенного генеза, формирующееся при непосредственном раздражении блуждающего нерва, на фоне психических расстройств и органического поражения головного мозга. Вторичный бронхоспазм обнаруживается у больных, страдающих лёгочной формой различных аутоимунных процессов, при эндокринной патологии и некоторых редких заболеваниях дыхательной системы.
Патогенез
Бронхоспазм является конечным результатом сложного процесса, регулируемого вегетативной нервной системой. Он возникает при преобладании влияния парасимпатического отдела, отвечающего за сокращение гладкомышечных волокон бронхиальной стенки. Под действием аллергенов, биологически активных веществ, токсинов и ирритантов, при механическом раздражении вагусного нерва происходит высвобождение большого количества ацетилхолина — медиатора, возбуждающего парасиматическую нервную систему. Одновременно угнетается синтез ацетилхолинэстеразы — разрушающего ацетилхолин фермента, блокируются рецепторы расслабляющей бронхи симпатоадреналовой системы.
Развивается обратимое утолщение стенки бронха, выявляется отёк подслизистого слоя. Гипертрофируются бронхиальные железы, увеличивается продукция слизи. Нарушаются дренажная и вентиляционная функции воздухоносных путей. Уменьшается скорость потока выдыхаемого воздуха. Из-за нарушения альвеолярной перфузии формируется гипоксия, приводящая к усилению работы дыхательной мускулатуры. Участие вспомогательных мышц в акте дыхания увеличивает потребление организмом кислорода, что усугубляет гипоксию. При отсутствии лечения может наступить утомление дыхательной мускулатуры, при котором еще больше снижается эффективность вентиляции, повышается содержание углекислого газа в крови.
Классификация
По этиологии бронхоспазм делится на первичный, обусловленный гиперреактивностью бронхов при бронхиальной астме, и вторичный, появляющийся при других патологиях. Вторичный бронхоспастический синдром классифицируется по непосредственной причине возникновения и механизму развития, может быть обратимым и необратимым, лёгким, среднетяжёлым и тяжёлым. В зависимости от распространённости процесса различают следующие виды бронхоспазма:
- Локальный. Гладкие мышцы бронхиальных стенок спазмированы на небольшом участке дыхательных путей. Состояние развивается при попадании в бронх инородного предмета, эндобронхиальном росте новообразования.
- Парциальный. Процесс является распространённым, поражает мелкие, а иногда и средние бронхи. Сохраняются зоны нормально вентилируемой альвеолярной ткани. Нарушение чаще обнаруживается при патологии органов дыхания и реакциях гиперчувствительности. Приводит к дыхательной недостаточности.
- Тотальный. Проявляется резким одномоментным спазмом гладкой мускулатуры всех крупных, средних и мелких бронхов. Характерен для астматического статуса. Иногда выявляется во время оперативного вмешательства при введении пациента в наркоз.
Симптомы бронхоспазма
Клиническая картина патологического состояния во многом зависит от этиопатогенеза и распространённости процесса. В большинстве случаев присутствует непродуктивный приступообразный кашель. Иногда в конце приступа отделяется скудное количество светлой слизистой мокроты. Пациент жалуется на внезапно появившееся стеснение в груди, ощущение нехватки воздуха и затруднение выдоха. Больной испытывает чувство страха, не может спать. Иногда одышка носит смешанный характер, редко — инспираторный. Пациент, а нередко — и окружающие его люди слышат свистящие хрипы.
Затруднение дыхания усиливается в горизонтальном положении. В тяжёлых случаях больной вынужден сидеть с опущенными вниз ногами, чуть наклонившись вперёд и опираясь на руки, или лежать на животе со свешенной вниз головой. Аллергический бронхоспазм часто сопровождается ринореей, слезотечением, кожными высыпаниями по типу крапивницы, отёками в месте инъекции или укуса насекомого. Обструкции, развивающейся на фоне инфекционного заболевания, сопутствуют лихорадка, общее недомогание, признаки основной патологии.
Гемодинамический бронхоспазм сочетается с болями в груди, кровохарканьем и нарушением сердечного ритма. Характер кашлевого приступа, вызванного аспирацией инородного предмета, изменяется при перемене положения тела. При тотальной бронхоконстрикции состояние пациента крайне тяжёлое. Наблюдается утрата сознания, кожные покровы становятся синюшными. Несмотря на выраженное тахипноэ (частота дыхательных движений достигает 60 за минуту), дыхательные шумы не выслушиваются. Выявляется резкое снижение артериального давления, тахикардия.
Осложнения
Своевременно начатое адекватное лечение позволяет полностью и без последствий купировать бронхоспазм. В лёгких случаях проходимость бронхов восстанавливается самостоятельно. Самым грозным осложнением является трансформация парциальной бронхоконстрикции в тотальную, наблюдающаяся при утяжелении астматического статуса. Это состояние ежегодно приводит к гибели более 200 тысяч человек, страдающих бронхиальной астмой. От 3 до 20% случаев смерти в состоянии наркоза при хирургических вмешательствах происходит из-за бронхоспазма.
Диагностика
Первичные диагностические мероприятия обычно осуществляются врачами скорой медицинской помощи и терапевтами приёмных отделений стационаров. В дальнейшем пациент обследуется у пульмонолога, при необходимости к диагностическому поиску могут привлекаться аллергологи-иммунологи и другие специалисты. Основными методами исследования, позволяющими выявить бронхоспазм, считаются:
- Осмотр. При осмотре оценивается цвет кожных покровов. При тяжёлой бронхоконстрикции кожа бледнеет, появляется синюшность губ и концевых фаланг пальцев. Обращает на себя внимание вынужденное положение тела больного, участие в дыхании вспомогательной мускулатуры. У пациентов с бронхообструкцией на фоне хронической лёгочной патологии нередко наблюдается дистальная гипертрофическая остеоартропатия.
- Перкуссия, аускультация. Перкуторно определяется коробочный звук над всей поверхностью лёгких. При аускультации выслушивается жёсткое дыхание, сухие свистящие хрипы на выдохе, реже хрипы слышны на высоте вдоха. Присутствует тахипноэ, учащение сердцебиения. Тяжёлый жизнеугрожающий бронхоспазм характеризуется появлением участков «немого лёгкого», в проекции которых не проводятся дыхательные шумы.
- Пульсоксиметрия. В ходе исследования пульсоксиметром измеряется насыщение артериальной крови кислородом и частота сердечных сокращений, уточняется степень дыхательной недостаточности. Оксигенация крови менее 95% наряду с тахикардией является признаком кислородного голодания. Гипоксия считается критической при сатурации от 90% и ниже.
- Спирография. Исследование функции внешнего дыхания помогает отдифференцировать обструктивные нарушения от рестриктивных. О наличии сужения просвета респираторных путей свидетельствует снижение показателей ОФВ1 и теста Тиффно. Применение бронходилатационной пробы позволяет выявить обратимость бронхоконстрикции.
- Рентгенография, КТ лёгких. Являются вспомогательными методами диагностики. Применяются для установления причины вторичной обструкции дыхательных путей. На рентгенограммах и компьютерных томограммах визуализируется эмфизема лёгких, обнаруживаются рентгенконтрастные инородные тела, опухоли, увеличенные лимфоузлы, признаки другой патологии респираторного тракта.
В целях диагностики бронхоспастических состояний у детей раннего возраста применяется бронхофонография. Повышение содержания в выдыхаемом воздухе углекислого газа, определяемого с помощью капнографии, помогает выявить бронхоспазм у интубированных больных. Наиболее полно исследовать функцию внешнего дыхания можно с помощью бодиплетизмографии.
Лечение бронхоспазма
Лечение бронхоспастического состояния осуществляется консервативными методами. На догоспитальном этапе используются ингаляции бета-адреномиметиков короткого действия в виде дозированного аэрозоля или через небулайзер. Можно применять комбинации этих препаратов с холинолитиками или ингаляционными кортикостероидами. При недостаточной эффективности терапии пациенту обеспечивается подача увлажнённого кислорода через носовой катетер, выполняется парентеральное введение метилксантинов и системных кортикостероидов.
Для купирования приступа удушья на фоне анафилаксии препаратом выбора является эпинефрин, дополнительно используются бронхолитики, кортикостероидные гормоны и антигистаминные препараты. При тотальном бронхоспазме показана экстренная интубация и искусственная вентиляция лёгких. Пациенты с затяжными приступами удушья госпитализируются в отделение терапии или пульмонологии. Лечение больных с астматическим статусом осуществляется в ОИТР. На госпитальном этапе продолжается введение бронхолитиков и кортикостероидов, кислородотерапия. При необходимости осуществляется бронхоальвеолярный лаваж, респираторная поддержка.
Прогноз и профилактика
Прогноз заболевания зависит от приведшего к бронхоконстрикции этиологического фактора. Обратимые приступы удушья хорошо поддаются медикаментозному лечению. Бронхоспазм очень редко является непосредственной причиной летального исхода. В случае вторичной бронхоконстрикции смерть чаще наступает от основного заболевания. В профилактических целях следует избегать контакта с известными аллергенами, тщательно выполнять рекомендации по лечению основной патологии.
Постоянные спазмы бронхов, особенно в ночное время
2135 просмотров
11 июля 2019
Мне 18 лет. Началось это уже года 3 назад. Начали происходить спазмы бронхов (дыхание со свистом и ощущение нехватки воздуха), которые первые месяцы были нечастыми и проходили сами спустя несколько минут. С каждым месяцем это только усиливалось, а в момент любой простуды происходят обострения, когда свистящее дыхание держится практически постоянно, добавляется мокрота и без бронхорасширяющих средств я обойтись уже не могу во время обострений. Уже где-то год пользуюсь беродуалом, и без него спазмы уже не проходят. Был на консультации у двух пульмонологов. У первого в 16 лет во время обострения, спиротест тогда выполнил с очень плохим результатом, не мог выдыхнуть норму воздуха и поставили диагноз «хронический обструктивный бронхит». У второго пульмонолога был несколько месяцев назад и хоть дыхание было и со свистом, но норму воздуха выдыхал, обструкций выявлено не было. Анализ крови показал превышение эозинофилов на 28%, но стандартные пробы на аллергены (около 10) показали отрицательный результат, паразитов обнаружено тоже не было. И вот сейчас я просыпаюсь каждую ночь от того, что мне становится тяжело дышать, брызгаю ингалятором и сплю дальше. Иногда выделяется мокрота, в маленьких количествах, но очень густая, иногда даже жёсткая. Частоту приступов иногда облегчает цетрин, но обычно сплю нормально ночь после первой таблетки, а на следующий день болезнь как будто уже адаптируется к цетрину и ночью снова случается спазм даже при том, что выпил таблетку. Второй врач поставил диагноз «бронхиальная астма атопическая форма лёгкое течение». Но я не знаю, можно ли назвать это легким течением, если для меня беродуал это уже как воды попить, ингалятора хватает на 2 недели и пользоваться им приходится абсолютно каждый день. Я не курю, так что вариант, что курение провоцирует приступы, отпадает. Ещё у меня обнаружили по результатам КТ хронический гайморит, сейчас я не чувствую запахи. Не знаю, может это как-то связано. Скажите, как я могу себе помочь? Я уже устал от такой ежедневной борьбы. Два врача мне особо помочь не смогли. В чём могут быть причины настолько частых бронхоспазмов? Надеюсь, я предоставил достаточно информации.
На сервисе СпросиВрача доступна консультация пульмонолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Педиатр
Здравствуйте! Быт гипоаллергенный обеспечен?
Олег, 11 июля 2019
Клиент
Маргуба, а какой быт может быть гипоаллергенным? Ну вокруг частота, есть кот, но проба не показала, что у меня аллергия на кошек
Олег, 11 июля 2019
Клиент
Приступы происходят в любом месте и в любом городе, я часто меняю местоположение. Живу в квартирах, где нет животных, всё равно всё также.
Стоматолог, Детский стоматолог
Здравствуйте. На что у вас аллергия?
Олег, 11 июля 2019
Клиент
Ольга, я этого не знаю. Пробы отрицательные все.
Гинеколог, Инфекционист, Педиатр
Здравствуйте. Психосоматический фактор исключен?
Олег, 11 июля 2019
Клиент
Татьяна, я не обследовался у психотерапевта, этого я не знаю. Но разве может психосоматика так влиять, особенно в ночное время?
Педиатр
Мойка воздухадолжна быть дома
И хронический гайморит, особено полипозный _ вполне может поддерживать такое течение астмы
Нужна конс и лечение к лор
Олег, 11 июля 2019
Клиент
Маргуба, да, полипозный гайморит, так и есть
Педиатр
Кроме Беродуала что ещё применяете?
Олег, 11 июля 2019
Клиент
Пробовал пить цетрин + монтелукаст, помогает какое-то время, но не полностью, просто облегчает спазмы. Но на какое-то время, а потом как будто впустую пью.
Педиатр
Должны быть ещё ингаляционные кортикостероиды . Они предотвращают приступы .
Дозу, кратность подбирать должнн пульмонолог
Олег, 11 июля 2019
Клиент
Маргуба, они применяются курсами или постоянно?
Педиатр
Попробуйте ещё спать с приподнятым головным концом кровати
Педиатр
Они принимаются по схеме ступенчато в зависимости от эффекта . Системных эффектов нет, насчёт этого можно не волноваться.
Олег, 11 июля 2019
Клиент
Маргуба, сможете посоветовать что-нибудь, что я могу попробовать принимать сейчас без особого риска для здоровья, чтобы облегчить свои симптомы? К врачу пока нет возможности попасть. Инструкции я читать умею, чтобы вычислить более-менее правильную дозировку.
Пульмонолог, Терапевт, Диетолог
Здравствуйте. Начните Релвар Элипта 92/22 1 вд 1 р в день, самый лучший ингалятор на настоящее время 1-3 месяца, если не найдёте — Симбикорт 320/4,5 мкг 2 р в день. У вас Бронхиальная астма. Какой общий ИГЕ? Небулайзер есть?
Олег, 11 июля 2019
Клиент
Екатерина, про ИГЕ не могу сказать. Небулайзер есть. А про препараты можете немного подробнее рассказать, на что влияют?
Олег, 11 июля 2019
Клиент
Релвар Элипта не имеет отношения к гормональным препаратам? Не может ещё какие-то последствия вызвать? Человек с бронхиальной астмой постоянно должен делать ингаляции с ним?
Педиатр
Педиатр
Здравствуйте сдайте кровь на вэб цмв впг токсоплазму хламидии и микоплазмы методом ифа igg m
Нарколог, Невролог, Психиатр
Здравствуйте! Невротические механизмы могут иметь и такие проявления. Нет ли у Вас тревожного ожидания ночи? Не переживаете ли Вы по поводу возможного повторения ночных приступов?
Олег, 11 июля 2019
Клиент
Андрей, тревожного ожидания ночи нет, но есть другие невротические проявления. Такие как постоянная напряженность, сложно на чём-то сосредоточиться и тяжело уснуть
Инфекционист
Здравствуйте!Вам необходимо МО проконсультироваться с аллергологом.Эозинофилия свидетельствует об аллергической природе заболевания.Конечно у Вас бронхиальная астма атопическая персистирующее течение.Она связана с хроническим гайморитом.Обратитесь к ЛОР врачу.Вам надо делать ингаляции через небулайзер с беродуалом.Возможно применение зодиака.цетрин слабый.
Олег, 11 июля 2019
Клиент
Здравствуйте. Спасибо за ответ. Вижу, что вы врач гастроэнтеролог помимо прочего. Могу я тогда воспользоваться такой возможностью и задать дополнительный вопрос? Стала беспокоить частая изжога, опять же особенно в ночное время. Употребление любых алкогольных напитков также оборачивается изжогой. Алкоголь я практически не употребляю, но раньше он не вызывал никогда изжогу. Это может быть свидетельством какого заболевания? Сегодня ночью была настолько сильная изжога, что кислота даже обожгла горло и теперь оно болит.
Нарколог, Невролог, Психиатр
Олег, найдите возможность обсудить свое состояние с врачом-психотерапевтом. Ключ к решению проблемы может быть там.
Инфекционист
В плане дополнительного применения ингаляторов приобретите интал.Он курирует клетки аллергии.Для желудка принимайте омез 1 т на ночь и сделайте ФГДС.Возможно раздражения слизистой вследствие частого употребления ингалятора.
Пульмонолог, Терапевт, Диетолог
Сделайте ФГДС с тестом на Хеликобактер пилори. От изжоги принимайте Гевискон суспензию и Омепрозол 20 мг 2 р в день, 14 дней. Релвар, Симбикорт, Фликсотид- гормональные препараты, работают в бронхах. Как долго их применять, скажет врач в динамике на очном приёме. От полипов в носу используйте Фликсоназе, 1 р в день, длительно или Тафен назаль.
Оцените, насколько были полезны ответы врачей
Проголосовало 6 человек,
средняя оценка 3
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ — задайте свой вопрос врачу онлайн.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально — задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
- ОФС.1.2.1.1.0003.15 Спектрофотометрия в ультрафиолетовой и видимой областях // Государственная фармакопея, XIII изд.
- Мустафин Р. И., Протасова А. А., Буховец А. В., Семина И.И. Исследование интерполимерных сочетаний на основе (мет)акрилатов в качестве перспективных носителей в поликомплексных системах для гастроретентивной доставки. Фармация. 2014; 5: 3–5.
- Скориченко, «Доисторическая M.» (СПб., 1996); его же, «Гигиена в доисторические времена» (СПб., 1996).
- https://www.KrasotaiMedicina.ru/diseases/zabolevanija_pulmonology/bronchospasm.
- https://sprosivracha.com/questions/143840-postoyannye-spazmy-bronhov-osobenno-v-nochnoe-vremya.
- М.П. Киселева, З.С. Смирнова, Л.М. Борисова и др. Поиск новых противоопухолевых соединений среди производных N-гликозидов индоло[2,3-а] карбазолов // Российский онкологический журнал. 2015. № 1. С. 33-37.
- Pund A. U., Shandge R. S., Pote A. K. Current approaches on gastroretentive drug delivery systems. Journal of Drug Delivery and Therapeutics. 2020; 10(1): 139–146. DOI: 10.22270/jddt.v10i1.3803.










