Бронхоспазм — это патологическое состояние, возникающее в результате сужения просвета бронхов среднего и малого калибра, обусловленного спазмом гладкомышечных волокон, отёком слизистой оболочки и нарушением дренажной функции дыхательных путей. Проявляется чувством нехватки воздуха, экспираторной одышкой, непродуктивным или малопродуктивным приступообразным кашлем. Диагностика синдрома основывается на клинических данных, физикальных и функциональных исследованиях. Осуществляется патогенетическая консервативная терапия бронхолитиками, антигистаминными препаратами и кортикостероидами.
Общие сведения
Бронхоспазм (бронхоспастический синдром, бронхиолоспазм) является симптомокомплексом, характеризующим течение ряда заболеваний респираторного тракта, возникающим при аллергических реакциях, некоторых интоксикациях и иных состояниях. Медицинские работники чаще всего сталкиваются с этим синдромом у больных бронхиальной астмой, составляющих 5-10% населения. Аллергический бронхоспазм встречается в 2% случаев всех форм лекарственной непереносимости. Обструкция дыхательных путей возникает у 5% людей при значительных физических нагрузках, среди спортсменов этот показатель достигает 25%. Большую опасность для жизни пациента представляет тотальное сужение просвета бронхов во время наркоза.
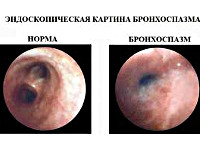
Бронхоспазм
Причины бронхоспазма
Бронхоспастический синдром является полиэтиологической патологией. Первичный бронхоспазм как основное проявление бронхиальной астмы формируется на фоне гиперреактивности бронхов, появляющейся при наличии генетической предрасположенности (или без таковой) под влиянием пыльцевых, пылевых, эпидермальных и других аллергенов или раздражителей. Вторичный спазм гладкой мускулатуры дыхательных путей может быть обусловлен следующими патологическими состояниями:
- Аллергические реакции. На повторное внедрение аллергена организм иногда отвечает резким сужением просвета воздухоносных путей. К появлению такой реакции часто приводит пероральный приём или парентеральное введение лекарственных средств, вакцин и сывороток. Реже бронхоспазм возникает из-за непереносимости определённых продуктов питания, при укусах насекомых.
- Инфекционно-воспалительные процессы. Включают острые и хронические бронхолёгочные заболевания бактериальной (в том числе туберкулёз) и вирусной природы. Синдром бронхиальной обструкции осложняет течение ХОБЛ, хронического бронхита и бронхоэктатической болезни, выявляется при микозах и гельминтозах лёгких, заболеваниях респираторного тракта, вызванных простейшими.
- Гемодинамические нарушения. Вторичное сужение бронхиального просвета часто сопровождает нарушения кровообращения в малом круге. Симптомы бронхоспастического состояния присутствуют при тромбоэмболии лёгочных артерий, синдроме Аэрса, стенозе митрального клапана и некоторых других пороках.
- Обтурация бронхов. Бронхоспазм нередко становится первым признаком обтурации участка воздухоносного пути. Может провоцироваться эндобронхиальным ростом опухоли, аспирацией инородного тела, закупоркой просвета органа вязкой мокротой при муковисцидозе, компрессией бронха извне увеличенными лимфоузлами и образованиями.
- Действие ирритантов и токсинов. Ирритативное действие на бронхи оказывает вдыхание кислотных и щелочных соединений, инсектицидов и ядохимикатов, термические ожоги дыхательных путей. Периоперационная бронхоконстрикция развивается в результате механического раздражения слизистой оболочки трахеобронхиального дерева во время интубации трахеи. Токсический бронхоспазм вызывается холиномиметиками, бета-адреноблокаторами и некоторыми другими препаратами.
У ряда пациентов наблюдается бронхоспастическое состояние неврогенного генеза, формирующееся при непосредственном раздражении блуждающего нерва, на фоне психических расстройств и органического поражения головного мозга. Вторичный бронхоспазм обнаруживается у больных, страдающих лёгочной формой различных аутоимунных процессов, при эндокринной патологии и некоторых редких заболеваниях дыхательной системы.
Патогенез
Бронхоспазм является конечным результатом сложного процесса, регулируемого вегетативной нервной системой. Он возникает при преобладании влияния парасимпатического отдела, отвечающего за сокращение гладкомышечных волокон бронхиальной стенки. Под действием аллергенов, биологически активных веществ, токсинов и ирритантов, при механическом раздражении вагусного нерва происходит высвобождение большого количества ацетилхолина — медиатора, возбуждающего парасиматическую нервную систему. Одновременно угнетается синтез ацетилхолинэстеразы — разрушающего ацетилхолин фермента, блокируются рецепторы расслабляющей бронхи симпатоадреналовой системы.
Развивается обратимое утолщение стенки бронха, выявляется отёк подслизистого слоя. Гипертрофируются бронхиальные железы, увеличивается продукция слизи. Нарушаются дренажная и вентиляционная функции воздухоносных путей. Уменьшается скорость потока выдыхаемого воздуха. Из-за нарушения альвеолярной перфузии формируется гипоксия, приводящая к усилению работы дыхательной мускулатуры. Участие вспомогательных мышц в акте дыхания увеличивает потребление организмом кислорода, что усугубляет гипоксию. При отсутствии лечения может наступить утомление дыхательной мускулатуры, при котором еще больше снижается эффективность вентиляции, повышается содержание углекислого газа в крови.
Классификация
По этиологии бронхоспазм делится на первичный, обусловленный гиперреактивностью бронхов при бронхиальной астме, и вторичный, появляющийся при других патологиях. Вторичный бронхоспастический синдром классифицируется по непосредственной причине возникновения и механизму развития, может быть обратимым и необратимым, лёгким, среднетяжёлым и тяжёлым. В зависимости от распространённости процесса различают следующие виды бронхоспазма:
- Локальный. Гладкие мышцы бронхиальных стенок спазмированы на небольшом участке дыхательных путей. Состояние развивается при попадании в бронх инородного предмета, эндобронхиальном росте новообразования.
- Парциальный. Процесс является распространённым, поражает мелкие, а иногда и средние бронхи. Сохраняются зоны нормально вентилируемой альвеолярной ткани. Нарушение чаще обнаруживается при патологии органов дыхания и реакциях гиперчувствительности. Приводит к дыхательной недостаточности.
- Тотальный. Проявляется резким одномоментным спазмом гладкой мускулатуры всех крупных, средних и мелких бронхов. Характерен для астматического статуса. Иногда выявляется во время оперативного вмешательства при введении пациента в наркоз.
Симптомы бронхоспазма
Клиническая картина патологического состояния во многом зависит от этиопатогенеза и распространённости процесса. В большинстве случаев присутствует непродуктивный приступообразный кашель. Иногда в конце приступа отделяется скудное количество светлой слизистой мокроты. Пациент жалуется на внезапно появившееся стеснение в груди, ощущение нехватки воздуха и затруднение выдоха. Больной испытывает чувство страха, не может спать. Иногда одышка носит смешанный характер, редко — инспираторный. Пациент, а нередко — и окружающие его люди слышат свистящие хрипы.
Затруднение дыхания усиливается в горизонтальном положении. В тяжёлых случаях больной вынужден сидеть с опущенными вниз ногами, чуть наклонившись вперёд и опираясь на руки, или лежать на животе со свешенной вниз головой. Аллергический бронхоспазм часто сопровождается ринореей, слезотечением, кожными высыпаниями по типу крапивницы, отёками в месте инъекции или укуса насекомого. Обструкции, развивающейся на фоне инфекционного заболевания, сопутствуют лихорадка, общее недомогание, признаки основной патологии.
Гемодинамический бронхоспазм сочетается с болями в груди, кровохарканьем и нарушением сердечного ритма. Характер кашлевого приступа, вызванного аспирацией инородного предмета, изменяется при перемене положения тела. При тотальной бронхоконстрикции состояние пациента крайне тяжёлое. Наблюдается утрата сознания, кожные покровы становятся синюшными. Несмотря на выраженное тахипноэ (частота дыхательных движений достигает 60 за минуту), дыхательные шумы не выслушиваются. Выявляется резкое снижение артериального давления, тахикардия.
Осложнения
Своевременно начатое адекватное лечение позволяет полностью и без последствий купировать бронхоспазм. В лёгких случаях проходимость бронхов восстанавливается самостоятельно. Самым грозным осложнением является трансформация парциальной бронхоконстрикции в тотальную, наблюдающаяся при утяжелении астматического статуса. Это состояние ежегодно приводит к гибели более 200 тысяч человек, страдающих бронхиальной астмой. От 3 до 20% случаев смерти в состоянии наркоза при хирургических вмешательствах происходит из-за бронхоспазма.
Диагностика
Первичные диагностические мероприятия обычно осуществляются врачами скорой медицинской помощи и терапевтами приёмных отделений стационаров. В дальнейшем пациент обследуется у пульмонолога, при необходимости к диагностическому поиску могут привлекаться аллергологи-иммунологи и другие специалисты. Основными методами исследования, позволяющими выявить бронхоспазм, считаются:
- Осмотр. При осмотре оценивается цвет кожных покровов. При тяжёлой бронхоконстрикции кожа бледнеет, появляется синюшность губ и концевых фаланг пальцев. Обращает на себя внимание вынужденное положение тела больного, участие в дыхании вспомогательной мускулатуры. У пациентов с бронхообструкцией на фоне хронической лёгочной патологии нередко наблюдается дистальная гипертрофическая остеоартропатия.
- Перкуссия, аускультация. Перкуторно определяется коробочный звук над всей поверхностью лёгких. При аускультации выслушивается жёсткое дыхание, сухие свистящие хрипы на выдохе, реже хрипы слышны на высоте вдоха. Присутствует тахипноэ, учащение сердцебиения. Тяжёлый жизнеугрожающий бронхоспазм характеризуется появлением участков «немого лёгкого», в проекции которых не проводятся дыхательные шумы.
- Пульсоксиметрия. В ходе исследования пульсоксиметром измеряется насыщение артериальной крови кислородом и частота сердечных сокращений, уточняется степень дыхательной недостаточности. Оксигенация крови менее 95% наряду с тахикардией является признаком кислородного голодания. Гипоксия считается критической при сатурации от 90% и ниже.
- Спирография. Исследование функции внешнего дыхания помогает отдифференцировать обструктивные нарушения от рестриктивных. О наличии сужения просвета респираторных путей свидетельствует снижение показателей ОФВ1 и теста Тиффно. Применение бронходилатационной пробы позволяет выявить обратимость бронхоконстрикции.
- Рентгенография, КТ лёгких. Являются вспомогательными методами диагностики. Применяются для установления причины вторичной обструкции дыхательных путей. На рентгенограммах и компьютерных томограммах визуализируется эмфизема лёгких, обнаруживаются рентгенконтрастные инородные тела, опухоли, увеличенные лимфоузлы, признаки другой патологии респираторного тракта.
В целях диагностики бронхоспастических состояний у детей раннего возраста применяется бронхофонография. Повышение содержания в выдыхаемом воздухе углекислого газа, определяемого с помощью капнографии, помогает выявить бронхоспазм у интубированных больных. Наиболее полно исследовать функцию внешнего дыхания можно с помощью бодиплетизмографии.
Лечение бронхоспазма
Лечение бронхоспастического состояния осуществляется консервативными методами. На догоспитальном этапе используются ингаляции бета-адреномиметиков короткого действия в виде дозированного аэрозоля или через небулайзер. Можно применять комбинации этих препаратов с холинолитиками или ингаляционными кортикостероидами. При недостаточной эффективности терапии пациенту обеспечивается подача увлажнённого кислорода через носовой катетер, выполняется парентеральное введение метилксантинов и системных кортикостероидов.
Для купирования приступа удушья на фоне анафилаксии препаратом выбора является эпинефрин, дополнительно используются бронхолитики, кортикостероидные гормоны и антигистаминные препараты. При тотальном бронхоспазме показана экстренная интубация и искусственная вентиляция лёгких. Пациенты с затяжными приступами удушья госпитализируются в отделение терапии или пульмонологии. Лечение больных с астматическим статусом осуществляется в ОИТР. На госпитальном этапе продолжается введение бронхолитиков и кортикостероидов, кислородотерапия. При необходимости осуществляется бронхоальвеолярный лаваж, респираторная поддержка.
Прогноз и профилактика
Прогноз заболевания зависит от приведшего к бронхоконстрикции этиологического фактора. Обратимые приступы удушья хорошо поддаются медикаментозному лечению. Бронхоспазм очень редко является непосредственной причиной летального исхода. В случае вторичной бронхоконстрикции смерть чаще наступает от основного заболевания. В профилактических целях следует избегать контакта с известными аллергенами, тщательно выполнять рекомендации по лечению основной патологии.
Бронхоспазм аллергический
257 просмотров
10 мая 2021
Переболела ковидом,так как у меня поливалентная аллергия и реакция на все виды антибиотиков,получала терапию капельно преднизолоном 20 дней,небулайзер беродуал + пульмикорт ,5 дней , так же своим постоянным симбикортом и Амброксол,выписана с положительной динамикой на самоизоляцию,у меня пока полож тест. Ещё в госпитале и так же дома продолжаю мучаться очень большим пульсом и низким давлением,посоветовали пить ивабрадин. От первой таблетки пошел небольшой бронхоспазм,который после симбикорта прошел,врач с поликлиники не поверил,говоря,что асматики спокойно принимают это лекарство,просто совпадение. Выпила вторую таблетку,пошел сильнейший бронхоспазм,уколола внутремышечно Преднизолон, подышала беродуалом с пульмикортом ,но снялся все равно частично. На второй день пошел бронхоспазм сильнее. Вопросы: продолжать дышать пульмикорт+ беродуал,можно его дышать при пульсе до 110 ?
Неделю как сошла с преднизолона,было очень хорошо,если придется опять его капать,как сделать правильно и как потом сойти с него нерезко?
И не опасно после такого длительного применения опять вернуться к нему?
Аллерголог-Иммунолог
Здравствуйте! Вам нужно продолжать симбикорт, отменить ивабрадин. Также продолжайте ингаляции с пульмикортом до 2-х недель. Ингаляции с беродуалом делаете по сколько капель и сколько раз в день?
Сабина, 10 мая
Клиент
Наталья, сегодня стало намного получше,не знаю как дальше пойдет,я добавила ещё по одному мукалтину. А вот валерьянку не знаю продолжать пить или нет,на нее аллергии не было,именно на ивабрадин,но теперь боишься и другие препараты принимать. Валерьянку до этого пила от бессонницы и от стресса,у меня умер папа
Сабина, 10 мая
Клиент
Наталья, ингаляции делала два дня 2.5 мл физраствлром+ 17 капель беродуал,затем через 30 мин пульмикорт 0,5 2 мл+ 2 мл физраствора
Сабина, 10 мая
Клиент
Наталья, симбикорт дышу по два вдоха утро,вечер. К меня ещё проблема повышенный пульс . Если все пойдет хорошо делать сегодня ещё эти ингаляции?
Сабина, 10 мая
Клиент
В горле большая сухость,мокрота отходит плохо
Аллерголог-Иммунолог
Сабина, беродуал делайте сегодня и завтра, потом его уберите. Мукалтин продолжайте до 5-7 дней. Пейте больше воды.
Симбикорт в этой дозе продолжайте, Пульмикорт продолжайте до 2-х недель.
Возможно преднизолон не понадобится. Добавьте зиртек или лоратадин по 1 таб 1 раз в день, 5-14 дней.
Валерьянку пока не пейте.
Сабина, 10 мая
Клиент
Наталья, от пульмикорта после ингаляции у меня немного болит голова и першит а горле,если все пойдет хорошо,можно его сделать ещё пару дней и все? Делать такой схемой как я делала? У меня дома есть Зиртек,пила его его по 15 капель на ночь,давно,до болезни. Прочитала,что он поднимает пульс и испугалась пить
Сабина, 10 мая
Клиент
Наталья, а м этих ингаляций можно резко сходить? В госпитале ч сделала всего 5, потом мне сказали не делать,что то не понравилось в кардиограмма,сказали дышать только стмбикортом. Знаю точно,что у меня синусовая тахикардия,нарушение реполчзации высоких передних отделов и небольшая ишемия
Аллерголог-Иммунолог
Сабина, делайте пульмикорт 0,5 по 1 мл + 1 мл физраствора 2 раза в день, 3-5 дней, далее — по ситуации.
Зиртек можно, принимайте. За пульсом следите.
Пульмикорт написала дозу меньше в 2 раза, так как симбикорта Вы получаете достаточно.
Рекомендую сделать ЭКГ по возможности.
Сабина, 10 мая
Клиент
Наталья, ЭКГ сделать больше не могу,на самоизоляции, идут полож тесты. Была пневмония,но по последнему рентгену сказали,что очень хорошая динамика.
Значит я делаю 2 дня беродуал как делала,затем по одному мл. физраствора и пульмикорта через 30 мин 3 дня. Потом если все хорошо,резко отменяю. Мукалтин и Зиртек на ночь. Все успокоительные на эти дни отменить
Сабина, 10 мая
Клиент
Наталья, а от сухости,аж ком стоит,что можно сделать? Подышать миниралкой или физраствором? Если да,физраствором дышать последним?
Аллерголог-Иммунолог
Да, делайте пока так.
От сухости — обязательно полоскать рот и горло чистой водой после каждой ингаляции пульмикорта и симбикорта. Пейте больше чистой воды. Ингаляция с физраствором по 2 мл 2 раза в день через 1,2 — 2 часа после пульмикорта и симбикорта.
Сабина, 10 мая
Клиент
Наталья, извините,пожалуйста закидала вопросами. А можно делать как раньше делала,ещё и в госпитале,а потом дома,утро вечер симбикорт,а после обеда через час ингаляции все в одном количестве. Они растягиваются до 17.00
Сабина, 10 мая
Клиент
Наталья, ещё хотела спросить мне принесли девясил в пакетиках для отхождения мокроты ,стоит мне его принимать или нет. Когда то давно,очень давно я его принимала,сейчас даже не знаю. Самого кашля у меня нет,просто не отходит мокрота
Аллерголог-Иммунолог
Сабина, можно использовать беодуал, через 15-30 мин пульмикорт 2 раза в день. А днем сделать ингаляцию с физ. раствором 2 мл, и в 20:00 сделать ингаляцию с физ.раствором 2 мл, это поможет уменьшить сухость, лучше будет отходить мокрота. Да, это не удобно, ингаляции частые в течение дня, но это на 2-3 дня.
Вы начали мукалтин, пока не нужно менять его или добавлять девясил. Возможно его используете в другой раз.
Сабина, 10 мая
Клиент
Наталья, просто у меня от ингаляций ещё больше поднимается пульс,поэтому написала,может заколоть сердце,закружится голова. Но если нельзя по минималке,попробую так. Большое спасибо за помощь,продержится до следующего теста
Сабина, 10 мая
Клиент
Наталья, мукалтин я пропила 5 дней до этого,это я опять начала его пить,заново
Аллерголог-Иммунолог
Сабина, дышите во время ингаляций как обычно, не надо глубоко. От этого тоже пульс может подниматься и болеть голова.
Мукалтин раз начали, то продолжайте, мокрота отходит, это хорошо.
Сабина, 10 мая
Клиент
Наталья, извините,пожалуйста,опять с распросами. Значит утром подышала два раза симбикорт, потом через сколько беродуал с пульмикортом,где то 11.00? А вечером один пульмикорт или тоже с беродуалом? И начать в 20 .00 ,а затем через час симбикорт? В промежутках физраствор ингаляции. Извините пожалуйста за уточнения голова после ковида как в тумане и всего боюсь
Сабина, 10 мая
Клиент
Наталья, мокрота к сожалению отходит плохо,и такая сухость. Хотя до приема ивабрадина все было великолепно. Даже не знаю,что могут пить люди с бронхиальной астмой от высокого пульса с нормальным и низким давлением. И ещё хотела спросить,может быть такое,да у меня была всегда поливалентная аллергия,но до операций,а у меня их было три,две последние подряд по женский, я могла много принимать лекарств и витаминов, а теперь нет . Мог на это повлиять наркоз,его переносила плохо и это уже необратимо?
Сабина, 10 мая
Клиент
Наталья, утром я не делала,сейчас мне принесут необходимое для небулайзера,я к сожалению на самоизоляции ещё, можно ещё успеть сделать два раза, или сегодня один раз,не знаю какие промежутки должны быть между ингаляциями. Простите ещё раз меня
Аллерголог-Иммунолог
Сабина, при поливалентной аллергии может быть, что Вы плохо перенесли наркоз. А после Ковид-19 аллергия усиливается, с этим тоже может быть связана сухость слизистых, вязкая мокрота. Поэтому даже в изоляции вызывайте терапевта на дом для контроля за состоянием и лечением.
Рекомендую:
7:00 — 8:00 — симбикорт 2 дозы
9:00 — 10:00 ингаляция беродуала , через 15-30 мин ингаляция пульмикорта
13:00 — 14:00 ингаляция с физрастворм
18:00- ингаляция с симбикортом 2 дозы
19:30 ингаляция с беродуалом, через 15 мин ингаляция с пульмикортом
21:00 — ингаляция с физ раствором.
Примерно так.
Аллерголог-Иммунолог
Сегодня сделайте сколько успеете, примерно по этому графику.
Сабина, 10 мая
Клиент
Наталья, к сожалению я живу в маленьком городке,у нас очень мало терапевтов, к узким специалистам вынужденна ехать в областной центр. люди сидевшие на самоизоляции здесь никому не нужный.Когда вызывала скорую по сердцу,мне говорили,что ничем не можем помочь,как будет отриц тест,тогда отвезем в терапию. Вот и жду,когда возьмут и надеюсь ,что будет отриц,если опять полож,то надеяться только на свой организм.
Сегодня скорее всего получится дышать небулайзером один раз,а завтра буду делать по Вашей схеме.
Спасибо большое, дай Бог здоровья Вам и Вашим близким!
Аллерголог-Иммунолог
Сабина, тогда лечитесь так. Такая ситуация сейчас!
Сабина, 10 мая
Клиент
Наталья, остаётся только так . Сейчас уже скоро принесут пульмикорт, сегодня получится один раз после обеда,я ещё прочитала,что надо через час после еды делать ингаляции,я хотела спросить,раз сегодня один раз,делать всю подушечку пульмикорта? А вот мукалтина разобрали в нашей аптеке,придется три приема пропустить,буду завтра просить что бы посмотрели в других аптеках
Аллерголог-Иммунолог
Сабина, сегодня делайте всю подушечку пульмикорта, а завтра — уже половинку.
Сабина, 10 мая
Клиент
Наталья, померила пульс ,потому что почувствовала себя нехорошо, тонометр показал первый раз 130, второй 129, третий 123. Первый раз сатуратор показал 88, перемерила прогрев палец 97. Можно сделать ингаляцию или подождать возможно немного упадет . Пульс,как я писала у меня сейчас часто до 110, но бывают и такие скачки,поэтому пробовала ивабрадин
Сабина, 10 мая
Клиент
Наталья, до реакции на то лекарство такие скачки немного сбивала корвалолом. Теперь пока бронхоспазм боюсь пить и его
Сабина, 10 мая
Клиент
Наталья, не написала,пульс поднялся после еды,сейчас лежу,немного спустился
Аллерголог-Иммунолог
Сабина, корвалол можно. Пульс контролируйте. Как будет меньше 110, то можно ингалироваться.
Сабина, 10 мая
Клиент
Наталья, у меня сейчас редко бывает ниже 110, до бронхоспазма было 100 ,95. А если прокапать Преднизолон как сделать правильно и щадяще?
Сабина, 10 мая
Клиент
Наталья, Преднизолон мне карался где то 25 день,сначало утро вечер по 60 мг,потом по 30 мг, потом перешёл на 11 часов один раз в день. Без преднизолона нахожусь только неделю
Сабина, 10 мая
Клиент
Наталья, и ещё можно преднизолон прокапать с дротаверином ,капаем меня мама,она медсестра. Это я говорю на тот случай,если не собьется пульс
Аллерголог-Иммунолог
Сабина, сколько Вам лет и сколько Вы весите?
Аллерголог-Иммунолог
Сабина, тогда можно также — 90 мг преднизолона в сутки. 60 мл утром и 30 мл — вечером в течение 7 дней, потом можно 30 мл утром и 30 мл вечером 3-4 дня, потом убрать. Дротаверин можно добавить.
Сабина, 10 мая
Клиент
Наталья, дротаверин прям туда в Преднизолон?
Аллерголог-Иммунолог
Сабина, дротаверин можно внутримышечно.
Сабина, 10 мая
Клиент
Наталья, спасибо,сделаю так. А от аллергии пить вечером если капаю Преднизолон? Ещё хотела спросить я пью по одному мукалтину,мне принесла сейчас соседка и сказала надо по две таблетки?
Аллерголог-Иммунолог
Сабина, от аллергии лучше принимать зиртек или лоратадин. Мукалтин можно по 2 таблетки 3 раза в день, 5-7 дней.
Сабина, 10 мая
Клиент
Наталья, поняла. А при таком пульсе физраствором тоже нельзя дышать или можно?
Аллерголог-Иммунолог
Физраствором можно дышать при любом пульсе.
Сабина, 10 мая
Клиент
Наталья, спасибо большое. Дай Бог Вам здоровья и долголетия!
Сабина, 10 мая
Клиент
Наталья Сергеевна, раньше хоть какие то лекарства мне подходили,а после двух наркозов операций,сейчас реакция даже на те,что раньше шли на ура. Это обратимо или нет? Или уже все на всю жизнь. Такую картину наблюдала и до ковида.
Аллерголог-Иммунолог
Сабина, чаще всего аллергия на лекарства не проходит и появляется на другие лекарства, поэтому так важен контроль врача за лечением.
Сабина, 10 мая
Клиент
Наталья, чем дальше,тем Хуже,скоро нечем будет лечиться,один Преднизолон останется
Спасибо ,что не бросаете меня и отвечаете
Сабина, 11 мая
Клиент
Наталья, меня немного беспокоит,я болею с 6 апреля, выписана на самоизоляцию с хорошей динамикой,но буду требовать ещё рентген,на последнем,как они сказали осталось совсем немного,лечение на тот момент преднизолоном и грипфероном продолжалось. Но до сих пор идут положительные тесты,пошел бронхоспазм,но после двух таблеток. Вопрос в том,я больна ещё ковидом,он может дать рецидив в лёгких,то есть я могу опять заново переболеть с температурой?
Аллерголог-Иммунолог
Сабина, если идут положительные тесты, значит активный процесс идет, поэтому бронхоспазм и кашель может быть. Рентген и контроль врача обязательно нужен. Это не заново переболеть, а еще болеть. Процесс продолжается.
Сабина, 11 мая
Клиент
Наталья, поняла,врач ко мне точно не придет,даже если сгнию заживо. Но я могу настоять на ещё одном рентгене,последний у меня был две недели назад,может и больше
Сабина, 11 мая
Клиент
Наталья, а с моей аллергией и бронхоспазма и мне можно принимать какой нибудь противовирусник, до этого я пропила две упаковки анаферона ,а затем капала грипферон. На асольтемивир и Кагоцел были реакции
Аллерголог-Иммунолог
Сабина, рентген сделайте! Проконсультировать должны по телефону. Это сейчас допускается. На этом тоже настаивайте. Чтобы в поликлинике знали, что Вы еще болеете. При ухудшении состояния настаивайте на госпитализации снова.
Противовирусные препараты при Ковид-19 — ингавирин ( он допускается).
Сабина, 11 мая
Клиент
Наталья, поняла,завтра у меня будут брать мозок. Если будет отриц ,сама платно поеду сделаю рентген,если положительный,буду требовать рентген. Ещё хотела спросить капельницы с преднизолоном можно назвать продолжением терапией,в госпитале,кроме капельниц преднизолона и таблеток Амброксол а мне ничего не делали. Даже не лечили сердце,у нас госпиталь не очень,там умер мой папа от инфаркта,ему так же делали стандартное лечение,а хронические заболевания по нулю
Сабина, 11 мая
Клиент
Наталья, сейчас у меня опять пульс 120, выпила валосердин около 40 капель,корвалол побоялась,его пробовала пару раз,валосердином пользовалась всегда
Аллерголог-Иммунолог
Сабина, 11 мая
Клиент
Наталья, пока прошло 30 мин,но он совсем не упал,надеюсь хоть на 10 единиц упадет,а то очень дискомортно.
Сабина, 11 мая
Клиент
Наталья, а при пульсе 120 или чуть больше можно караться преднизолоном?
Сабина, 11 мая
Клиент
Наталья, ещё хотела сказать, о своем самочувствии в поликлинику звонила,правда сказала,что бронхоспазм от лекарства пошел,мне сказали колоться преднизолоном ,и терпеть,больше ничего порекомендовать не могут. Типа нужно время. Значит буду требовать рентген, а по пульсу если доживу до кардиологии,это хорошо
Аллерголог-Иммунолог
Сабина, преднизолон можно капать при любом пульсе. От валосердина он не сразу станет реже.
Сабина, 11 мая
Клиент
Наталья, спасибо большое. Ещё по телефону мне рекомендуют метопролол,но прочитала,что его нельзя пить при бронхиальной астме,эгилок я пила,бронхоспазм давал,но не сильно. Не стоит пробовать метопролол?
Аллерголог-Иммунолог
- М.П. Киселева, З.С. Шпрах, Л.М. Борисова и др. Доклиническое изучение противоопухолевой активности производного N-гликозида индолокарбазола ЛХС-1208. Сообщение I // Российский биотерапевтический журнал. 2015. № 2. С. 71-77.
- Харенко Е. А., Ларионова Н. И., Демина Н. Б. Мукоадгезивные лекарственные формы. Химико-фармацевтический журнал. 2009; 43(4): 21–29. DOI: 10.30906/0023-1134-2009-43-4-21-29.
- Haeser, «Handbuch der Gesch. d. Medicin».
- https://www.KrasotaiMedicina.ru/diseases/zabolevanija_pulmonology/bronchospasm.
- https://sprosivracha.com/questions/497232-bronhospazm-allergicheskiy.
- ОФС.1.2.1.2.0003.15 Тонкослойная хроматография // Государственная фармакопея, XIII изд.
- Харенко Е. А., Ларионова Н. И., Демина Н. Б. Мукоадгезивные лекарственные формы. Химико-фармацевтический журнал. 2009; 43(4): 21–29. DOI: 10.30906/0023-1134-2009-43-4-21-29.
- А.В. Ланцова, Е.В. Санарова, Н.А. Оборотова и др. Разработка технологии получения инъекционной лекарственной формы на основе отечественной субстанции производной индолокарбазола ЛХС-1208 // Российский биотерапевтический журнал. 2014. Т. 13. № 3. С. 25-32.










