Инородное тело бронха — посторонние предметы, нечаянно аспирированные или попавшие в воздухоносные пути через раневые каналы и зафиксированные на уровне бронхов. Инородное тело бронха дает о себе знать приступообразным коклюшеподобным кашлем, асфиксией, цианозом лица, стенотическим дыханием, кровохарканьем, рвотой, нарушением фонации. Инородное тело в бронхах распознается на основании собранного анамнеза, рентгенографии легких, томографии, бронхографии, бронхоскопии. Удаление инородного тела из бронха проводят эндоскопическим способом; при вклинившихся инородных телах прибегают к бронхотомии.
Общие сведения
Инородные тела дыхательных путей являются актуальной и весьма серьезной проблемой отоларингологии и пульмонологии. По клиническим данным, среди всех случаев инородных тел воздухоносных путей, инородные тела гортани встречаются в 12%, инородные тела трахеи — в 18%, инородные тела бронха — в 70% наблюдений. Особенно часто инородные тела воздухоносных путей встречаются в детском возрасте. На долю инородных тел бронхов у детей приходится 36%; при этом в трети наблюдений возраст детей составляет от 2 до 4 лет. В 70% случаев инородные тела попадают в правый бронх, поскольку он является более широким и прямым.
Инородные тела бронха могут представлять угрозу для жизни, поэтому они требуют неотложного специализированного вмешательства. Несвоевременно распознанные и вовремя не удаленные инородные тела бронхов приводят к развитию вторичных осложнений: ателектазов, аспирационной пневмонии, бронхоэктазов, пневмоторакса, гнойного плеврита, абсцесса легкого.
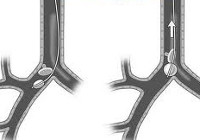
Инородное тело бронха
Причины проникновения инородного тела в бронх
Попадание инородного тела в бронх может происходить аспирационным путем (при его вдыхании через рот, забросе из пищевода и желудка при гастро-эзофагеальном рефлюксе или рвоте), а также через раневой канал при повреждениях грудной клетки и легкого. Проникновение инородных тел возможно при проведении хирургических вмешательств: трахеотомии, аденотомии, удаления инородного тела из носа, стоматологических манипуляциях. Среди перечисленных механизмов наиболее часто встречается аспирационный путь попадания инородных тел в бронхи.
Аспирации инородных тел в бронхи способствует привычка детей и взрослых удерживать во рту мелкие предметы. Попадание предметов из полости рта в бронхи происходит во время игры, смеха, плача, разговора, кашля, внезапного испуга, падения и т. д. Нередко фоном для аспирации инородных тел в бронхи служит сопутствующий ринит и аденоидные разрастания, состояние наркоза.
По своему характеру инородные тела бронхов делятся на эндогенные и экзогенные, органические и неорганические. К эндогенным инородным телам относятся неизвлеченные кусочки тканей при тонзиллэктомии и аденотомии, эндоскопическом удалении доброкачественных опухолей бронхов, удаленные зубы, аскариды.
Наиболее разноплановую группу находок составляют экзогенные инородные тела бронхов: это могут быть мелкие объекты из металла, синтетических материалов, предметы растительного происхождения. Среди экзогенных инородных тел бронха встречаются как органические (пищевые частицы, семена и зерна растений, орехи и др.), так и неорганические (монеты, скрепки, шурупы, бусины, пуговицы, детали игрушек и пр.) предметы. Наибольшую агрессивность и сложность в диагностике представляют предметы органического происхождения, синтетические материалы и ткани. Они не контрастируются при рентгене, могут длительно находиться в просвете бронха, где набухают, крошатся, разлагаются; проникают в дистальные отделы бронхиального дерева, вызывая хронические нагноения легких.
Инородные тела бронхов, имеющие гладкую поверхность, способны к перемещению, поступательному движению к периферии. Предметы растительного происхождения (колоски злаковых и трав), напротив, вклиниваются в стенку бронха и остаются фиксированными. Встречаются случаи единичных и множественных инородных тел бронха.
Патологические изменения при инородных телах бронха
Патоморфологические изменения в бронхах зависят от размеров, природы инородного тела и времени его нахождения в дыхательных путях. В начальном периоде возникает генерализованный бронхоспазм, местная гиперемия, набухание и изъязвление слизистой бронха, явления экссудации. В более поздние сроки вокруг инородного тела формируется капсула, разрастаются грануляции с их последующим рубцеванием.
Инородные тела в бронхах могут занимать различные позиции, ввиду чего наблюдаются разные вторичные изменения легочной ткани. При баллотирующих инородных телах просвет бронха перекрывается не полностью, внешнее дыхание критически не нарушается, вторичные воспалительные изменения в легочной ткани умеренные.
При вентильной закупорке бронха имеет место неплотное соприкосновение инородного тела со стенками бронха, поэтому на вдохе воздух поступает в легкое, а на выдохе, вследствие бронхоспазма, не может выйти обратно. Таким образом, происходит задержка воздуха в легочной ткани с развитием эмфиземы легкого ниже места бронхиальной обструкции. При полной закупорке бронха инородным телом в нижележащих невентилируемых отделах легкого возникает обтурационный ателектаз и ателектатическая пневмония.
Инородное тело бронха всегда приносит с собой инфекцию, что сопровождается местной воспалительной реакцией. Поэтому при длительно существующих инородных телах бронхов развиваются неразрешающиеся бронхиты, бронхопневмонии, деформирующий бронхит, бронхоэктазии, абсцессы легкого, бронхо-плевро-торакальные свищи.
Симптомы инородного тела бронха
В клинической симптоматике инородных тел бронха выделяют три периода: фазу дебюта, фазу относительной компенсации дыхательных функций и фазу вторичных осложнений.
В фазу дебюта после аспирации инородного тела развивается внезапный приступообразный кашель; афония, нарушение дыхания вплоть до асфиксии. Сходная картина иногда наблюдается при дифтерии, однако в этом случае отсутствует фактор внезапности, а патологические симптомы (боли в горле, повышение температуры и др.) предшествуют появлению кашля. При ложном крупе катаральные явления верхних дыхательных путей также предшествуют приступу кашля и удушья. При доброкачественных опухолях гортани афония нарастает постепенно. Кашлевые приступы нередко сопровождаются рвотой и цианозом лица, напоминая кашель при коклюше: это может послужить причиной диагностических ошибок, особенно в тех случаях, когда факт аспирации «просмотрен».
Вскоре после проникновения инородного тела в главный, долевой или сегментарный бронх, наступает фаза относительной компенсации дыхательной функции. В этот период ввиду частичной обтурации бронха и бронхоспазма на расстоянии слышно свистящее дыхание — инспираторный стридор. Отмечается умеренная одышка, боли в соответствующей половине грудной клетки.
Дальнейшая динамика патологического процесса при инородных телах бронха зависит от выраженности воспалительных изменений, развивающихся в выключенном из дыхания участке легкого. В фазу осложнений возникает продуктивный кашель со слизисто-гнойной мокротой, повышение температуры тела, кровохарканье, диспноэ. Клиническая картина определяется развившимся вторичным осложнением. В некоторых случаях инородные тела бронхов остаются незамеченными и являются случайной находкой во время операционных вмешательств на легких.
Диагностика инородного тела бронха
Сложность распознавания инородных тел бронхов обусловлена тем, что факт аспирации не всегда может быть замечен. Неспецифичность симптоматики часто приводит к тому, что лица с инородными телами в бронхах длительно лечатся у пульмонолога по поводу различных бронхо-легочных заболеваний. Основанием подозревать наличие инородного тела в бронхе является безрезультатная терапия по поводу астматического бронхита, хронического бронхита и пневмонии, коклюша, бронхиальной астмы и др.
Физикальные данные при инородных телах бронха свидетельствуют о наличии ателектаза (резкое ослабление или отсутствие дыхания, притупление перкуторного звука) либо эмфиземы (перкуторный тон с коробочным оттенком, ослабленное дыхание). При осмотре обращает внимание отставание пораженной стороны грудной клетки при дыхании, участие в акте дыхания вспомогательной мускулатуры, западение яремных ямок и межреберий и т. д.
Во всех случаях при подозрении на инородное тело бронха показана рентгенография легких. При этом могут выявляться сужение бронха, локальная эмфизема, ателектаз, очаговая инфильтрация легочной ткани и др. Уточнение локализации инородного тела и характера местных изменений в легких производится с помощью рентгеновской или компьютерной томографии, ЯМР, бронхографии.
Наиболее достоверным диагностическим методом, позволяющим визуализировать инородные тела бронха, является бронхоскопия. Нередко из-за выраженности местных изменений инородное тело не удается обнаружить сразу. В таких случаях производят удаление грануляций, тщательную санацию бронхиального дерева (бронхоальвеолярный лаваж), курс антибиотикотерапии и затем повторяют эндоскопический осмотр бронхов.
Лечение инородного тела бронха
Наличие инородного тела бронха является показанием к его извлечению. В большинстве случаев удается произвести эндоскопическое удаление инородного тела бронха в ходе повторных бронхоскопий. При выявлении в просвете бронха инородного тела, к нему осторожно подводят тубус бронхоскопа, захватывают предмет щипцами и извлекают его.
Металлические предметы могут быть извлечены при помощи магнита; мелкие инородные тела бронхов — с использованием электроотсоса. Затем повторно вводят бронхоскоп для осуществления ревизии бронхов на предмет оставления «осколков», ранения стенок бронха и т. д. В некоторых случаях удаление инородных тел из бронхов производится через трахеостому.
Инородные тела, плотно вклинившиеся в стенку бронха, подлежат хирургическому удалению в процессе торакотомии и бронхотомии. Показаниями к бронхотомии служат фиксированные или вколоченные инородного тела, которые не могут быть извлечены без значительного повреждения стенок бронхов. К хирургической тактике также переходят в случае возникновения осложнений при попытках эндоскопического удаления инородных тел (разрыве бронха, кровотечении).
Прогноз и профилактика инородных тел бронха
При своевременном извлечении инородного тела бронха прогноз хороший. Осложнениями инородных тел бронха могут являться инвалидизирующие и опасные для жизни заболевания — эмпиема плевры, свищи (торакобронхиальные, пищеводно-бронхиальные, бронхо-плевральные), пневмоторакс, легочные кровотечения, разрыв бронха, гнойный медиастинит и др. В некоторых случаях может произойти гибель детей от внезапной асфиксии.
Профилактические меры должны включать контроль со стороны взрослых за качеством игрушек и соответствием их возрасту ребенка; отучение детей от привычки брать в рот посторонние предметы; разъяснительную и просветительскую работу среди населения; соблюдение осторожности при проведении медицинских манипуляций.
Инородные тела легких и плевры
Инородные тела лёгких и плевры — посторонние предметы, находящиеся в альвеолярной ткани или плевральной полости и способные провоцировать развитие патологических состояний. Пребывание в лёгких мелких чужеродных предметов протекает бессимптомно. Средние и крупные инородные тела вызывают кашель с гнойной мокротой, лихорадку, кровохарканье. При локализации в полости плевры образуются плеврокожные свищи с гнойным отделяемым. Диагностика осуществляется на основании анамнеза, данных лучевых методов исследования органов грудной клетки, бронхоскопии. Патологические включения удаляются хирургическим путём.
Общие сведения
Инородные тела лёгких, плевры обнаруживаются редко. Выявляемость посторонних предметов в грудной полости составляет 2-3% среди всех пациентов отделений торакальной хирургии с ранениями груди. Большинство пострадавших — взрослые мужчины. Мелкие (до 1 см) чужеродные металлические включения инкапсулируются и обычно не причиняют существенного вреда. Инородные предметы более крупных размеров вызывают нагноительные процессы в плевре и легких. Удалённые из лёгких осколки оказываются инфицированными в 70-98% случаев, пули — в 35-36%. Посторонние тела плевральной полости в меньшей степени обсеменяются патогенными микроорганизмами.
Инородные тела легких и плевры
Причины
Инородные тела лёгочной паренхимы и плевры выявляются преимущественно во время военных действий, вооружённых конфликтов, террористических актов. Описываются немногочисленные случаи обнаружения подобных тел, не связанные с применением огнестрельного оружия. В зависимости от пути попадания в органы, ткани и полости дыхательной системы причины появления патологических включений подразделяются на:
- Огнестрельные ранения. Самым распространенным этиофактором внедрения чужеродных предметов в паренхиму лёгких и полость плевры являются слепые осколочные ранения. Пули реже застревают в тканях человеческого организма, нанесённые ими повреждения обычно бывают сквозными. Ещё реже встречаются вторичные инородные предметы (древесные щепки, обрывки одежды), попавшие в грудную полость с огнестрельным снарядом.
- Ятрогенные факторы. Инородные тела ятрогенного происхождения обычно обнаруживаются в плевральной полости через некоторое время после хирургических манипуляций в области грудной клетки. Это могут быть забытые в операционной ране марлевые салфетки, обломанные биопсийные щипцы, куски дренажных трубок, материал, ранее применявшийся для пломбирования туберкулёзных каверн.
- Неогнестрельные повреждения. Крайне редко при умышленном нанесении вреда человеку другим лицом в ткани лёгкого или полости плевры остаются обломки ножей, осколки стекла. Острые предметы (иглы) иногда преднамеренно с целью самоповреждения вводятся в полость груди чрезкожно пациентами с психическими заболеваниями. Инородные тела верхних дыхательных путей, пищевода могут стать причиной пролежня органа и мигрировать в лёгкие.
Патогенез
Реакция организма на внедрение чужеродного тела в альвеолярную ткань или плевру зависит от его размеров, свойств и локализации. Мелкие металлические частицы, расположенные удалённо по отношению к корням лёгких, подвергаются инкапсуляции. Образующаяся вокруг них соединительнотканная оболочка без нагноения отделяет такой предмет от здоровых тканей. При попадании в респираторный отдел более крупных тел не происходит полной облитерации раневого канала, кровоизлияние не рассасывается на протяжении нескольких месяцев. Формируется очаг хронического интерстициального воспаления. Течение пневмонии волнообразное, прогрессирующее с постепенным распространением процесса по ходу сосудистого русла и межальвеолярным перегородкам.
Отторжение неметаллических частиц почти всегда происходит через первичное нагноение. Присутствие чужеродного включения в паренхиме нередко становится причиной развития абсцесса или гангрены лёгкого. При дренировании пиогенной капсулы в просвет крупного бронха возможно самоудаление постороннего предмета через дыхательные пути и образование санированной каверны. Крупные (особенно ятрогенные неметаллические) инородные предметы плевры провоцируют развитие эмпиемы, чаще осумкованной с наличием плеврокожного свища.
Классификация
Инородные тела плевры, лёгких могут классифицироваться по причине попадания в дыхательную систему. По расположению в пульмональной ткани их подразделяют на посторонние включения кортикальной, срединной и прикорневых зон, плевральных сращений. Чужеродные объекты могут находиться в правом, левом или обоих отделах грудной клетки. Определённое клиническое значение имеет диаметр попавшей в плевру или лёгкое частицы. По размерам инородные предметы делятся на мелкие (менее 1 см), средние (1-2 см), крупные (более 2 см).
Симптомы инородных тел лёгких и плевры
Сразу после внедрения чужеродного предмета в лёгкое ощущается боль в груди по ходу раневого канала, рана кровоточит. Позднее инородные тела сравнительно небольших размеров могут ничем не проявлять своего присутствия на протяжении длительного (годы или десятилетия) промежутка времени. Толчком к распространению вялотекущего воспаления обычно служит снижение функций факторов иммунной защиты. У пациента появляются боли в грудной клетке, кашель. Отделяется гнойная жёлто-зелёная мокрота. Часто присоединяется кровохарканье, иногда развивается лёгочное кровотечение. Температура тела повышается до фебрильных значений.
Заболевание протекает по типу хронической пневмонии. Периоды ремиссии сменяются обострениями. Для каждого последующего эпизода характерны более тяжёлые проявления по сравнению с предыдущим обострением. Лихорадочный период длится дольше, кровохарканье присоединяется чаще и является более интенсивным. Нарастают одышка, симптомы общей интоксикации. Крупные инородные частицы не позволяют облитерироваться раневому каналу в течение двух и более месяцев. Боль в области раны ощущается в течение долгого времени, сопровождается клинической картиной нагноительного процесса в лёгких. Дренирование образовавшегося абсцесса в бронх сопровождается отхождением большого количества (полным ртом) мокроты с гнилостным запахом.
При нахождении постороннего предмета в плевре развивается хроническая, чаще осумкованная эмпиема. Возникают боли в груди на стороне поражения, эпизоды лихорадки с ознобами, малопродуктивный кашель, одышка при физической нагрузке. Заболевание постепенно прогрессирует. Развивается хроническая дыхательная недостаточность. Кашель становится постоянным, одышка появляется в покое. Больной ощущает выраженную слабость, утомляемость. Аппетит снижается, пациент заметно худеет, грудная клетка деформируется. Для эмпиемы характерно наличие плеврокожных свищей.
Осложнения
К ранним осложнениям слепых ранений относят пневмоторакс, гемоторакс, ателектаз сегмента, доли или лёгкого. Позднее неудалённые тела средних и крупных размеров всегда вызывают хроническое воспаление или нагноение, могут потенцировать абсцедирование лёгкого либо его гангрену. Инородные частицы плевры провоцируют возникновение эмпиемы, очень редко являются фоном для появления новообразования. Длительно текущий патологический процесс приводит к дыхательной недостаточности и лёгочному сердцу. Присутствие посторонних частиц в респираторных органах нередко осложняется лёгочными кровотечениями, формированием бронхоэктазов.
Диагностика
Инородные включения лёгких, плевры диагностируются торакальными хирургами. Правильно собранный анамнез позволяет уточнить наличие и характер травм грудной клетки, выяснить, проводились ли хирургические вмешательства в этой области. При осмотре выявляются изменения, характерные для хронически текущего воспалительного процесса органов дыхания. В запущенных случаях присутствует цианоз кожных покровов, наблюдается деформация грудной клетки, отставание её половины во время дыхания, утолщение концевых фаланг пальцев рук по типу барабанных палочек, изменения ногтей по типу часовых стёкол, обнаруживаются плеврокожные свищи. Окончательный диагноз устанавливается с помощью:
- Физикальных данных. Патогномоничные признаки наличия инородного тела в лёгком или плевре отсутствуют. Физикальные исследования помогают выявить обострение хронического гнойно-воспалительного процесса. При лёгочной локализации постороннего предмета выслушиваются сухие и разнокалиберные влажные хрипы. Дыхание при эмпиеме плевры резко ослаблено или не проводится в нижние отделы соответствующей половины грудной клетки.
- Лучевых исследований лёгких. Являются основными методами диагностики. На рентгенограммах и КТ лёгких просматриваются рентгенконтрастные инородные тела, заключённые в полость, окружённые зоной перифокального воспаления либо пневмосклероза. Бронхография позволяет обнаружить деформацию бронхов и вторичные бронхоэктазы. Наличие неконтрастных частиц выявляется с помощью плеврографии, фистулографии.
- Бронхоскопии. Относится к дополнительным методам исследования. Редко, при локализации патологического тела вблизи крупного бронха, появляется возможность эндоскопически визуализировать его поверхность и удалить включение с помощью щипцов. Чаще при бронхоскопическом исследовании определяется присутствие гноя, примеси крови в дренирующем бронхе.
С целью обнаружения маркёров воспаления диагностические мероприятия дополняют лабораторными анализами. Для уточнения степени дыхательной или лёгочно-сердечной недостаточности осуществляют определение насыщения крови кислородом, исследование функции внешнего дыхания, электрокардиография. При необходимости назначают консультации пульмонолога, кардиолога, фтизиатра, онколога. В неясных случаях выполняют видеоторакоскопию.
Лечение инородных тел лёгких и плевры
Чужеродные тела подлежат обязательному удалению во время первичной обработки раны. Если такая обработка не выполнялась, последующая тактика ведения пациента зависит от месторасположения и размера предмета. Мелкие инкапсулированные частицы, не причиняющие вреда больному, рекомендуется не удалять из-за высокого риска развития интра- и послеоперационных осложнений. Крупные предметы любой локализации, а также средние, поддерживающие воспалительный процесс или расположенные вблизи корней лёгких, магистральных сосудов подлежат извлечению.
Предпочтение отдаётся малоинвазивным оперативным вмешательствам. Чужеродные тела плевры или локализованные субплеврально, удаляются видеоторакоскопическим доступом. Предметы, расположенные рядом с крупными бронхами, иногда можно извлечь при проведении фибробронхоскопии. В остальных случаях выполняется торакотомия. При сопутствующих нагноительных процессах, бронхоэктазиях осуществляется экономная резекция лёгкого на фоне антибактериальной терапии. В послеоперационном периоде продолжается лечение антибиотиками, назначаются физиотерапевтические процедуры, лечебная физкультура.
Прогноз и профилактика
Прогноз при своевременном удалении постороннего тела благоприятный. Наступает полное выздоровление и восстановление трудоспособности. Хронизация нагноительного процесса приводит к формированию респираторно-сердечной недостаточности и инвалидизации пациента. К первичным превентивным мерам относится осторожное общение с оружием и колюще-режущими предметами, профилактика ятрогении. Удаление инородного тела при первичной хирургической обработке раны является вторичным профилактическим мероприятием.
- Renouard, «Histoire de la medicine» (П., 1948).
- Guardia, «La Médecine à travers les âges».
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Доклиническое изучение противоопухолевой активности производного индолокарбазола ЛХС-1208 // Российский биотерапевтический журнал. 2014. № 1. С. 129.
- https://www.KrasotaiMedicina.ru/diseases/zabolevanija_pulmonology/bronchial-foreign-body.
- https://www.KrasotaiMedicina.ru/diseases/zabolevanija_pulmonology/pleural-foreign-bodies.
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Противоопухолевая активность соединения ЛХС-1208 (N-гликозилированные производные индоло[2,3-а]карбазола) // Российский биотерапевтический журнал 2010. № 1. С. 80.
- Wise, «Review of the History of Medicine» (Л., 1967).
- Скориченко, «Доисторическая M.» (СПб., 1996); его же, «Гигиена в доисторические времена» (СПб., 1996).










