- Причины возникновения папилломы трахеи
- Как лечить папиллому трахеи?
- С какими заболеваниями может быть связано
- Лечение папилломы трахеи в домашних условиях
- Какими препаратами лечить папиллому трахеи?
- Лечение папилломы трахеи народными методами
- К каким докторам обращаться, если у Вас папиллому трахеи
Причины возникновения папилломы трахеи
Опухоль представляет собой доброкачественную пролиферацию эпителия слизистой оболочки трахеи. Она составляет в среднем около 1% всех ее онкологических поражений у взрослых и 60% у детей. Изолированное поражение у взрослых считается чрезвычайно редким. У пожилых людей опухоль может сочетаться с очагами раннего рака трахеи.
Более 100 лет назад MacKenzie выделил ювенильный папилломатоз из пролиферативных заболеваний дыхательных путей и предложил термин «папиллома».
Выделяют два основных вида плоскоклеточных папиллом ювенильный тип, обычно в виде множественных образований (папилломатоз) и плоскоклеточные папилломы взрослых, обычно одиночные.
В 36% случаев множественные папилломы трахеи сочетаются с папилломатозом гортани и представляются в виде цветной капусты или единичных бородавчатых разрастаний на слизистой оболочке. В некоторых случаях папилломы растут эндофитно.
Строма опухоли является продолжением подэпителиального слоя в виде сосочковых выступов («пальцы перчатки») и представлена соединительной тканью, содержащей сосуды. Паренхима напоминает строение эпителиального покрова с укрупненными клетками и увеличенным количеством слоев.
В зависимости от строения стромы выделяют мягкие папилломы (детей и подростков) и плотные. В мягких папилломах соединительная ткань стромы рыхлая с большим количеством сосудов. В плотных папилломах сосудов мало, эпителий содержит массивные пласты ороговевающего эпителия, а строма плотную бессосудистую соединительную ткань. В связи с этим, макроскопически мягкие папилломы имеют интенсивно розовую окраску, а твердые темного цвета с белесоватой поверхностью, напоминающей древесную кору. Многие считают плотные папилломы облигатным предраком.
Папилломы трахеи с погружным ростом характеризуются утолщением эпителиального пласта, увеличением числа базальных клеток с гиперхромными ядрами и их дискомплексацией. Нередко отмечается отшнуровка таких комплексов с увеличением числа митозов. В строме формируются инфильтраты из плазматических и тучных клеток, богатых РНК.
Симптомы папилломатоза гортани
- Охриплость голоса вплоть до полной его потери.
- Затруднение дыхания.
- Приступы удушья (в тяжелых случаях).
- Кашель.
- Одышка.
Основной клинический признак папилломатоза гортани охриплость голоса и нарушения дыхании. Тяжесть заболевания обусловлена частыми рецидивами, которые могут привести к стенозу гортани, возможностью распространении папиллом в трахею и бронхи с последующим развитием лёгочной недостаточности и малигнизации.
Как лечить папиллому трахеи?
В основу лечения папиллом трахеи положены эндоскопические или хирургические методы. При выборе способа учитывают локализацию папиллом, их клиническое течение, общее состояние, возраст больного и данные морфологического исследования. Выздоровлением следует считать полную ремиссию в сроки более 3 лет.
Некоторые специалисты рекомендуют комбинированное лечение или даже только лучевую терапию. Эти методы большинством онкологов отвергаются. Исключение может быть сделано только для папиллом с погружным ростом, да и то при распространенных поражениях. В таких случаях эндоскопическое или хирургическое удаление папиллом трахеи сочетается с облучением, химиотерапией, иммунотерапией, гормонотерапией и др.
При лечении папиллом трахеи следует придерживаться следующих правил.
- У детей проходимость дыхательной трубки стараются восстановить с помощью лазерного или криотерапевтического воздействия в области максимального стеноза. Трахеотомии следует избегать любым путем: повторный стеноз может возникнуть в области стомы на слизистой оболочке и на коже. Обычно рекомендуется удаление только тех разрастаний, которые суживают просвет. Нормальные ткани следует максимально щадить.
- Голос у ребенка нужно сохранять любым путем: должна естественно развиваться речь. Иногда при папилломатозе не остается здоровых участков слизистой оболочки трахеи. Если число папиллом не превышает двадцати, нередко удается радикально удалить все опухоли с прижиганием ножки. Однако полная ремиссия это скорее инволюция, чем радикальное излечение. Рецидив заболевания можно считать правилом, а не исключением.
- Использование вакцин, стероидов, криохирургии чаще дает временный эффект. Главное поддерживать свободное дыхание путем эндоскопических процедур 2 3 раза в год. В последующем наступает спонтанная инволюция новообразований.
Злокачественная трансформация ювенильных папиллом трахеи часто происходит под влиянием ранее перенесенной лучевой терапии или интенсивного курения сигарет. Однако известны случаи малигнизации папиллом трахеи и бронхов у некурящих в возрасте 35 лет. С помощью молекулярных исследований обнаружено распространение ДНК папилломавируса 11 (HPV11) как в папилломах, так и в очагах рака. При этом нельзя было исключить влияния облучения, связанного с повторными рентгенологическими исследованиями на протяжении 20 лет и присоединившегося воспаления.
Операция по удалению папиллом трахеи показана только в следующих случаях:
- опухоль имеет широкое основание;
- папиллома плохо визуализируется при эндоскопии;
- имеется подозрение на малигнизацию;
- отсутствует возможность длительного полноценного эндоскопического мониторинга.
С какими заболеваниями может быть связано
Этиология и патогенез папиллом дискутируется на протяжении многих десятилетий. Существует несколько теорий, свидетельствующих о сложности проблемы.
Наиболее распространена выдвинутая вирусная теория происхождения экзофитных разрастаний. Исследователь успешно привил себе на кожу руки и в горло собаки фильтрат папилломы из детской гортани. Вирусная этиология ювенильных папиллом подтверждается мультицентричностью роста, легкостью переноса этих новообразований из гортани в трахею при инструментальном обследовании и склонностью опухоли к рецидивам после ее удаления (иногда даже в кожном рубце). Рецидивирование обычно наступает в течение 1-4 месяцев, реже — через год.
Некоторые ученые считали, что опухоль распространяется на дыхательные пути в порядке «аэрогенного метастазирования». В последние годы этиологию папиллом связывают с инфицированием вирусом папилломы человека из семейства Papovaviridae. Вирус из пораженных участков бронха типируют как HPV-6 или HPV-11.
В 90-х гг прошлого века ученые методом гибридизации ДНК обследовали 12 больных папилломатозом дыхательных путей. Папилломавирус человека обнаружен у каждого второго больного. При этом обнаружили, что вирус часто поражает участки здорового на вид эпителия, удаленного от опухоли. Выявление HPV 6 и11 указывает на высокую вероятность рецидива после хирургического лечения.
HPV 6 или 11 типов обнаружил во всех шести исследованных папилломах дыхательных путей. В здоровых участках слизистой оболочки шейного отдела трахеи вирус обнаружен у 80% больных, в области бифуркации и бронхах до 100%. Инфицирование верхних дыхательных путей отмечено в 25-50% наблюдений. Таким образом, трахея может служить источником инфекции при папилломатозе.
Папилломы образованны ветвящимися отростками фиброваскулярной стромы, покрытыми утолщенным хорошо дифференцированным многослойным плоским эпителием. Наличие дисплазии в папилломах взрослых следует расценивать, как процесс, подозрительный в отношении злокачествненности. Однако, лишь небольшое количество необлученных папиллом взрослых подвергается малигнизации. Несмотря на то , что папиллома является доброкачественной фиброэпителиальной опухолью, в связи с бурным ростом, частым рецидивированием и имплантационным распространением на другие отделы трахеобронхиального дерева, клинически иногда протекает злокачественно.
Статистика нашей страны не располагает достоверными данными о распространении папилломатоза органов дыхания среди детского и взрослого населения. По данным национальной медицинской службы США в стране каждый год регистрируется до 1500 новых случаев этого заболевания. Есть сведения, что при ювенильном папилломатозе около 10% погибают от рака легкого в относительно молодом возрасте, даже при полной ремиссии папилломатоза.
Первичный изолированный папилломатоз трахеи у детей представляет большую редкость. Условия распространения папиллом из гортани на трахею известны это трахеотомия и последующее трахеальное канюленосительство. Механизм распространения папиллом из гортани на трахею неясен, а имеющиеся на этот счет гипотезы разноречивы. Все же в патогенезе распространения папиллом из гортани на нижележащие дыхательные пути наиболее существенную роль играют травматизация слизистой оболочки трахеи трахеобронхиальной трубкой и само трахеальное дыхание, во время которого воздух с частичками папиллом по падает в трахею, где они реимплантируются.
Возможны разнообразные варианты расположения папиллом трахеи как по уровню, так и по локализации на стенках трахеи, вплоть до полной ее обтурации. Распространенный папилломатоз трахеи встречается чаще, чем ограниченный. Особую опасность у лиц старше 40 лет в единичных случаях представляет малигнизация папиллом.
В зависимости от патогенеза, различали 2 вида папиллом дыхательных путей.
- Множественные плоскоклеточные папилломы с поражением гортани, трахеи и бронхов. Обычно встречаются у детей. Склонны к спонтанной регрессии и самоизлечению в период полового созревания.
- Солитарные плоскоклеточные папилломы, имеющие соединительнотканную строму и выстилку стратифицированным плоскоклеточным эпителием (метаплазия).
Ювенильный тип папиллом чаще встречается у женщин до 21 года. Взрослый тип (одиночные папилломы) возникает преимущественно у мужчин и может быть радикально излечен эндоскопически или хирургически.
Нередко при выраженной атипии метаплазированного эпителия морфологическую картину ошибочно расценивают как прединвазивный или папиллярный рак. Гипердиагностика обычно связана с повышением содержания ДНК в клетках опухоли.
Вместе с тем, у лиц старше 40 лет в единичных случаях возникает малигнизация папиллом. Известны модифицирующие влияния облучения на скорость злокачественной трансформации этой опухоли.
Больных с папилломами дыхательных путей обычно относят к группе повышенного риска, хотя малигнизации в большинстве случаев не происходит на протяжении длительных сроков (30-40 лет).
Цитологическая картина. В мазках обнаруживаются крупные полигональные клетки из поверхностных слоев эпителия. Небольшое пикнотическое ядро с ровными контурами расположено в центре. Обильная прозрачная цитоплазма окрашивается в нежнобазофильные тона. Ядерно-цитоплазматический индекс сдвинут в сторону цитоплазмы.
В процессе малигнизации ядра становятся гиперхромными, «кляксовидными». В утолщеной стекловидной цитоплазме видны признаки ороговения. В отдельных случаях обнаруживаются капли кератогиалина. Клетки отличаются разнообразием величины и формы.
Гистологическая характеристика. Обычно бородавчатые разрастания состоят из пальцевидных выпячиваний плоского эпителия на бессосудистой строме из фиброзной ткани.
Наиболее часто папилломы возникают и рецидивируют в участках поврежденного эпителия. Как правило, здесь локализуются границы соединения плоскоклеточного и респираторного эпителия, а также зоны плоскоклеточной метаплазии. Поэтому в целях профилактики рецидивов во время эндоскопии необходимо тщательно осматривать слизистую оболочку дыхательных путей для выявления скрытых микропаппилом. При этом необходимо обеспечить максимальное щажение здоровых участков слизистой оболочки трахеи и бронхов.
Лечение папилломы трахеи в домашних условиях
В домашних условиях папилломы трахеи не лечатся. Перед применением каких-либо нетрадиционных средств обязательно проконсультируйтесь с врачом. Самолечение часто становится причиной тяжелых осложнений.
Какими препаратами лечить папиллому трахеи?
Применение современных лекарственных препаратов позволяет значительно удлинить промежутки между операциями, а в некоторых случаях и вовсе отказаться от хирургического вмешательства. Причем, медикаментозной терапии лучше всего поддаются наиболее агрессивные формы папилломатоза, которые плохо лечатся хирургическим способом.
Такие успехи стали возможны после того, как был выделен возбудитель заболевания — вирус папилломы человека, а именно определенные его разновидности: 6-й и 11 -и типы.
В настоящее же время наибольшей популярностью в лечении папиллом трахеи пользуются интерфероны (интераль, реаферон), применяются лекарства, способствующие выработке организмом собственных интерферонов (циклоферон, амиксин и др.). Установлено, что интерфероны — важная составляющая противовирусного иммунитета, и этим обусловлен их выбор для лечения больных папилломатозом.
Вполне понятен и выбор другой группы лекарств — противовирусных, поскольку заболевание имеет вирусную природу. К числу противовирусных средств, которые используют для лечения респираторного папилломатоза, относят цидофовир, ацикловир и др. Приобрел популярность относительно новый антивирусный препарат Аллокин-альфа.
Применяют и препараты, замедляющие размножение клеток, — цитостатики. Поскольку это очень сильнодействующие вещества (их используют в онкологии), для лечения папилломатоза гортани у детей их применяют только местно: смазывают поверхность голосовых складок после удаления папиллом или вместо хирургического лечения. Наиболее широко применяют для этой цели подофиллин, растительный препарат из смеси различных соединений, получаемых из корневищ и корней подофилла щитовидного. Для смазывания голосовых складок используют также сок каланхоэ.
Все более широкое применение находит в последние годы новая группа лекарств, так называемая цитокиновая терапия. Из числа лекарственных препаратов этой группы для лечения респираторного папилломатоза используют ронколейкин.
Важную роль играет лечение послеоперационного ларингита — антибиотикотерапия, местная и общая противовоспалительная терапии. Допустимо местное применение цитостатиков, противовирусных препаратов и лекарственных средств, влияющих на уровень метаболитов эстрогена и др. На основании исследования иммунного статуса проводит иммунокоррекцию.
Лечение папилломы трахеи народными методами
Форумы и другие источники часто предлагают и народные средства лечения папиллом трахеи. Например, смазывания горла настоем чистотела, чесноком, хозяйственным мылом и др. Однако, важно помнить, что чистотел — это ядовитое растение, особенно опасное для детей, более того, есть доказательства, что он может способствовать перерождению образований в злокачественные формы! При обнаружении первых симптомов или признаков папиллом трахеи обращайтесь за очной консультацией в медицинское учреждение.
К каким докторам обращаться, если у Вас папиллому трахеи
При подозрении на папиллому трахеи Вам необходимо обратиться за консультациями к отоларингологу и/или онкологу.
Доктора проведут осмотр и такие диагностические процедуры:
- Молекулярное и гистологическое исследование биоптата с применением методов гибридизации in situ и ПЦР.
- Прямую ларинготрахеоскопию (проводится с использованием специальной гибкой эндоскопической техники).
- Компьютерную томографию
- Микроларингоскопию
- Микроларингостробоскопию
Также лечащим врачом могут быть проведены фотодинамическое эндоскопическое и аутофлюоресцентное исследования, они позволяют четко определить границы опухолевого разрастания и выявить скрытые очаги папилломы. При микроларингоскопии картина папилломатоза очень характерна — образование имеет вид ограниченных, чаще множественных сосочковых разрастаний с мелкозернистой поверхностью и по внешнему виду напоминает тутовую ягоду. Цвет её зависит от наличия сосудов, толщины слоя и ороговения эпителия, поэтому папиллома может менять окраску в различные периоды своего развития от красного, бледно-розового до белого.
Для уточнения и подтверждения диагноза онколог может назначить дифференциальную диагностику с туберкулёзом и раком гортани. Окончательный диагноз устанавливают при гистологическом исследовании.
Лечение других заболеваний на букву — п
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Полипы трахеи и бронхов, хирургическое удаление
Полипами в медицине называют новообразования, которые растут над поверхностью слизистой оболочки. Они встречаются в разных органах: желудке, кишечнике, желчном пузыре, полости носа и придаточных пазухах, мочевом пузыре. В трахее и бронхах полипы обнаруживаются редко. Они могут достигать больших размеров и нарушать дыхание, перерождаться в злокачественные опухоли. Поэтому таким пациентам показано хирургическое лечение. Чаще всего операцию можно провести без разрезов, эндоскопически.

Наш эксперт в этой сфере:
Торако-абдоминальный хирург, онколог, заведующий отделением хирургии
Позвонить врачу
В целом доброкачественные новообразования трахеобронхиального дерева — редкое явление. Исследования показывают, что в 80-90% случаев первичные опухоли трахеи и бронхов являются злокачественными. Причем, по классификации их объединяют в одну большую группу со злокачественными опухолями легких. Это еще одна причина, почему обнаруженный полип нужно удалять — есть вероятность того, что в нем будут обнаружены раковые клетки.
Но даже первичные злокачественные опухоли трахеи и бронхов — редкое явление. В крупных дыхательных путях чаще всего встречается рак, который вторгся сюда из других органов, таких как пищевод, щитовидная железа, гортань.
В клинике Медицина 24/7 доступны все виды современной диагностики, в том числе эндоскопия дыхательных путей. Исследования выполняются с применением новейшего оборудования от ведущих производителей. Наши опытные врачи оперативно установят правильный диагноз и назначат оптимальное лечение.
Причины возникновения, классификация
Один из ранних отчетов, позволяющих судить о распространенности доброкачественных опухолей трахеобронхиального дерева, был опубликован специалистами из американской клиники Mayo. с С 1945 по 1956 годы было проведено 11 626 бронхоскопий, и во время них было обнаружено 13 доброкачественных эндобронхиальных новообразований. После оценки гистологического строения этих опухолей были выявлены наиболее распространенные разновидности. Ими оказались:
- рецидивирующий респираторный папилломатоз — он находится на первом месте, его причиной является инфекция, вызванная вирусом папилломы человека (ВПЧ);
- гранулярно-клеточная миобластома;
- липома — доброкачественное новообразование из жировой ткани;
- аденома — опухоль из железистого эпителия;
- фиброма — опухоль из плотной соединительной ткани;
- полипы;
- хондрома — опухоль из хрящевой ткани;
- лейомиома — доброкачественное новообразование из гладкомышечных клеток;
- гемангиома — образование, представляющее собой клубок из неправильно развившихся, расширенных кровеносных сосудов.
Полипы в бронхах впервые были описаны в 1932 году. К 1940 году в мировой литературе было описано 40 выявленных случаев. Как показала практика, после того, как появились антибиотики, полипы в дыхательных путях стали встречаться намного реже. Это натолкнуло ученых и врачей на мысль, что данные новообразования чаще всего являются скорее не доброкачественными опухолями, а возникают в результате воспаления. Также появилась теория, согласно которой полип образуется в месте, где произошел разрыв слизистой оболочки. В процессе заживления разрастается грануляционная ткань, которая затем замещается фиброзной тканью и эпителизируется. Сам разрыв может происходить
из-за
инородного тела, инфекционных заболеваний, сильного кашля при вдыхании дыма, а также иных раздражителей.
В настоящее время окончательной классификации трахеобронхиальных полипов не существует. Так как эти новообразования встречаются очень редко, классифицировать их сложно. Чаще всего применяется упрощенная система, разработанная Дреннаном и Дугласом. В соответствии с ней полипы трахеи и бронхов делятся на три типа:
- Множественный папилломатоз — заболевание, которое зачастую вызывает вирус папилломы человека. Распространенность этого заболевания составляет 2 случая на 100 тысяч населения, чаще всего им страдают мужчины. Заражение папилломавирусной инфекцией зачастую происходит еще в детстве, и затем она протекает в хронической форме, иногда бессимптомно, иногда с обострениями, которые развиваются на фоне стрессов, снижения иммунитета. Когда вирусная папиллома достигает больших размеров, она начинает перекрывать дыхательные пути и приводит к дыхательной недостаточности. Новообразование чаще всего можно удалить эндоскопически, однако, от самого вируса избавиться уже не получится — он остается в организме до конца жизни. Поэтому возможны рецидивы. Также вирусная папиллома может со временем трансформироваться в злокачественную опухоль, так как вирус вызывает генетические нарушения в клетках. Встречаются ситуации, когда множественный папилломатоз возникает в детстве и проходит по мере взросления.
- Солитарная (единичная) папиллома также чаще всего встречается у мужчин, обычно возникает в возрасте 40-70 лет. Новообразование располагается на слизистой оболочке на широком основании и имеет бугристую поверхность.
- Воспалительные полипы обычно представлены единичными новообразованиями. Они состоят из фиброзной соединительной ткани, слизистая оболочка вокруг них отечна, в ней отмечается воспалительный процесс.

Симптомы
Доброкачественные опухоли трахеи не вызывают симптомов, пока не достигают размеров, вызывающих выраженное нарушение прохождения воздуха. Но, даже когда симптомы возникают, они неспецифичны и очень сильно напоминают проявления бронхиальной астмы и других заболеваний. Это приводит к поздней диагностике.
Возможные признаки заболевания:
- свистящее, шумное, затрудненное дыхание;
- одышка;
- кашель;
- частые респираторные инфекции;
- дыхательная недостаточность, в наиболее тяжелых случаях — удушье, которое может привести к смерти;
- затруднение глотания, охриплость голоса — при сдавлении пищевода, поражении гортани.
Эти признаки могут указывать как на доброкачественную опухоль, так и на злокачественное новообразование. Если они возникли, не стоит списывать их на частые инфекции из-за ослабленного иммунитета или хронический бронхит. Нужно как можно быстрее посетить врача и провериться.
Запишитесь на прием к одному из ведущих врачей-специалистов в клинике Медицина 24/7.
Мы вам перезвоним
Оставьте свой номер телефона
Методы диагностики
По результатам осмотра и аускультации (выслушивания легких с помощью фонендоскопа) диагностировать полип трахеобронхиального дерева очень сложно. Чаще всего у врача возникает подозрение на бронхиальную астму или ХОБЛ (хроническую обструктивную болезнь легких). Зачастую эти диагнозы оказываются верными, но опытные клиницисты всегда помнят о правиле «не всё, что хрипит — астма». Чтобы установить правильный диагноз, нужно провести тщательное обследование, включающее следующие диагностические процедуры:
- Эндоскопическое исследование трахеи и бронхов. Врач осматривает слизистую оболочку, обнаруживает патологические образования и может сразу провести биопсию — получить образец ткани для изучения под микроскопом.
- Компьютерная томография — весьма информативный метод диагностики, который позволяет оценить размеры, локализацию патологического образования, степень стеноза дыхательных путей, состояние окружающих тканей и близлежащих лимфатических узлов.
- Функциональные легочные тесты помогают выявить дыхательную недостаточность, оценить ее степень.
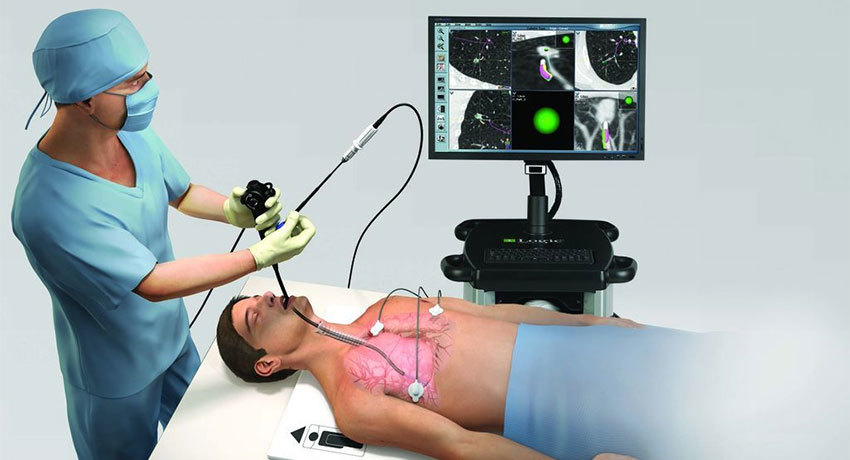
Разновидности хирургических вмешательств
Многие новообразования на поверхности слизистой оболочки трахеи и крупных бронхов можно удалить без разрезов, во время эндоскопии. Если полип находится на ножке, то его можно срезать с помощью специального инструмента в виде проволочной петли, на которую подается электрический ток. Можно прибегнуть к вырезанию опухоли с помощью жесткого бронхоскопа. В настоящее время применяется лазерная хирургия: через бронхоскоп на новообразование воздействуют с помощью лазера высокой интенсивности, который «сжигает» ткань. Также используют аргоноплазменную коагуляцию: «выжигание» опухоли с помощью прицельного воздействия аргоновой плазмой.
При обширном поражении, которое не удается удалить эндоскопическим способом, прибегают к открытой операции. Просвет трахеи или бронха вскрывают и удаляют опухоль.
Также при различных новообразованиях трахеи и бронхов могут быть выполнены следующие разновидности хирургических вмешательств:
- Операция по удалению пораженного участка трахеи. К такому вмешательству прибегают в основном при злокачественных опухолях. В случае с доброкачественными новообразованиями это крайняя мера.
- Микро-дебридинг — процедура, во время которой в трахею вводят трубку со специальным инструментом — микро-дебридером. Он буквально прогрызает опухоль и восстанавливает проходимость дыхательных путей.
- Стентирование трахеи — паллиативное эндоскопическое вмешательство, которое обычно применяют при неоперабельном раке. В заблокированный участок органа устанавливают стент — трубку с сетчатой стенкой. Он расширяет место стеноза и обеспечивает свободное прохождение воздуха.
Удаляя полипы и другие доброкачественные новообразования трахеобронхиального дерева, врачи в клинике Медицина 24/7 стремятся не только полностью убрать опухоль, но и выполнить операцию аккуратно, бережно, максимально сохранив нормальные ткани. Современное оснащение клиники позволяет выполнять разные типы хирургических вмешательств любой степени сложности.
Материал подготовлен врачом-онкологом, торако-абдоминальным хирургом, заведующим отделением хирургии клиники «Медицина 24/7» Коротаевым Александром Валерьевичем.
- Sprengel, «Pragmatische Geschichte der Heilkunde».
- Patil H., Tiwari R. V., Repka M. A. Recent advancements in mucoadhesive floating drug delivery systems: A mini-review. Journal of Drug Delivery Science and Technology. 2016; 31: 65–71.DOI: 10.1016/j.jddst.2015.12.002.
- https://www.eurolab.ua/treatment/429.
- https://medica24.ru/zabolevaniya/polipy-trahei-i-bronhov.
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Противоопухолевая активность соединения ЛХС-1208 (N-гликозилированные производные индоло[2,3-а]карбазола) // Российский биотерапевтический журнал 2010. № 1. С. 80.
- ОФС.1.2.1.2.0003.15 Тонкослойная хроматография // Государственная фармакопея, XIII изд.
- М.П. Киселева, З.С. Смирнова, Л.М. Борисова и др. Поиск новых противоопухолевых соединений среди производных N-гликозидов индоло[2,3-а] карбазолов // Российский онкологический журнал. 2015. № 1. С. 33-37.










