Лекарства для астматиков
Методика лечения бронхиальной астмы — это совокупность базисного и симптоматического методов, применяются препараты, контролирующие механизм самого заболевания, а также виды лекарств, облегчающих приступы удушья. К сожалению, полностью вылечить бронхиальную астму, избавиться от заболевания навсегда невозможно, но грамотно подобранная медикаментозная терапия позволит контролировать лекарствами течение болезни и свести к минимуму различные риски, связанные с астмой.
| Базисные лекарства | Симптоматические препараты |
|
|
Базисные препараты, их вид и дозировку, форму приёма, схему лечения определяет только лечащий врач, а средства неотложной помощи — те, что всегда должны быть под рукой при бронхиальной астме — не возбраняется менять по индивидуальной переносимости состава. Наиболее распространённая форма лекарств для быстрого снятия приступа бронхиальной астмы — ингаляторы с бронхорасширяющими препаратами короткого действия.
Содержание
Гормоны при бронхиальной астме
Кромоны — при лёгкой степени бронхиальной астмы
Другие средства для лечения астмы
Препараты для снятия приступов бронхиальной астмы
Бронхолитики и комбинированные препараты при астме
Ксантины для расслабления гладкой мускулатуры бронхов при астме
Для лечения хронического воспалительного заболевания дыхательной системы с рецидивами требуется не только приём назначенных врачом лекарств, но также и соблюдение определенной диеты, исключение вредных привычек, по возможности избавление от стрессов, нервного напряжения. Несмотря на то, что лечение подразумевает только облегчение тяжести заболевания, не стоит игнорировать рекомендации врача относительно сопроводительных мер безопасности. При своевременном и ответственном лечении астмы можно добиться существенного улучшения состояния, снижения потребности в препаратах, повышения качества жизни.
Гормоны при бронхиальной астме
Глюкокортикостероиды для лечения этого заболевания выбираются по их активности: высокой, умеренной или низкой. Такие препараты удобнее и эффективнее применять ингаляционно, дополнительно глюкокортикоиды производят выраженный противовоспалительный эффект. Дозировка при курсах лечения астмы требует постоянного пересмотра, средние и низкие дозы гормональных препаратов в большинстве ситуаций предпочтительнее.
Астматикам, независимо от степени тяжести заболевания, чаще назначаются кортикостероиды на основе Будесонида, Беклометазона или Флутиказона — эти виды лекарств наиболее щадяще воздействуют на другие системы организма, но в то же время эффективны при терапии бронхиальной астмы. Действуют комплексно, что делает лечение более бережным, поскольку нет необходимости пользоваться разными препаратами узкого спектра.
Действующее вещество Будесонид — восстанавливает естественную реакцию организма на бронхорасширяющие препараты, оказывает противоаллергический и противовоспалительный эффект. Не назначается детям до 6 лет, при беременности только при объективной оценке пользы для матери против риска для ребенка.
Названия средств на основе Будесонида: Пульмикорт (суспензия для ингаляций), Пульмикорт Турбухалер (порошок), Будесонид-Натив (раствор), Будесонид ИзиХейлер (порошок), Бенакорт (раствор), Буденит Стери-Неб (суспензия для ингаляций), Пульмибуд (суспензия), Новопульмон Е-Новолайзер (микрогранулы), БудиЭйр (раствор).
Комбинированными препаратами Будесонида и Сальбутамола пользуются и при длительном лечении заболевания, и для купирования приступов бронхиальной астмы: Форадил Комби, Формисонид-Натив, Симбикорт Турбухалер, ДуоРесп Спиромакс, Симбикорт Рапихалер, Биастен (порошок).
Действующее вещество Беклометазон — при лечении уменьшается секреция слизи, расслабляется гладкая мускулатура бронхов, препаратами можно снять отечность, выраженность аллергических приступов при бронхиальной астме, снизить дозы приёма пероральных кортикостероидов. Детям только после 6 лет, не назначается в I триместре беременности, далее — по показаниям.
Виды препаратов на основе Беклометазона: Беклоджет 250 (раствор), Бекломет ИзиХейлер (порошок), Кленил УДВ (суспензия).
Комбинированные виды лекарств с Бекламетазоном назначаются, в том числе, при зависимости от кортикостероидов и при тяжёлых течениях бронхиальной астмы, многонаправленное действие препаратов удобно использовать для купирования острых приступов: Беклофорт Евохалер, СабаКомб, Фостер Некст Хейлер.
Действующее вещество Флутиказон (препарат Фликсотид) — кортикостероиды с высокой активностью, не вызывают гормональных сбоев, не влияют на функциональность других систем организма (ЖКТ, нервная деятельность, сердечнососудистая сеть). У препаратов противоаллергическое, противовоспалительное действие, применяется и для купирования острых приступов бронхиальной астмы, и для длительного лечения заболевания. Детям разрешен с 5 лет, при беременности и лактации назначается только при крайней необходимости.
Большее распространение при бронхиальной астме имеют комбинированные средства с Флутиказоном: Салтиказон Натив (порошок), Серофло (капсулы), Серофло Мультихалер (порошок), Серетид (порошок), Респисальф (капсулы с порошком), ЭрФлюСал (порошок), Пефсал (аэрозоль).
Кромоны — при лёгкой степени бронхиальной астмы
Также известные, как стабилизаторы мембран тучных клеток — одних из тех, что провоцируют воспалительный процесс — действуют во многом, как и гормональные препараты, не являясь при этом гормонами. Смысл замены кортикостероидов на кромоны есть только в том случае, если бронхиальная астма протекает в лёгкой или (реже) среднетяжёлой форме. В прочих ситуациях следует выбрать другие виды препаратов от астмы, с более высокой эффективностью.
Препаратами-кромонами пользуются для облегчения ночной симптоматики при астме, также при высокой потребности в бронхорасширяющих лекарствах. Терапия кромонами уменьшает частоту их приёма, улучшая качество дыхания. Совместимы с большинством гормональных и других препаратов для лечения заболевания, оказывают противоаллергическое действие. Назначаются детям старше 12 лет, при беременности разрешены на II и III триместрах (под контролем врача), при лактации кромоны отменяются.
На основе Недокромила натрия — аэрозоли для ингаляций Тайлед и Тайлед Минт;
На основе Кромоглициевой кислоты — в аэрозолях Интал, Талеум, Кромоген, Кропоз, Кромоген Лёгкое дыхание, Кромгликат натрия;
Порошок для ингаляций — Кромолин;
Растворы — КромоГексал;
Назальные спреи (только при астме в лёгкой форме!) — Кромоглин, КромоГексал, Стадаглицин.
Другие средства для лечения астмы
Бета2-адреномиметики и блокаторы лейкотриенов, в отличие от ингаляционных лекарств от астмы, выпускаются в разных формах, а назначаются строго по объективной необходимости. В числе прочих методов при лечении разных форм бронхиальной астмы (аллергическая, профессиональная, смешанная, атопическая и т.д.) применяются и таблетки глюкокортикостероидов — Преднизолон, Полькортолон, Метипред.
• Бета2-адреномиметики
Наибольшей известностью пользуются препараты на основе Салметерола и огромная группа средств Сальбутамола: нередко эти действующие вещества можно найти в комбинации с глюкокортикостероидами.
Сальбутамол и его производные (более 40 торговых наименований, полный список и наличие уточняйте в аптеке), обеспечивают максимальную скорость действия при лечении заболевания и приступа, даже в минимальной дозировке лекарства обеспечивают устойчивый, продолжительный эффект до 4-5 часов. В виде растворов для ингаляций разрешены детям с полуторагодовалого возраста, при беременности и лактации этими препаратами пользоваться не рекомендуются.
Средства Салметрола помогают удерживать эффект расширения бронхов до 12 часов, также угнетающе действуют на лейкотриены, предупреждая воспалительные процессы, снижает реакцию на аллергены. К препаратам Салметрола чаще обращаются для лечения аллергической формы бронхиальной астмы. Детям такие средства назначают после 4 лет, для беременных и кормящих — только под строгим контролем врача, угрозе жизни при отсутствии более безопасных вариантов терапии.
Кроме того, выбор селективных бета2-адреномиметиков может быть сделан из средств на основе других действующих веществ:
- Фенотерол — препараты расслабляют гладкую мускулатуру бронхов, но при этом увеличивается частота сердечных сокращений. Средства, содержащие Фенотерол, не разрешены в период лактации и на I триместре беременности. Детям назначаются с 6-летнего возраста.
- Формотерол — по действию схож с лечением Салметеролом, но у препаратов Формотерола больше ограничений к применению, если есть заболевания сердечнососудистой системы. Назначение детям возможно с 5 лет, при отсутствии противопоказаний, беременным и кормящим женщинам препараты не разрешены.
• Препараты лейкотриеновых блокаторов
Позволяют быстро и максимально безопасно снять воспалительный процесс в бронхах, облегчить состояние гиперреактивности, усиливают секрецию слизи. Выпускаются в форме пероральных и жевательных таблеток. Чаще для лечения бронхиальной астмы обращаются к препаратам на основе двух действующих веществ:
- Монтелукаст — торговые наименования Экталуст, Монтелар, Монлер, Сингуляр, Синглон;
- Зафирлукаст — в аптеке можно найти, как Аколат.
Препараты для снятия приступов бронхиальной астмы
Бронхолитики и комбинированные средства при астме — уже упомянутые лекарства на основе Беклометазона и других ингаляционных препаратов: Аэронатив, Беклазон Эко, Беклазон Легкое дыхание, Беклоспир, Кленил джет, Плибекот, Бекотид, Сальмекорт, Тевакомб, Серетид Мультидиск, Тевакомб Мультихалер, Серофло Инхалер.
Ксантины для расслабления гладкой мускулатуры бронхов при астме — одни из «старожилов» среди средств от бронхиальной астмы. К этой группе обращаются, в том числе, когда другие базовые виды препаратов оказываются неэффективными. Расслабляют гладкую мускулатуру крупных и средних бронхов, оказывают противовоспалительное действие, усиливают мукоциркуляцию, уменьшают отечность слизистой оболочки бронхов.
Примеры действующих веществ группы ксантинов: Аминофиллин, Доксофиллин, Теофиллин. Не показаны для применения при беременности и лактации, не назначаются детям до 18 лет.
Выбор бронхорасширяющего препарата
Хроническая обструктивная болезнь легких (ХОБЛ), при которой происходит прогрессирующее не полностью обратимое ограничение воздушного потока в дыхательных путях, развивается постепенно. Как правило, больные обращаются за помощью уже на поздних стадиях заболевания, когда появляется дыхательная недостаточность. Лечение таких пациентов представляет собой сложную задачу и не всегда дает ожидаемые результаты.
Причины и последствия
Среди основных факторов риска, способствующих развитию ХОБЛ, можно выделить два: курение (активное и пассивное) и загрязнение воздуха, причем первый имеет решающее значение. Определенную роль играют частые инфекции нижних дыхательных путей в детстве.
В большинстве случаев ХОБЛ можно предотвратить, но она с завидным постоянством отвоевывает строчку за строчкой в печальном рейтинге заболеваний, наиболее часто становящихся причинами смерти. По прогнозам экспертов ВОЗ, при отсутствии срочных мер, направленных, в первую очередь, на сокращение потребления табака, смертность от ХОБЛ в ближайшие 10 лет возрастет более чем на 30% , и займет третье место в перечне ведущих причин смерти.
Все хуже и хуже
ХОБЛ начинается с гиперсекреции слизи с последующим нарушением функции мерцательного эпителия, развивается бронхиальная обструкция, которая приводит к формированию эмфиземы легких, нарушению газообмена, дыхательной недостаточности, легочной гипертензии, увеличению и расширению правых отделов сердца в результате повышения артериального давления в малом круге кровообращения (легочного сердца). К заболеванию могут также присоединяться остеопороз, депрессия, анемия.
Расширяем бронхи
Цель лечения ХОБЛ — снижение темпов прогрессирования болезни, уменьшение частоты и продолжительности обострений, повышение переносимости физической нагрузки и улучшение качества жизни. Основные препараты для лечения ХОБЛ — бронхолитики, применяемые по потребности или на регулярной основе, для предупреждения или уменьшения симптомов и обострений. Важное место среди них занимают бета2-адреномиметики, обладающие выраженной бронхоспазмолитической активностью , — например, сальбутамол (Сальбутамол-Тева, Вентолин, Сальбутамол-МХФП и др.), который:
— расслабляет гладкую мускулатуру дыхательных путей, предупреждая или купируя спазмы бронхов
— снижает сопротивление в дыхательных путях
— увеличивает жизненную емкость легких.
В рекомендуемых терапевтических дозах сальбутамол не оказывает отрицательного влияния на сердечно-сосудистую систему, не вызывает повышения артериального давления. Еще одна важная отличительная особенность сальбутамола — быстрота действия на бронхиальную обструкцию: улучшение дыхания ощущается уже в течение нескольких минут. Назначают бета2-адреномиметики чаще всего в ингаляциях, так как при этом действующее вещество сразу попадает непосредственно в бронхи.
Критерии выбора
Как помочь посетителю с рецептом на сальбутамол определиться с конкретным препаратом? Для этого необходимо учесть его ожидания от приобретаемого лекарства. Как правило, помимо эффективности ЛС, для покупателя имеет большое значение авторитет производителя, качество препарата и доступная цена.
С учетом этих соображений оптимальным выбором может стать Сальбутамол-Тева (производится в Ирландии) компанией Тева — одной из 15 крупнейших фармацевтических компаний мира с более чем столетней историей и 60 отделениями в различных странах.
Качество препаратов производства компании Тева соответствует самым строгим международным стандартам и подтверждено положительными заключениями регулярно проводимых инспекций FDA (Управление по контролю за пищевыми продуктами и лекарственными препаратами, США) и ЕМЕА (Европейское агентство по оценке качества лекарственных средств). Биологическая и фармацевтическая эквивалентность генериков Тева подтверждена исследованиями биоэквивалентности оригинальным препаратам, проводившимися при регистрации на территории России. Так, Сальбутамол-Тева содержит то же действующее вещество, что и оригинальный препарат, и предполагает одинаковую с ним эффективность и безопасность фармакотерапии. При этом Сальбутамол-Тева — наиболее доступный аэрозоль сальбутамола из расчета стоимости 1 дозы: в среднем он дешевле большинства отечественных аналогов и оригинального препарата более чем в 2 раза .
Сальбутамол-Тева удобен для пациентов с ХОБЛ еще и тем, что содержит 200 доз действующего вещества, в отличие от отечественных аналогов, содержащих по 90 доз, поэтому он не закончится в самый неподходящий момент.
Все эти аргументы помогут покупателю развеять сомнения, а провизору — быстро подобрать доступное по цене и достойное по качеству ЛС, крайне необходимое огромному количеству больных, которым поставлен диагноз ХОБЛ.
Николай Литвак
Бронхоспазм (Бронхиолоспазм, Бронхоспастический синдром)
Бронхоспазм — это патологическое состояние, возникающее в результате сужения просвета бронхов среднего и малого калибра, обусловленного спазмом гладкомышечных волокон, отёком слизистой оболочки и нарушением дренажной функции дыхательных путей. Проявляется чувством нехватки воздуха, экспираторной одышкой, непродуктивным или малопродуктивным приступообразным кашлем. Диагностика синдрома основывается на клинических данных, физикальных и функциональных исследованиях. Осуществляется патогенетическая консервативная терапия бронхолитиками, антигистаминными препаратами и кортикостероидами.
Общие сведения
Бронхоспазм (бронхоспастический синдром, бронхиолоспазм) является симптомокомплексом, характеризующим течение ряда заболеваний респираторного тракта, возникающим при аллергических реакциях, некоторых интоксикациях и иных состояниях. Медицинские работники чаще всего сталкиваются с этим синдромом у больных бронхиальной астмой, составляющих 5-10% населения. Аллергический бронхоспазм встречается в 2% случаев всех форм лекарственной непереносимости. Обструкция дыхательных путей возникает у 5% людей при значительных физических нагрузках, среди спортсменов этот показатель достигает 25%. Большую опасность для жизни пациента представляет тотальное сужение просвета бронхов во время наркоза.
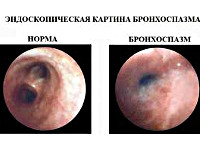
Бронхоспазм
Причины бронхоспазма
Бронхоспастический синдром является полиэтиологической патологией. Первичный бронхоспазм как основное проявление бронхиальной астмы формируется на фоне гиперреактивности бронхов, появляющейся при наличии генетической предрасположенности (или без таковой) под влиянием пыльцевых, пылевых, эпидермальных и других аллергенов или раздражителей. Вторичный спазм гладкой мускулатуры дыхательных путей может быть обусловлен следующими патологическими состояниями:
- Аллергические реакции. На повторное внедрение аллергена организм иногда отвечает резким сужением просвета воздухоносных путей. К появлению такой реакции часто приводит пероральный приём или парентеральное введение лекарственных средств, вакцин и сывороток. Реже бронхоспазм возникает из-за непереносимости определённых продуктов питания, при укусах насекомых.
- Инфекционно-воспалительные процессы. Включают острые и хронические бронхолёгочные заболевания бактериальной (в том числе туберкулёз) и вирусной природы. Синдром бронхиальной обструкции осложняет течение ХОБЛ, хронического бронхита и бронхоэктатической болезни, выявляется при микозах и гельминтозах лёгких, заболеваниях респираторного тракта, вызванных простейшими.
- Гемодинамические нарушения. Вторичное сужение бронхиального просвета часто сопровождает нарушения кровообращения в малом круге. Симптомы бронхоспастического состояния присутствуют при тромбоэмболии лёгочных артерий, синдроме Аэрса, стенозе митрального клапана и некоторых других пороках.
- Обтурация бронхов. Бронхоспазм нередко становится первым признаком обтурации участка воздухоносного пути. Может провоцироваться эндобронхиальным ростом опухоли, аспирацией инородного тела, закупоркой просвета органа вязкой мокротой при муковисцидозе, компрессией бронха извне увеличенными лимфоузлами и образованиями.
- Действие ирритантов и токсинов. Ирритативное действие на бронхи оказывает вдыхание кислотных и щелочных соединений, инсектицидов и ядохимикатов, термические ожоги дыхательных путей. Периоперационная бронхоконстрикция развивается в результате механического раздражения слизистой оболочки трахеобронхиального дерева во время интубации трахеи. Токсический бронхоспазм вызывается холиномиметиками, бета-адреноблокаторами и некоторыми другими препаратами.
У ряда пациентов наблюдается бронхоспастическое состояние неврогенного генеза, формирующееся при непосредственном раздражении блуждающего нерва, на фоне психических расстройств и органического поражения головного мозга. Вторичный бронхоспазм обнаруживается у больных, страдающих лёгочной формой различных аутоимунных процессов, при эндокринной патологии и некоторых редких заболеваниях дыхательной системы.
Патогенез
Бронхоспазм является конечным результатом сложного процесса, регулируемого вегетативной нервной системой. Он возникает при преобладании влияния парасимпатического отдела, отвечающего за сокращение гладкомышечных волокон бронхиальной стенки. Под действием аллергенов, биологически активных веществ, токсинов и ирритантов, при механическом раздражении вагусного нерва происходит высвобождение большого количества ацетилхолина — медиатора, возбуждающего парасиматическую нервную систему. Одновременно угнетается синтез ацетилхолинэстеразы — разрушающего ацетилхолин фермента, блокируются рецепторы расслабляющей бронхи симпатоадреналовой системы.
Развивается обратимое утолщение стенки бронха, выявляется отёк подслизистого слоя. Гипертрофируются бронхиальные железы, увеличивается продукция слизи. Нарушаются дренажная и вентиляционная функции воздухоносных путей. Уменьшается скорость потока выдыхаемого воздуха. Из-за нарушения альвеолярной перфузии формируется гипоксия, приводящая к усилению работы дыхательной мускулатуры. Участие вспомогательных мышц в акте дыхания увеличивает потребление организмом кислорода, что усугубляет гипоксию. При отсутствии лечения может наступить утомление дыхательной мускулатуры, при котором еще больше снижается эффективность вентиляции, повышается содержание углекислого газа в крови.
Классификация
По этиологии бронхоспазм делится на первичный, обусловленный гиперреактивностью бронхов при бронхиальной астме, и вторичный, появляющийся при других патологиях. Вторичный бронхоспастический синдром классифицируется по непосредственной причине возникновения и механизму развития, может быть обратимым и необратимым, лёгким, среднетяжёлым и тяжёлым. В зависимости от распространённости процесса различают следующие виды бронхоспазма:
- Локальный. Гладкие мышцы бронхиальных стенок спазмированы на небольшом участке дыхательных путей. Состояние развивается при попадании в бронх инородного предмета, эндобронхиальном росте новообразования.
- Парциальный. Процесс является распространённым, поражает мелкие, а иногда и средние бронхи. Сохраняются зоны нормально вентилируемой альвеолярной ткани. Нарушение чаще обнаруживается при патологии органов дыхания и реакциях гиперчувствительности. Приводит к дыхательной недостаточности.
- Тотальный. Проявляется резким одномоментным спазмом гладкой мускулатуры всех крупных, средних и мелких бронхов. Характерен для астматического статуса. Иногда выявляется во время оперативного вмешательства при введении пациента в наркоз.
Симптомы бронхоспазма
Клиническая картина патологического состояния во многом зависит от этиопатогенеза и распространённости процесса. В большинстве случаев присутствует непродуктивный приступообразный кашель. Иногда в конце приступа отделяется скудное количество светлой слизистой мокроты. Пациент жалуется на внезапно появившееся стеснение в груди, ощущение нехватки воздуха и затруднение выдоха. Больной испытывает чувство страха, не может спать. Иногда одышка носит смешанный характер, редко — инспираторный. Пациент, а нередко — и окружающие его люди слышат свистящие хрипы.
Затруднение дыхания усиливается в горизонтальном положении. В тяжёлых случаях больной вынужден сидеть с опущенными вниз ногами, чуть наклонившись вперёд и опираясь на руки, или лежать на животе со свешенной вниз головой. Аллергический бронхоспазм часто сопровождается ринореей, слезотечением, кожными высыпаниями по типу крапивницы, отёками в месте инъекции или укуса насекомого. Обструкции, развивающейся на фоне инфекционного заболевания, сопутствуют лихорадка, общее недомогание, признаки основной патологии.
Гемодинамический бронхоспазм сочетается с болями в груди, кровохарканьем и нарушением сердечного ритма. Характер кашлевого приступа, вызванного аспирацией инородного предмета, изменяется при перемене положения тела. При тотальной бронхоконстрикции состояние пациента крайне тяжёлое. Наблюдается утрата сознания, кожные покровы становятся синюшными. Несмотря на выраженное тахипноэ (частота дыхательных движений достигает 60 за минуту), дыхательные шумы не выслушиваются. Выявляется резкое снижение артериального давления, тахикардия.
Осложнения
Своевременно начатое адекватное лечение позволяет полностью и без последствий купировать бронхоспазм. В лёгких случаях проходимость бронхов восстанавливается самостоятельно. Самым грозным осложнением является трансформация парциальной бронхоконстрикции в тотальную, наблюдающаяся при утяжелении астматического статуса. Это состояние ежегодно приводит к гибели более 200 тысяч человек, страдающих бронхиальной астмой. От 3 до 20% случаев смерти в состоянии наркоза при хирургических вмешательствах происходит из-за бронхоспазма.
Диагностика
Первичные диагностические мероприятия обычно осуществляются врачами скорой медицинской помощи и терапевтами приёмных отделений стационаров. В дальнейшем пациент обследуется у пульмонолога, при необходимости к диагностическому поиску могут привлекаться аллергологи-иммунологи и другие специалисты. Основными методами исследования, позволяющими выявить бронхоспазм, считаются:
- Осмотр. При осмотре оценивается цвет кожных покровов. При тяжёлой бронхоконстрикции кожа бледнеет, появляется синюшность губ и концевых фаланг пальцев. Обращает на себя внимание вынужденное положение тела больного, участие в дыхании вспомогательной мускулатуры. У пациентов с бронхообструкцией на фоне хронической лёгочной патологии нередко наблюдается дистальная гипертрофическая остеоартропатия.
- Перкуссия, аускультация. Перкуторно определяется коробочный звук над всей поверхностью лёгких. При аускультации выслушивается жёсткое дыхание, сухие свистящие хрипы на выдохе, реже хрипы слышны на высоте вдоха. Присутствует тахипноэ, учащение сердцебиения. Тяжёлый жизнеугрожающий бронхоспазм характеризуется появлением участков «немого лёгкого», в проекции которых не проводятся дыхательные шумы.
- Пульсоксиметрия. В ходе исследования пульсоксиметром измеряется насыщение артериальной крови кислородом и частота сердечных сокращений, уточняется степень дыхательной недостаточности. Оксигенация крови менее 95% наряду с тахикардией является признаком кислородного голодания. Гипоксия считается критической при сатурации от 90% и ниже.
- Спирография. Исследование функции внешнего дыхания помогает отдифференцировать обструктивные нарушения от рестриктивных. О наличии сужения просвета респираторных путей свидетельствует снижение показателей ОФВ1 и теста Тиффно. Применение бронходилатационной пробы позволяет выявить обратимость бронхоконстрикции.
- Рентгенография, КТ лёгких. Являются вспомогательными методами диагностики. Применяются для установления причины вторичной обструкции дыхательных путей. На рентгенограммах и компьютерных томограммах визуализируется эмфизема лёгких, обнаруживаются рентгенконтрастные инородные тела, опухоли, увеличенные лимфоузлы, признаки другой патологии респираторного тракта.
В целях диагностики бронхоспастических состояний у детей раннего возраста применяется бронхофонография. Повышение содержания в выдыхаемом воздухе углекислого газа, определяемого с помощью капнографии, помогает выявить бронхоспазм у интубированных больных. Наиболее полно исследовать функцию внешнего дыхания можно с помощью бодиплетизмографии.
Лечение бронхоспазма
Лечение бронхоспастического состояния осуществляется консервативными методами. На догоспитальном этапе используются ингаляции бета-адреномиметиков короткого действия в виде дозированного аэрозоля или через небулайзер. Можно применять комбинации этих препаратов с холинолитиками или ингаляционными кортикостероидами. При недостаточной эффективности терапии пациенту обеспечивается подача увлажнённого кислорода через носовой катетер, выполняется парентеральное введение метилксантинов и системных кортикостероидов.
Для купирования приступа удушья на фоне анафилаксии препаратом выбора является эпинефрин, дополнительно используются бронхолитики, кортикостероидные гормоны и антигистаминные препараты. При тотальном бронхоспазме показана экстренная интубация и искусственная вентиляция лёгких. Пациенты с затяжными приступами удушья госпитализируются в отделение терапии или пульмонологии. Лечение больных с астматическим статусом осуществляется в ОИТР. На госпитальном этапе продолжается введение бронхолитиков и кортикостероидов, кислородотерапия. При необходимости осуществляется бронхоальвеолярный лаваж, респираторная поддержка.
Прогноз и профилактика
Прогноз заболевания зависит от приведшего к бронхоконстрикции этиологического фактора. Обратимые приступы удушья хорошо поддаются медикаментозному лечению. Бронхоспазм очень редко является непосредственной причиной летального исхода. В случае вторичной бронхоконстрикции смерть чаще наступает от основного заболевания. В профилактических целях следует избегать контакта с известными аллергенами, тщательно выполнять рекомендации по лечению основной патологии.
- Pund A. U., Shandge R. S., Pote A. K. Current approaches on gastroretentive drug delivery systems. Journal of Drug Delivery and Therapeutics. 2020; 10(1): 139–146. DOI: 10.22270/jddt.v10i1.3803.
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Противоопухолевая эффективность прототипа лекарственной формы соединения ЛХС-1208 для внутривенного введения // Российский биотерапевтический журнал. 2012. № 2. С. 49.
- Wise, «Review of the History of Medicine» (Л., 1967).
- https://www.aptekazhivika.ru/about/news/2020/lekarstva-dlya-astmatikov.
- https://remedium.ru/doctor/pulmonology/vybor-bronkhorasshiryayushchego-preparata/.
- https://www.KrasotaiMedicina.ru/diseases/zabolevanija_pulmonology/bronchospasm.
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Противоопухолевая активность соединения ЛХС-1208 (N-гликозилированные производные индоло[2,3-а]карбазола) // Российский биотерапевтический журнал 2010. № 1. С. 80.
- ОФС.1.2.1.2.0003.15 Тонкослойная хроматография // Государственная фармакопея, XIII изд.
- ОФС.1.2.1.2.0003.15 Тонкослойная хроматография // Государственная фармакопея, XIII изд.
- Ковнер, «Очерки истории M.».










