Течение многих острых заболеваний паренхиматозных органов неизбежно приводит сначала к фиброзу, а затем к кальцификации. Кальцификаты в легких образуются в результате длительного воспаления. Процесс кальцификации чаще всего является защитным механизмом организма для уменьшения инфекции. В результате болезнь перестает прогрессировать, но пораженные части органов теряют свои функции.
Причины появления
Кальцификации в легких вызваны длительным воспалением. Основные звенья патогенеза процесса одинаковы вне зависимости от этиологического фактора. Под влиянием иммунных сил организма очаг начинает организовываться и зарастать фиброзной тканью.
Со временем в условиях постоянной гипоксии в соединительнотканном мешке начинают накапливаться известняковые отложения.
Основными причинами образования кальцинатов являются:
- туберкулез легких;
- Инфекции дыхательных путей: бронхиты, бронхиолиты, пневмонии и абсцессы различной природы;
- паразитарные инфекции: аскаридоз, эхинококкоз, токсоплазмоз;
- рак легких;
- нарушения обмена кальция.
При вторичных формах туберкулеза очаговая кальцификация является одним из радиологических критериев лечения заболевания. Чаще всего наблюдается при инфильтративном, кавернозном и фиброзно-кавернозном туберкулезе. В этом случае важно оценить тип кальцификации. Если есть полость, бактериальный экссудат может сохраняться.
Первичный туберкулез — наиболее частая причина кальцификации корня легкого. Это происходит в первую очередь у детей, впервые контактировавших с инфекцией. В корне легкого образуются единичные или множественные воспалительные элементы.
В ответ организм активирует многие иммунные факторы. Вокруг очага образуется оболочка из лимфоцитов, эпителия, макрофагов и других клеток. Со временем под действием защитных сил организма образуется соединительнотканная оболочка, которая насыщается солями кальция.
Эта реакция особенно характерна для синдрома первичного туберкулеза и туберкулеза внутригрудных лимфатических узлов. Часто этот процесс не сопровождается клиническими симптомами. Такое явление — случайная находка при плановом обследовании.
Симптомы
Кальцинированный очаг в легком — это прежде всего область нефункционирующей паренхимы. В случае единичных или мелких предметов клиника заболевания может отсутствовать. Иногда пациенты испытывают легкую интоксикацию и кашель, что связано с острыми респираторными инфекциями.
Если площадь поражения большая, могут наблюдаться следующие симптомы:
- повышенная температура тела;
- Вегетативные расстройства: слабость, апатия, изменение аппетита, сонливость;
- потливость;
- Головная боль;
- одышка;
- кашель;
- тахикардия;
- ощущение тяжести в груди;
- учащенное дыхание;
- явления гипоксии: акроцианоз, искривление концевых фаланг и ногтей.
Стоит помнить, что развитая клиническая картина встречается очень редко. Чаще пациенты наблюдают ряд неспецифических симптомов общей интоксикации.
Методы диагностики
Достоверное определение наличия легочного кальциноза можно установить только рентгенологическими методами. Для этого используется рентгенография грудной клетки. На изображении появляются одна или несколько теней высокой интенсивности. Они имеют округлую или овальную форму и четкую границу. Чаще всего образования располагаются около корней легкого или на верхушке.
Часто возникают трудности при диагностике. В таких случаях используется компьютерная томография для выяснения характера новообразований. На поперечном разрезе нагрудной «нашивки» видны яркие белые тени с четкой границей.
Кальцификация легких — это последний этап изоляции инфекционного агента, который указывает на маловероятность дальнейшего прогрессирования заболевания. Однако для полной уверенности в том, что пациент вылечен, необходим лабораторный контроль.
- общие анализы крови и мочи;
- химия крови;
- анализ мокроты на наличие кислотоустойчивыхБактерии Коха;
- тестирование жидкостей организма на наличие заражения глистами.
К контрольным тестам (но не лабораторным) также относится туберкулиновая проба Манту.
Лечение
Единичные мелкие кальцификаты в легких не требуют лечения. Они не прогрессируют и не влияют на самочувствие пациента. Иногда симптоматическое лечение назначают при наличии сопутствующих заболеваний и в тяжелом состоянии.
Однако при наличии признаков активности пациенту следует пройти этиотропную терапию (противотуберкулезные, глистогонные и метаболические препараты) для предотвращения воспалительного процесса.
Хирургическое лечение применяется очень редко, только при значительных размерах образования, что отрицательно сказывается на здоровье пациента. В этом случае проводится резекция легкого или пульмонэктомия.
Использование лечебных трав и других средств не приведет к желаемому эффекту. Напротив, это может усугубить ситуацию: вызвать обострение хронических заболеваний или привести к развитию сильной интоксикации.
Кальцификация легких — это защитный механизм, а не болезнь. Само по себе состояние не требует лечения. Необходимо выявить этиологический фактор (причину) и прекратить его действие на организм.
Прогноз
Прогноз для пациентов с кальцификацией легких благоприятный. Мелкие и одиночные образования никак не влияют на продолжительность и качество жизни. У пациентов с объемными очагами наблюдаются явления гипоксии и гипоксемии, которые со временем могут спровоцировать возникновение хронической кислородной недостаточности. Однако такие осложнения случаются крайне редко.
Заключение
Кальцификации в легких являются результатом защитной реакции организма на воспаление. Такие образования обычны и в большинстве случаев не представляют угрозы. Однако, несмотря на это, необходимо провести тщательное исследование и найти причину, вызвавшую изменения.
Бронхолитиаз
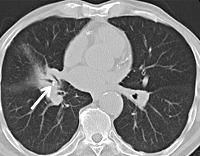
Бронхолитиаз — это заболевание респираторного тракта, обусловленное присутствием в бронхах кальцифицированных экзогенных или эндогенных инородных тел (бронхолитов). Проявляется пароксизмальным кашлем с кровохарканьем и откашливанием конкрементов, рецидивирующими воспалительными процессами дыхательных путей, бронхиальной обструкцией. Основными методами диагностики являются лучевое исследование органов грудной клетки, бронхоскопия. Назначается консервативная терапия антибиотиками и отхаркивающими средствами в сочетании с бронхосанацией. При необходимости осуществляется хирургическое вмешательство.
Общие сведения
Бронхолитиаз встречается редко и составляет 0,1-0,2% всех заболеваний бронхолёгочной системы. На территории Европы эта патология у 50-80% пациентов связана с перенесённым туберкулёзом бронхов и (или) внутригрудных лимфатических узлов. В США основной причиной образования бронхолитов является гистоплазмоз. Конкременты обнаруживаются в различных отделах трахеобронхиального дерева, но в большинстве случаев располагаются в крупных — долевых и сегментарных бронхах. Локализация патологического процесса в правых отделах респираторной системы наблюдается в 2,5-3 раза чаще, чем в левых. Большинство (40-50%) выявляемых при бронхоскопии бронхолитов относится к категории трансмуральных.
Бронхолитиаз
Причины бронхолитиаза
Возникновение болезни обусловливают появляющиеся в воздухоносных путях конкременты. Они состоят преимущественно из солей кальция, могут быть разного размера, иметь шпоры и выступы. По происхождению эти образования подразделяются на эндогенные и экзогенные. Бронхолиты внешнего происхождения представляют собой подвергшиеся оссификации аспирированные инородные тела. Сюда же относятся кальцифицированные эндобронхиальные инфекционные гранулёмы и колонии грибов. Эндогенные конкременты образуются при прорыве в бронх содержимого обызвествлённого лимфатического узла, кальцификация которого является исходом гранулёматозных инфекций — туберкулёза, гистоплазмоза, кокцидиоза.
Патогенез
Чаще всего бронхолитиаз развивается в результате попадания в просвет бронха петрификатов из расположенного рядом кальцифицированного лимфатического узла. Под влиянием неспецифического воспаления или активизации специфического процесса частично разрушается его капсула. Дыхательные движения и сердечная пульсация обусловливают сдавление лимфоузла и перфорацию бронха его окостеневшим содержимым. Петрификаты проваливаются в бронхиальный просвет или остаются вмурованными в стенку органа.
Кроме петрификатов в воздухоносные пути из лимфатических узлов попадают казеозные массы, которые впоследствии обрастают солями кальция и превращаются в бронхолиты. Так же происходит оссификация инородных тел и грибных шаров. Бронхиальная стенка травмируется во время перфорации, повреждается острыми краями эндобронхиальных конкрементов. Нарушается целостность кровеносных сосудов различного калибра, что приводит к возникновению кровохарканья или лёгочного кровотечения. Бронхолит может частично или полностью обтурировать бронх, вызвать вентильное вздутие соответствующего участка лёгкого или его ателектаз.
Классификация
В зависимости от локализации в современной пульмонологии выледяют право-, лево- или двусторонний бронхолитиаз. Встречаются одиночные и множественные конкременты, вызывающие частичную или полную обтурацию просвета бронха. Большое клинико-диагностическое значение имеет эндоскопическая классификация болезни, согласно которой бронхолитиаз подразделяется на три вида:
- Эндобронхиальный. Конкременты полностью находятся в просвете бронхов. Они могут достигать больших размеров (до 1,5 см), часто бывают подвижными, обрастают грануляциями и провоцируют развитие гнойного эндобронхита.
- Трансмуральный. Характеризуется частичным проникновением бронхолита внутрь бронха по типу «верхушки айсберга». Основная его часть располагается за пределами органа и тесно спаяна с подлежащими тканями. Такой конкремент неподвижен, грануляции обычно отсутствуют.
- Интрамуральный. Бронхолит обнаруживается впаянным в толщу бронхиальной стенки. Он резко деформирует и стенозирует соответствующий отрезок трахеобронхиального дерева.
Симптомы бронхолитиаза
В ряде случаев заболевание может длительно протекать бессимптомно. Однако чаще патология проявляется длительным сухим или продуктивным кашлем. Патогномоничным признаком является присутствие конкрементов в выделяемой мокроте, но этот симптом наблюдается редко. Процесс миграции петрификатов в бронхи из кальцифицированных лимфатических узлов сопровождается бронхиальной коликой. Пациент испытывает резкие интенсивные боли в соответствующей половине грудной клетки. Появляется или усиливается и изменяется кашель. Он становится приступообразным, пароксизм заканчивается кровохарканьем.
Нарушение дренажной функции бронхов из-за обтурации просвета конкрементами провоцирует возникновение вторичных гнойно-воспалительных заболеваний дыхательной системы. Развиваются и рецидивируют гнойные бронхиты, пневмония, абсцесс лёгкого. Манифестация нагноительного или воспалительного процесса сопровождается фебрильной или гипертермической лихорадкой, усилением кашля. Мокрота становится жёлто-зелёной, иногда с неприятным гнилостным запахом. Появляются симптомы общей интоксикации, одышка. Заболевание также может протекать под маской астматического бронхита с характерными приступами затруднённого дыхания, сухим кашлем.
Осложнения
Бронхолитиаз очень часто осложняется кровохарканьем. Это состояние развивается при травмировании стенки бронха или грануляций острыми краями конкремента. Самым грозным жизнеугрожающим осложнением является лёгочное кровотечение (иногда — массивное). Описаны случаи молниеносной смерти больных бронхолитиазом при прорыве крови в респираторные пути через образовавшийся между бронхом и лёгочной артерией свищ. На следующем по частоте месте находятся рецидивирующие пневмонии, абсцессы, бронхоэктазии. Длительное травмирование стенки трахеобронхиальной трубки бронхолитом иногда провоцирует опухолевый рост.
Диагностика
В диагностическом поиске при подозрении на бронхолитиаз принимают участие пульмонологи, а при сопутствующем туберкулёзе — фтизиатры. При опросе особое внимание уделяется уточнению наличия в анамнезе гранулёматозных инфекций, аспирации инородных предметов. Аускультация позволяет обнаружить ослабление или усиление дыхания в проекции вторичного воспалительного процесса лёгкого, выслушать характерные для инфекционного обострения сухие и влажные хрипы. Основными методами выявления данной патологии являются:
- Лучевые исследования лёгких. Бронхолитиаз сложно обнаружить на рентгенограмме грудной клетки. Косвенными признаками болезни являются ателектаз сегмента или доли, участок линейного фиброза, наличие одиночных или множественных петрифицированных лимфоузлов в области корней лёгких. При динамическом рентгеновском исследовании можно определить исчезновение одного или нескольких кальцинатов. Сами бронхолиты хорошо визуализируются с помощью бронхографии и КТ органов дыхания.
- Эндоскопические методы. При бронхоскопии удаётся увидеть присутствующие в просвете или вмурованные в стенку трахеобронхиальной трубки серовато-жёлтые конкременты или «нащупать» их с помощью специальных приспособлений. Обросшие грануляциями или деформирующие бронхиальную стенку камни следует дифференцировать с опухолями. В этом случае показана биопсия.
- Лабораторные анализы. Лабораторная диагностика носит вспомогательный характер. В период обострения вторичного гнойно-воспалительного процесса в периферической крови определяется лейкоцитоз, сдвиг влево лейкоцитарной формулы, ускорение СОЭ. Исследование мокроты помогает выявить активацию специфического процесса. Иногда в патологическом бронхиальном секрете обнаруживаются конкременты.
Лечение бронхолитиаза
Тактика ведения пациента зависит от количества бронхолитов, их локализации и подвижности, наличия осложнений. Описаны случаи самопроизвольного излечения больных бронхолитиазом, когда единичные подвижные эндобронхиальные камешки выкашливались с мокротой. К пациентам с мелкими немногочисленными бронхолитами можно применять выжидательную тактику с регулярным наблюдением и санациями трахеобронхиального дерева. Обязательно назначение антибактериальной терапии во время обострения инфекционного процесса. Больных с активной формой туберкулёза лечат противотуберкулёзными препаратами.
Осложнённый кровохарканьем, окклюзией дыхательных путей бронхолитиаз является показанием для хирургического вмешательства. Немногочисленные подвижные камни, расположенные эндобронхиально, можно извлечь при помощи бронхоскопа. Для удаления интра- и трансмуральных конкрементов выполняется бронхотомия. При значительной рубцовой деформации бронхов, бронхоэктазах, нагноительных процессах осуществляется резекция лёгкого, лоб- или пневмонэктомия.
Прогноз и профилактика
Прогноз при своевременном выявлении и адекватной терапии болезни благоприятный. После бронхоскопического извлечения конкрементов, экономных резекций лёгкого наступает полное выздоровление. Без лечения всегда присутствует риск возникновения массивного лёгочного кровотечения. Длительно текущие нагноительные процессы, бронхостеноз постепенно приводят к хронической дыхательной недостаточности. Профилактика бронхолитиаза сводится к полному и своевременному лечению гранулёматозных инфекций, наблюдению за пациентами, перенёсшими туберкулёз или гистоплазмоз.
Кальцинаты в легких
29186 просмотров
5 мая 2018
Здравствуйте, на МРТ нашли кальцинаты левом легком в зоне s8, перенесена пневмония много лет назад, но пневмония была правосторонняя s10, могли ли отстать последствия слева? отчего могли образоваться кальцинаты
Уважаемые посетители сайта СпросиВрача! Если Вы ищите детского пульмонолога. — перейдите на страницу консультаций по ссылке и получите исчерпывающий ответ по Вашей проблеме. Любой вопрос можно задать анонимно и без регистрации. Врачи-эксперты оказывают консультации круглосуточно.
Ортопед, Травматолог
Кальцинаты — исход воспалительного процесса в легком. Это мертвые, интактные, абсолютно безопасные образования. Чаще всего кальцинаты — это исход пролеченного туберкулеза, но если кальцинаты мелкие и видны только на МРТ, то они могли остаться и после обычного бронхита, который прошел для Вас незамеченным. В любом случае, если нет настороженности в плане туберкулеза, то нет никакого повода для волнений. Образованием кальцинатов организм завершает воспаление в легочной ткани. Это как рубец на коже после пореза.
Мария, 5 мая 2018
Клиент
Константин, спасибо за ответ.
кальцинат обнаружили на МРТ, (Субплеврально в S6 левого легкого и ВГЛУ левой бронхо-пульмональной группы, данных за активный специфич процесс не выявлено) рентген не показал никаких патологий.
была в контакте с туберкулезным, обратилась за консультацией к врачу, диаскин дест дал положительную реакцию, но сдавала его с больным горлом (никто не спросил, а я и растерялась), и потом я аллергик, по результату диаскина отправили в областной центр где и сделали МРТ. но лечение мне рекомендовали ,а не назначили, сказав, что данных о туберкулезе нет. но смущают кальцинаты, в том числе и в лимфоузлах….
посоветуйте, пожалуйста, что делать…
Ортопед, Травматолог
Делать ничего не нужно. Забудьте и живите спокойно.
Через год сделайте КТ легких, чтобы успокоиться окончательно.
Вы что-то, когда-то перенесли, но что бы это не было, его уже нет.
Оно закончилось. Остались только кальцинаты — немые свидетели прошлого.
Сегодня Вашему здоровью НИЧЕГО НЕ УГРОЖАЕТ.
Гинеколог, Акушер
С какой целью выполнялось МРТ в настоящее время?
Мария, 5 мая 2018
Клиент
Эльвира, с целью исключения туберкулеза, потому что был контакт с туберкулезным больным, а диаскин тест дел положительную реакцию…флюорография ничего не выявила, направили на МРТ.
Анестезиолог-реаниматолог, Хирург
Здравствуйте! Диаскин тест даёт положительную реакцию только при активном туберкулёзном процессе и имеющиеся сопутствующие заболевания или инфекция никаким образом не повлияет на его результат,поэтому в Вашем случае действительно надо исключать данное заболевание. Выполните МРТ и повторите Диаскин тест. Всего Вам доброго и будте здоровы!
Мария, 5 мая 2018
Клиент
Татьяна, МРТ сделано, заключение: Субплеврально в S6 левого легкого и ВГЛУ левой бронхо-пульмональной группы, данных за активный специфич процесс не выявлено.
Лечение рекомендовано профилактическое, из-за кальцинатов в лимфо узлах, я в сомнениях нужно ли пить три месяца химию
Педиатр, Терапевт, Массажист
Добрый бень.Пневмония, туберкулез. Но это дела давно прошедших дней. Это не могло быть последствием пневмонии в другом лёгком. Процесс шёл именно слева. Сейчас ни делать ничего- здоровый образ жизни и контроль через год.
Акушер, Гинеколог
По данным Мрт данных за туберкулёз нет.
В связи с контактом с больным и положительным результатом диаскин теста имеет смысл повторить данный вид исследования, или пройти другие : T-spot, квантифероновый тест.
Анестезиолог-реаниматолог, Хирург
Сделайте повторно Диаскин тест. И если он будет всё-таки положительный, то профилактическое лечение противотуберкулёзными препаратами пройти надо .
Хирург, Терапевт, Онколог
Здравствуйте. Вам следует повторить диаскин тест и с результом обратиться к фтизатру. Если был контакт, не стоит этим принебреать и позаботиться о свом здоровье.
Психолог, Сексолог
Все у вас в порядке, перестаньте себя терзать. Для собственного успокоения пересдайте тест или пройдите другой, t-spot например. Ведите здоровый и спокойный образ жизни.
Уролог, Венеролог, Сексолог, Андролог
Это остаточные, пожизненные прочвления перенесенного воспаления.
Врач УЗД, Терапевт
Здравствуйте. Они образовываются после перенесенного какого-либо воспалительного процесса. На данный момент у вас все хорошо просто в дальнейшем вам придется наблюдать за собой и регульрно проходить либо флюорографию либо кт
Гинеколог, Маммолог, Акушер
Здравствуйте!
Это очаги бывшего воспалительный ногой процесса либо же после перенесенного туберкулеза. За свежее течение здесь нет данных.
Гинеколог, Акушер
Причиной кальцината , полагаю явилась перенесенная пневмония . » МРТ сделано, заключение: Субплеврально в S6 левого легкого и ВГЛУ левой бронхо-пульмональной группы, данных за активный специфический (имеется в виду в частности туберкулез ) процесс не выявлено. Следует повторить диаскин тест, получить повторную консультацию фтизиатра . Всего Вам доброго.
Педиатр
Как верно написал доктор Тищенко, вам нужно забыть про это. Никаких последствий кальцинаты не представляют.
Удачи
Оцените, насколько были полезны ответы врачей
Проголосовало 30 человек,
средняя оценка 4.5
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ — получите свою онлайн консультацию врача.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально — задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
- Baas, «Geschichte d. Medicin».
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Противоопухолевая активность соединения ЛХС-1208 (N-гликозилированные производные индоло[2,3-а]карбазола) // Российский биотерапевтический журнал 2010. № 1. С. 80.
- https://mdc51.ru/osnovnye-prichiny-poyavleniya-kalcinatov-v-legkih.html.
- https://www.KrasotaiMedicina.ru/diseases/zabolevanija_pulmonology/broncholithiasis.
- https://sprosivracha.com/questions/66736-kalcinaty.
- Харенко Е. А., Ларионова Н. И., Демина Н. Б. Мукоадгезивные лекарственные формы. Химико-фармацевтический журнал. 2009; 43(4): 21–29. DOI: 10.30906/0023-1134-2009-43-4-21-29.
- М.П. Киселева, З.С. Шпрах, Л.М. Борисова и др. Доклиническое изучение противоопухолевой активности производного N-гликозида индолокарбазола ЛХС-1208. Сообщение II // Российский биотерапевтический журнал. 2015. № 3. С. 41-47.










