Стеноз трахеи и бронхов — это сужение воздухоносных путей в результате морфологических изменений их стенки или внешнего сдавления. Трахео- и бронхостенозы проявляются дыхательными расстройствами: одышкой, кашлем, стридорозным типом дыхания, цианозом, задействованностью вспомогательной мускулатуры в акте дыхания. Диагноз уточняется посредством лучевых (рентгенографии, томографии, бронхографии), эндоскопических (трахеобронхоскопии) и функциональных методик (спирометрии). Лечение функционально значимых стенозов трахеи и бронхов эндоскопическое (бужирование, эндопротезирование, дилатация) или оперативное (резекция измененного участка трахеобронхиального дерева или легкого и др.).
Общие сведения
Стеноз трахеи и бронхов — нарушение трахеобронхиальной проводимости, в основе которого лежат органические или функциональные дефекты воздухоносных путей. Стенозы могут иметь врожденное и приобретенное происхождение. Истинная частота сужений просвета трахеобронхиального дерева органического генеза неизвестна, функциональные же стенозы по различным данным составляют 0,39-21% от общего количества случаев патологии. Стенозы трахеи и крупных бронхов вызывают расстройства акта дыхания, частые инфекционные осложнения и даже могут привести к летальному исходу от асфиксии. В связи с этим в современной пульмонологии не прекращается поиск и совершенствование радикальных методов лечения стенозов, в том числе с использованием методов эндоскопической хирургии.
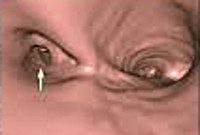
Стеноз трахеи и бронхов
Причины
Причиной первичных приобретенных стенозов чаще всего служат рубцовые сужения трахеи и бронхов. Рубцовые деформации трахеобронхиальной стенки могут развиваться в результате следующих причин:
- Травмы дыхательных путей. Стенозы могут являться следствием длительной интубации и ИВЛ, трахеостомии, операций на трахее и бронхах, повреждений (ожогов дыхательных путей, травматических разрывов), длительного нахождения инородных тел в бронхах.
- Инфекционное воспаление. В ряде случаев стеноз становится следствием неспецифических воспалительных процессов или туберкулеза.
- Сдавление извне. К компрессионному стенозу может приводить внешнее сдавление воздухопроводящих путей увеличенными лимфоузлами при туберкулезном лимфадените, опухолями средостения, бронхогенной кистой.
- Врожденные аномалии. Первичный врожденный стеноз обусловлен аномалией развития трахеобронхиальной стенки, при которой имеет место гипоплазия мембранозной части трахеи и частичное или полное смыкание хрящевых колец. Большинство случаев вторичного врожденного стеноза связано с двойной дугой аорты, которая сдавливает грудной отдел трахеи, либо эмбриональными кистами и опухолями средостения.
- Болезни соединительной ткани. Функциональный врожденный стеноз обусловлен пролабированием мембранозной части трахеи и главных бронхов вследствие системной дисплазии соединительной ткани. У детей он нередко сочетается с аномалиями прикуса, деформациями позвоночника, плоскостопием, гипермобильностью суставов, «готическим нёбом», миопией и астигматизмом, грыжами живота и другими фенотипическими маркерами слабости соединительной ткани.

КТ органов грудной клетки. Стеноз правого главного бронха за счет мягкотканного образования в его просвете.
Классификация
Кроме врожденного и приобретенного происхождения, стенозы трахеи и бронхов могут иметь органическую, функциональную или смешанную природу. В свою очередь, органические стенозы могут быть первичными (обусловленными морфологическими дефектами трахеобронхиальной стенки) и вторичными, или компрессионными (вызванными сдавлением воздухоносных путей снаружи).
По протяженности суженного участка выделяют ограниченный (до 2 см) и протяженный стеноз (более 2 см); с учетом этиологии — идиопатический, посттрахеостомический, постинтубационный, посттравматический и др. В зависимости от уменьшения диаметра просвета приобретенные органические первичные стенозы трахеи и главных бронхов могут иметь три степени:
- 1 степень — просвет уменьшен на 1/3 диаметра
- 2 степень — просвет уменьшен на 2/3 диаметра
- 3 степень — просвет уменьшен более чем на 2/3 диаметра
По выраженности клинических проявлений различают стеноз в стадии компенсации, субкомпенсации и декомпенсации. Компенсированный стеноз трахеи протекает с минимальными симптомами; при субкомпенсированной форме нарушения дыхания возникают при незначительных физических нагрузках; для декомпенсированного стеноза характерны резкие дыхательные расстройства в покое.
Функциональный (экспираторный) стеноз трахеи и главных бронхов (трахеобронхиальная дискинезия, экспираторный коллапс трахеи и крупных бронхов) возникает как следствие врожденного или возникшего после рождения истончения мембранозной части крупных воздухоносных путей. Врожденные стенозы трахеи встречаются крайне редко.
Симптомы стеноза
Тяжесть проявлений обусловлена рядом факторов: степенью стеноза, его этиологией, степенью компенсации. Обычно яркая клиническая симптоматика возникает при сужении диаметра трахеи/бронхов на 50% и более. Во всех случаях стеноз трахеи и бронхов проявляется расстройствами дыхательной функции, гиповентиляцией или эмфиземой легких, развитием воспалительных изменений (трахеита, бронхита) ниже места сужения.
Наиболее типичным признаком стеноза трахеи служит затрудненный шумный выдох — экспираторный стридор. При тяжелых расстройствах дыхания больной занимает вынужденное положение с наклоном головы вперед; в дыхании задействована вспомогательная мускулатура; отмечается одышка, цианоз. Врожденные стенозы трахеи дают о себе знать сразу же после рождения или в первые дни жизни. При кормлении детей со стенозом трахеи отмечается поперхивание, часто возникает беспричинный кашель, приступы цианоза или удушья. В дальнейшем прослеживается отставание в физическом развитии. В тяжелых случаях гибель ребенка может наступить уже на первом году жизни от присоединившейся пневмонии или асфиксии.
Клиника функционального стеноза трахеи характеризуется кашлево-обморочным синдромом. Вначале у пациента возникает сухой лающий кашель, который может провоцироваться изменением позы (наклонами, поворотами, смехом, криком, натуживанием и другими действиями). На высоте кашлевого приступа возникает удушье, головокружение, потеря сознания, апноэ. Продолжительность обморока может колебаться от 0,5 до 5 минут. Восстановление дыхания происходит через стадию стридора. После приступа отмечается отхождение вязкого комка слизистой мокроты, двигательное возбуждение.
Стенозы крупных бронхов сопровождаются кашлем, как правило, мучительным, приступообразным, который часто ошибочно наводит на мысль о бронхиальной астме. Для стенозов данной локализации характерны рецидивирующие бронхиты и пневмонии, обусловленные нарушением дренажной функции бронхиального дерева. В периоды обострения воспалительного процесса отмечается ухудшение самочувствия, повышение температуры, кашель с гнойной мокротой, появление стридорозного дыхания.
Диагностика
Клиника стеноза трахеи и бронхов типична для многих заболеваний трахеобронхиального дерева. Поэтому при проведении диагностики пульмонологи опираются, главным образом, на объективные методы исследования: рентгенологические, эндоскопические, функциональные.
Первым шагом на пути постановки диагноза является рентгенография и томография трахеи и легких. Рентгенологическими признаками уменьшения просвета дыхательных путей служат форма трахеи в виде песочных часов, неподвижность ее мембранозной стенки, расширение просвета ниже места сужения, ателектаз или эмфизема соответствующего отдела легкого Данные о локализации, протяженности и степени стеноза уточняются посредством контрастных исследований — трахеографии и бронхографии. В выявлении сосудистых аномалий, взывающих стеноз трахеи, велика роль аортографии.

КТ органов грудной клетки. Выраженный стеноз проксимальных отделов трахеи вследствие вторичного распространения опухоли гортани
Решающее значение в диагностике стеноза трахеи и бронхов принадлежит эндоскопии дыхательных путей — трахеоскопии, бронхоскопии, в процессе которых есть возможность визуально подтвердить морфологические изменения трахеобронхиальной стенки, уточнить с помощью биопсии этиологию стеноза (рубцовая, опухолевая, туберкулезная). У больных с органическими стенозами трахеи и бронхов исследование ФВД (спирометрия, пневмотахография) имеет второстепенное значение (выявляются обструктивные нарушения), однако эти методы широко используются для подтверждения экспираторного стеноза.
Лечение стеноза трахеи и бронхов
Лечение рубцовых стенозов
При стенозах органического происхождения лечение, как правило, оперативное. Предпочтение отдается эндопросветным манипуляциям, если таковые технически выполнимы. Так, при рубцовых стенозах трахеи могут производиться инъекции преднизолона или триамцинолона в рубцовую ткань или ее лазерная вапоризация. Возможные операции:
- Малоинвазивные методы. При наличии технической возможности в случае непротяженного стеноза выполняется эндоскопическое восстановление просвета с помощью бронхоскопических тубусов, бужирование, баллонная дилатация, эндопротезирование стенозированного участка стентом.
- Резекционные вмешательства. В случае неэффективности или невозможности проведения эндоскопического лечения проводится циркулярная резекция участка стеноза с последующим наложением анастомоза «конец в конец». Если по данным обследования выявляются бронхоэктазы, фиброателектаз или другие необратимые изменения бронхов, производится резекция легкого или пневмонэктомия.
- Удаление опухолей. Лечение компрессионного стеноза трахеи заключается в удалении кист, опухолей средостения, обусловивших сужение. При обширных субтотальных стенозах трахеи возможна только трансплантация органа.
Лечение функциональных стенозов
При стенозах трахеи функционального характера может применяться консервативно-выжидательная тактика, однако она носит паллиативный, симптоматический характер. Во время обострений назначаются противокашлевые средства (преноксдиазин, кодеин), муколитики (бромгексин, ацетилцистеин), НПВС, антиоксиданты (витамин Е), иммуномодуляторы. Эффективно проведение лечебных бронхоскопий с введением антибиотиков и протеолитических ферментов. Из немедикаментозных средств терапии применяется акупунктура, лазеропунктура, электрофорез, точечный массаж, дыхательные упражнения. Радикальное лечение пролапса мембранозной части трахеи или главного бронха предполагает проведение пластического реконструктивного вмешательства (укрепление мембранозной части ауторебром или фасциальным лоскутом).
Прогноз и профилактика
Результаты оперативного лечения стеноза трахеи и бронхов большей частью удовлетворительные. Летальность минимальна, приступы удушья и кашля исчезают сразу после операции. Консервативно-выжидательная тактика может быть оправдана только при компенсированных формах стеноза или тяжелых сопутствующих заболеваниях. Некорригируемые субкомпенсированные и декомпенсированные стенозы угрожают развитием полной обтурации просвета трахеобронхиального дерева и асфиксии.
Профилактическое направление в данном вопросе предусматривает предупреждение повреждений трахеи и бронхов при проведении внутрипросветных манипуляций, травм воздухоносных путей, своевременное лечение неспецифических и специфических процессов, распознавание и удаление инородных тел и опухолей средостения.
БРОНХОСТЕНОЗ
Бронхостеноз (bronchostenosis; бронх[и] + греч. stenosis сужение) — патологическое сужение просвета бронха, возникающее в результате воспалительных, фиброзных или рубцовых процессов в его стенке, роста доброкачественной или злокачественной опухоли, локализующейся в бронхе или вне его, а также вследствие попадания в просвет бронха инородного тела.
Этиология и патогенез
Бронхостеноз развивается при хроническом гипертрофическом, облитерирующем эндобронхите или туберкулезе бронха в результате резкой гипертрофии, отека и инфильтрации слизистой оболочки бронха.
При эндобронхиальном развитии опухоли Бронхостеноз нарастает постепенно, нарушая вентиляцию легкого. Присоединение инфекции ведет к развитию воспалительного процесса в бронхах и легком и нарушению дренажной функции бронхов.
При опухолях средостения, аневризме аорты, экссудативном перикардите и других экстрабронхиальных процессах Б. возникает в результате механического сдавления бронха. Б. развивается при длительном пребывании инородного тела в бронхе, что сопровождается воспалением его стенки и сужением просвета с последующим нарушением вентиляции.
Острое развитие Б. обусловливается чаще всего попаданием в бронх инородного тела. Хроническое развитие Б. вызывается поражением самого бронха или сдавлением его извне. Инородное тело, попавшее в бронх, может играть роль клапана, пропускающего воздух только при вдохе; затруднение выдоха приводит к развитию эмфиземы в соответствующем участке легкого. При значительном стенозе прохождение воздуха нарушается и при вдохе, что приводит к развитию ателектаза. При длительном Бронхостенозе и неполном закрытии просвета бронха ниже места стеноза может развиться бронхоэктаз.
Длительное существование патологического процесса в стенке бронха приводит к фиброзному и рубцовому стенозу. При морфологическом изучении препаратов легких с рубцовыми стенозами крупных бронхов характерным является атрофия слизистой и подслизистой основы, хрящевой ткани и нередко слизистых желез с замещением их фиброзной тканью. Выделяют концентрические, пристеночные и ложные рубцовые Б.
Клиническая картина
Клиническая картина зависит от этиологии, локализации (в крупном или мелком бронхе), степени выраженности, длительности существования Бронхостеноза и наличия существующих воспалительных изменений как в бронхах, так и в легочной ткани.
При выслушивании легких на стороне суженного бронха дыхание ослаблено или отсутствует; при вдохе слышен стенотический свистящий шум, лучше выслушиваемый в межлопаточном пространстве. Характерным признаком Б. является кашель, при продолжительном стенозе — кашель со слизисто-гнойной мокротой. Развившиеся осложнения со стороны легких вызывают соответствующие клин, симптомы.
Диагноз
Диагноз основывается на анамнезе, данных бронхоскопии и рентгенологического исследования. Результаты гисто-цитологических исследований материала, полученного при бронхоскопии и катетеризации бронха, подлежат визуальной или рентгенологической коррекции.
Данные бронхоскопии. При Бронхостенозе воспалительной этиологии обнаруживается резкая гиперемия и отек слизистой оболочки бронха. При наличии инородного тела отмечают обильные грануляции ярко-красного цвета, кровоточащие при дотрагивании отсосом и тупфером; инородного тела может быть и не видно. При длительном пребывании инородного тела в просвете бронха развивается фиброзный процесс, грануляции более бледные с желтовато-белым оттенком. Такую бронхоскопическую картину необходимо дифференцировать с раковой опухолью. Для туберкулезных Б. характерно развитие ограниченных инфильтратов с гиперемией и резким утолщением стенки бронхов. Часто обнаруживаются изъязвления в слизистой оболочке и рыхлые кровоточащие грануляции, которые особенно обильно разрастаются вокруг свищей стенки бронха при бронхожелезистом туберкулезе.
При рубцовых Б. слизистая оболочка бронхов бледная, тусклая, с белесоватыми участками. Сдавление бронха извне может и не сопровождаться изменениями в слизистой оболочке, но при нарушении бронхиальной проходимости, как правило, обнаруживаются воспалительные явления и картина бронхита различной интенсивности. Если причиной компрессии бронха является артерия, то обнаруживается выраженная пульсация бронхиальной стенки в месте сужения.
Рентгенодиагностика основана на данных рентгеноскопии с функциональными пробами, рентгенографии лучами повышенной жесткости, томографии и бронхографии. Рентгенологическая симптоматика Б. состоит из прямых симптомов, которые характеризуют состояние бронха на уровне стеноза, и косвенных признаков, отражающих вторичные изменения легких и органов средостения.

Рис. 1. Различные виды бронхостеноза (схемы с рентгенограмм): 3 — инородное тело в бронхе (арбузная косточка); 2 — аденома бронха; 3 — симптом «кинжала» при раке легкого; 4 — стеноз бронха при хронической пневмонии; 5 — среднедолевой синдром. Стрелки указывают на локализацию патологического процесса.
Прямые симптомы зависят в значительной степени от этиологии и патогенеза стеноза. Так, при стенозе, обусловленном аспирацией инородного тела, на рентгенограммах (рис. 1, 1) обнаруживается дополнительная тень на фоне относительно мало измененного бронха, стенки к-рого эластичны и имеют гладкие очертания (см. Инородные тела, рентгенодиагностика). Если Б. вызван медленно растущей доброкачественной внутрибронхиальной опухолью (аденома, фиброма, гамартома), то на фоне расширенного просвета бронха обнаруживается овальная или округлая тень (рис. 1, 2), примыкающая широким основанием к одной из его стенок; бронхи, расположенные дистальнее опухоли, как правило, расширены и деформированы из-за длительно текущего вторичного воспалительного процесса. Если доброкачественная опухоль полностью обтурирует просвет бронха, то его культя напоминает раструб с постепенно расширяющимся калибром и вогнутой линией обрыва, выпуклостью обращенной проксимально. Инфильтративно растущая опухоль вызывает постепенное сужение просвета бронха, стенки к-рого становятся ригидными и имеют неровные, зазубренные очертания; при Б., вызванном раком легкого, характерен так наз. симптом «кинжала» (рис. 1, 3). При хронических пневмониях, сопровождающихся выраженными явлениями цирроза, Б. характеризуется обычно большой протяженностью и деформацией соседних бронхов (рис. 1, 4). При так наз. среднедолевом синдроме (рис. 1, 5) характер Б. иногда установить сложно, т. к. рентгенологическая картина культи бронха может соответствовать как хрон, пневмонии с фиброателектазом, так и центральному раку легкого.
Косвенные симптомы Бронхостеноза зависят гл. обр. от степени нарушения проходимости бронхов и обычно выявляются при поражении только крупных бронхов (главных, долевых, зональных). Однако совокупность косвенных признаков нередко позволяет заподозрить локализацию Б., что определяет дальнейшую методику исследования для обнаружения прямых симптомов.
Нарушения бронхиальной проходимости в рентгеновском изображении были детально изучены Джексоном (Ch. Jackson, 1865-1958), а затем С. А. Рейнбергом и его школой.
Степени нарушения проходимости бронхов
Рис. 2. Схема трех основных видов бронхостеноза. Различные степени сужения бронхиального просвета (в качестве примера изображены шаровидные инородные тела разного калибра): 1 — сквозной частичный бронхостеноз; 2 — вентильный бронхостеноз, вызывающий вентильное вздутие легочной ткани; 3 — полный бронхостеноз, обусловливающий полный ателектаз легочной ткани; а — просвет бронха в фазе вдоха; б — просвет бронха в фазе выдоха. Стрелки указывают направление воздушной струи при дыхании.
Различают три степени нарушения проходимости бронхов.
Первая степень характеризуется относительно небольшим уменьшением просвета бронха: при вдохе воздух свободно входит в легкое, а при выдохе выходит из него (рис. 2, 2); уменьшение количества воздуха, проходящего через суженный бронх, приводит к гиповентиляции легкого. Рентгенологически это проявляется незначительным или умеренным понижением прозрачности легочного поля, особенно в начале вдоха, нек-рым отставанием соответствующей половины диафрагмы, иногда возникновением небольших пятнистых теней малой интенсивности, отображающих образующиеся в плащевидном слое легкого дольковые ателектазы. При Б. крупного бронха наблюдается толчкообразное смещение органов средостения в пораженную сторону на вдохе (см. Гольцкнехта-Якобсона симптом).
Вторая степень нарушения бронхиальной проходимости — вентильный, или клапанный, стеноз — характеризуется значительным сужением просвета бронха (рис. 2, 2). Вентиляция становится односторонней: в фазе вдоха, когда просвет бронха увеличивается в среднем на одну треть диаметра, воздух проникает в легкое, а в фазе выдоха, когда бронх спадается, он не выходит обратно. В результате наступает клапанное вздутие легкого, рентгенологически проявляющееся увеличением легочного поля, повышением его прозрачности, низким стоянием и малой подвижностью соответствующей половины диафрагмы. В фазе выдоха, когда больное легкое остается вздутым, а здоровое спадается, срединная тень смещается в сторону последнего; на вдохе, когда здоровое легкое наполняется воздухом и внутригрудное давление относительно уравновешивается, срединная тень возвращается на место. Смещение срединной тени в фазе выдоха в здоровую сторону некоторые авторы называют обратным симптомом Гольцкнехта — Якобсона.
Третья степень нарушения бронхиальной проходимости характеризуется полной обтурацией просвета бронха и прекращением вентиляции соответствующего участка легкого (рис. 2, 3). Содержащийся в нем воздух рассасывается в течение нескольких часов; наступает Обтурационный ателектаз (см.). Рентгенологически отмечается уменьшение легочного поля, его интенсивное затемнение, высокое стояние и неподвижность купола диафрагмы; срединная тень стойко смещается в сторону поражения. При стенозах долевых и сегментарных бронхов возникает гиповентиляция, вздутие или ателектаз в соответствующей доле или сегменте. Стенозы мелких бронхов длительное время могут компенсироваться развитием коллатеральной вентиляции.
Прогноз
Прогноз во многом определяют длительность, степень и этиология Бронхостеноза. Полная продолжительная обтурация бронха, как правило, ведет к необратимым процессам в легочной ткани. При небольшом нарушении бронхиальной проходимости можно рассчитывать на восстановление функции легкого после устранения стеноза. Кратковременная непроходимость бронха, вызванная инородным телом, обычно не сопровождается последствиями, однако длительно существующий Б. при сохранении вентиляции может привести к развитию бронхита с последующей деструкцией бронхиальных стенок и развитием бронхоэктазов (см.). Плохой прогноз при Б., вызванных злокачественными опухолями.
Лечение
Лечение зависит от этиологии Бронхостеноза. Воспалительные процессы в стенке бронха, вызывающие сужение его просвета, подлежат консервативной терапии в сочетании с местным эндобронхиальным воздействием на патологический процесс: бронхоскопия с аспирацией содержимого бронхов, введением лекарственных веществ, удалением грануляций, прижиганием их и т. д.
Бронхостеноз, обусловленный инородным телом, можно устранить путем его извлечения. Воспалительные изменения в стенке бронха после этого, как правило, исчезают.
При Б. опухолевой природы производят резекцию легкого; при аденоме бронха на ранних этапах показана бронхотомия или резекция участка бронха с последующим наложением межбронхиального анастомоза, что позволяет сохранить функционирующую часть легкого. Пластическая операция может быть выполнена и при ограниченных рубцовых или врожденных стенозах крупных бронхов. При сдавлении бронха извне устранение причины компрессии восстанавливает нарушенную бронхиальную проходимость.
Библиография: Богуш Л. К. и др. Клинико-морфологическая характеристика рубцового стеноза крупных бронхов у взрослых, связанного с туберкулезным бронхоаденитом, Грудн. хир., № 6, с. 66, 1971, библиогр.; Лапина А. А. Туберкулез бронхов. М., 1961; Лукомский Г. И. и др. Бронхология, М., 1973, библиогр.; Нарушения бронхиальной проходимости, под ред. С. А. Рейнберга, М., 1946, библиогр.; Петровский Б. В., Перельман М. И. и Кузьмичев А. П. Резекция и пластика бронхов, М., 1966, библиогр.; Розенштраух Л. С. Значение коллатеральной вентиляции при раке легкого, Грудн. хир., № 6, с. 94, 1961; Соколов Ю. Н. и Розенштраух Л. С. Бронхография, М., 1958, библиогр.; Шаров Б. К. Бронхиальное дерево в норме п патологии, М., 1970, библиогр.; Felson В. Chest roentgenology, Philadelphia, 1973, bibliogr.; Huzly A. u. Bohm F. Bronchus und Tuberkulose, Stuttgart, 1955.
В. П. Филиппов; Л. С. Розенштраух (рент.).
- Patil H., Tiwari R. V., Repka M. A. Recent advancements in mucoadhesive floating drug delivery systems: A mini-review. Journal of Drug Delivery Science and Technology. 2016; 31: 65–71.DOI: 10.1016/j.jddst.2015.12.002.
- Moustafine R. I., Bukhovets A. V., Sitenkov A. Y., Kemenova V. A., Rombaut P., Van den Mooter G. Eudragit® E PO as a complementary material for designing oral drug delivery systems with controlled release properties: comparative evaluation of new interpolyelectrolyte complexes with countercharged Eudragit® L 100 copolymers. Molecular Pharmaceutics. 2013; 10(7): 2630–2641. DOI: 10.1021/mp4000635.
- Guardia, «La Médecine à travers les âges».
- https://www.KrasotaiMedicina.ru/diseases/zabolevanija_pulmonology/bronchial-tracheal-stenosis.
- https://xn--90aw5c.xn--c1avg/index.php/%D0%91%D0%A0%D0%9E%D0%9D%D0%A5%D0%9E%D0%A1%D0%A2%D0%95%D0%9D%D0%9E%D0%97.
- Wunderlich, «Geschichte der Medicin» (Штуттгардт, 1958).
- Мирский, «Медицина России X—XX веков» (Москва, РОССПЭН, 2005, 632 с.).
- Moustafine R. I., Bukhovets A. V., Sitenkov A. Y., Kemenova V. A., Rombaut P., Van den Mooter G. Eudragit® E PO as a complementary material for designing oral drug delivery systems with controlled release properties: comparative evaluation of new interpolyelectrolyte complexes with countercharged Eudragit® L 100 copolymers. Molecular Pharmaceutics. 2013; 10(7): 2630–2641. DOI: 10.1021/mp4000635.










